Si vous êtes déjà inscrit, tapez juste votre adresse email puis votre mot de passe
Cas clinique de la semaine 04 - Diabète de type II, metformine et iSGLT2 en médecine générale
Introduction
Ce cas clinique concerne le diabète de type II, la metformine et les iSGLT2
OBJECTIFS d'APPRENTISSAGE :
Au terme de ce cas clinique, vous aurez revu :
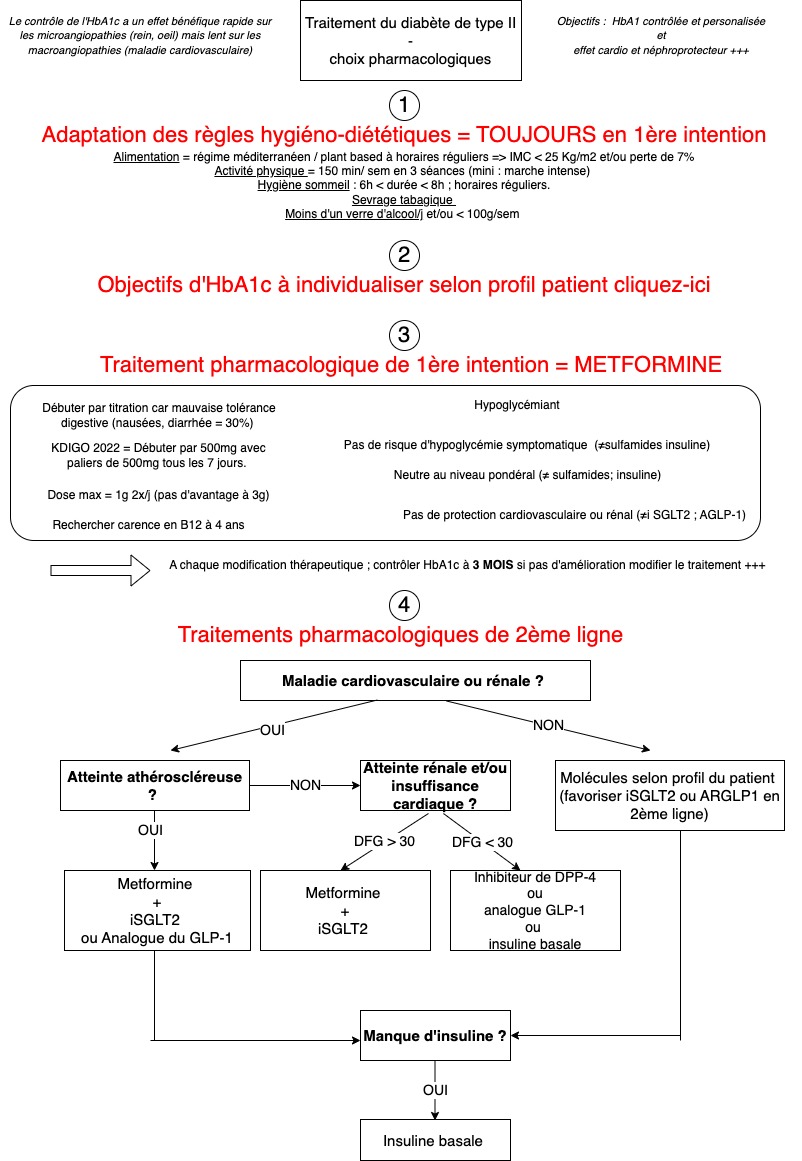
Quel est le changement de paradigme récent à comprendre dans la prise en charge du diabète de type II ?
Quand, comment et quel antidiabétique introduire en 1ère et 2ème intention dans le diabète de type II ? (selon les recommandations de la société francophone du diabète de 2021)
Quels sont les objectifs d'HbA1c à viser selon les patients (âge, poids, co-morbidités) ?
Quand, comment et pourquoi introduire un inhibiteur de SGLT2 dans le diabète de type II ?
Quel est l'effet secondaire le plus fréquent et quel est l'effet secondaire le plus grave sous iSGLT2 ? (spoiler ... et comment les prendre en charge 😉) ?
A la fin du cas clinique corrigé, vous recevrez :
une fiche de synthèse avec un algorithme décisionnel simple à appliquer dans le choix des traitements dans le diabète de type II,
des modèles d'ordonnances types de prescription de la metformine et des iSGLT2 (dapagliflozine et empagliflozine),
les 10 points clefs à retenir concernant le diabète, la metformine et les inhibiteurs de SGLT2,
les liens vers les recommandations actualisées en 2023 de la société francophone du diabète.
👉 tout pour gérer au quotidien les iSGLT2 dans le diabète de type II simplement, rapidement et en mode Evidence Based Medicine (EBM) 😉
Cas clinique de la semaine 04 - Diabète de type II, metformine et iSGLT2
Mme D. 56 ans présente un diabète de type II depuis 6 ans. Elle présente également une HTA essentielle, une obésité de grade I avec IMC à 33.
Vous prenez sa TA qui est à 132/69. L'auscultation cardio-pulmonaire ne retrouve pas d'anomalie.
La dernière HbA1c que vous avez reçue hier par Apicrypt est à 7.9%, vous la voyez ce jour en consultation justement munie de ses résultats.
Vous revérifiez rapidement son statut dans votre ordi, sur le plan microangiopathique, elle présente une rétinopathie diabétique minime, elle n'a pas d'insuffisance rénale (DFG à 94 mL) mais présente une microalbuminurie physiologique. Elle ne présente pas de macroangiopathie connue à ce stade.
Vous discutez avec elle et constatez que depuis 6 mois, elle a appliqué vos recommandations en matière de modifications du mode de vie. Elle a en effet changé ses habitudes alimentaires et a débuté une activité de marche à pied régulière 3 fois par semaine.
Son traitement comporte : Glucophage® (metformine) 1g 3x/j, Cotriatec® (ramipril-hydrochlorothiazide) 5mg/12.5mg.
A PROPOS DE SON TRAITEMENT, QUE MODIFIEZ-VOUS ?
- Je passe la metformine à 1g 2 fois par jour
- J'ajoute un sulfamide hypoglycémiant ex : Daonil® (glibenclamide)
- J'ajoute un i-SGLT 2 ex : Forxiga® (dapaglifozine) 10 mg
- Aucune réponse exacte
Les bonnes réponses sont A et C.
Réponse A : La prise de 3g metformine n'a pas plus d'efficacité que 2g mais les effets secondaires sont plus importants. On peut donc supprimer la prise de metformine de midi, cela peut aussi faciliter l'observance des patients.
Réponse B : Dans cette démarche, l'idée d'ajouter un autre hypoglycémiant à la metformine est licite car l'HbA1c est à 7.9%. L'objectif chez cette patiente est d'être sous les 7%, en effet, elle a moins de 75 ans, une espérance de vie supérieure à 5ans et n'a pas de comorbidité sévère ni d'IRC sévère ou terminale.
👉 Quels sont les objectifs d'HbA1c à atteindre selon les types de patients ?
Ci dessous, vous trouverez, les objectifs à atteindre selon les recommandations actualisées en vigueur en 2023 :
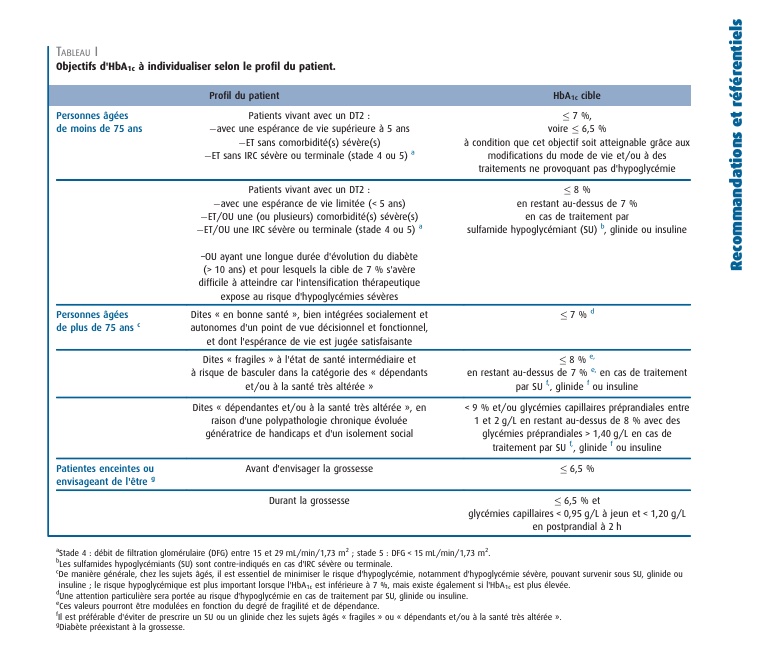
Prise de position de la société francophone du diabète (SFD 2021)
A ce stade, il faut donc ajouter un autre traitement pour baisser l'HbA1c de Mme D. mais le choix d'un sulfamide hypoglycémiant (SU) n'est pas adapté.D'après la recommandation de la SFD de 2021, "Chez un patient vivant avec un DT2 indemne de pathologie cardiovasculaire ou rénale en échec de metformine, la bithérapie metformine + SU n'est pas le choix le plus pertinent à ce stade".
👉 Les SU exposent à un risque d'hypoglycémie et de prise de poids, Mme D. a ici une IMC à 33 ! Cela n'est donc pas logique de l'exposer à une prise de poids d'autant plus qu'elle fait des efforts pour changer son mode de vie alimentaire. De plus, la sécurité cardiovasculaire des SU (à l'exception du Diamicron®) n'est pas prouvée.
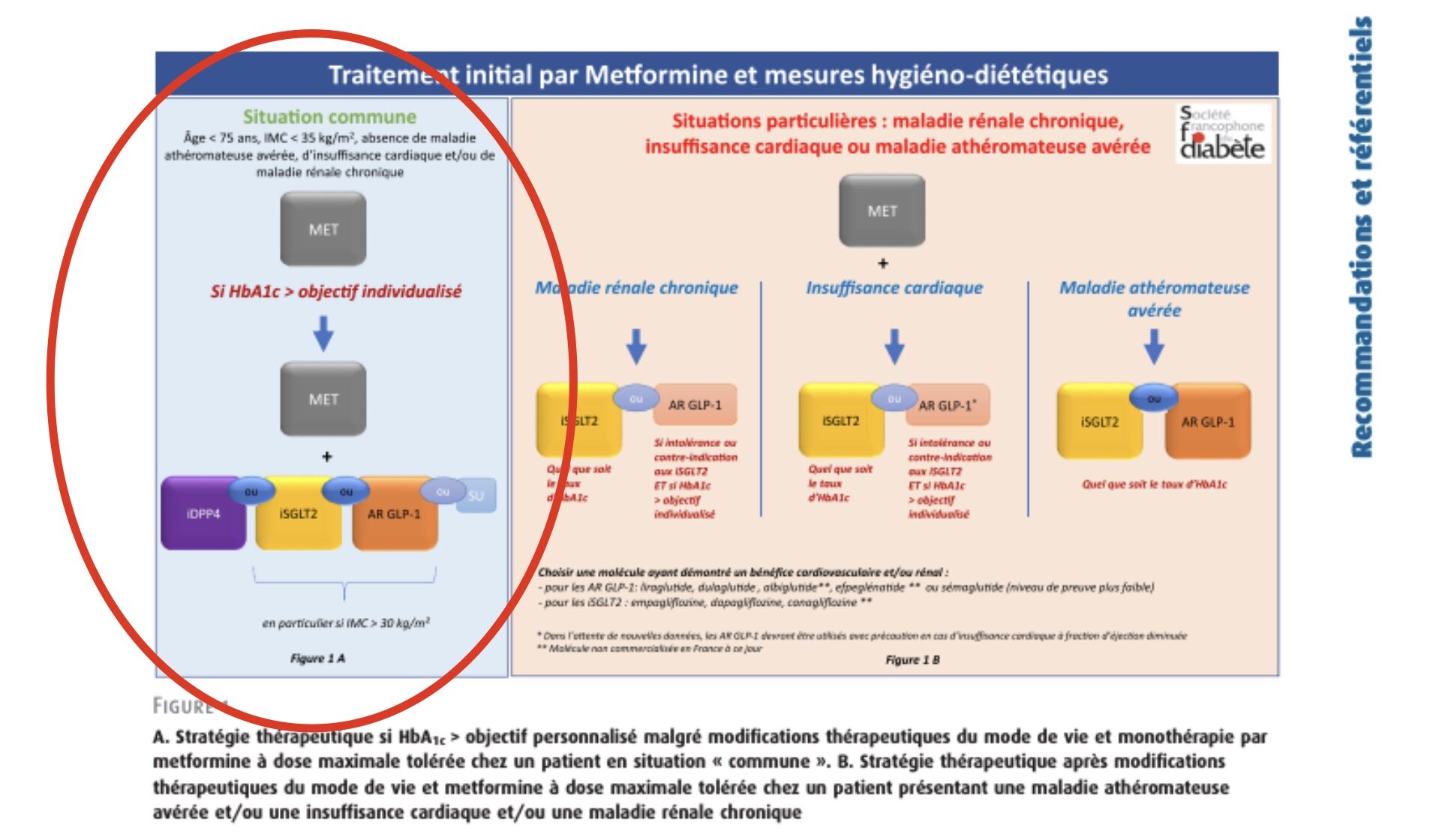
Réponse C : On peut en effet ajouter un inhibiteur de SGLT2 comme le Forxiga 10 mg en plus de la metformine. Ce qui est recommandé chez Mme D est, à ce stade, soit un Analogue de Récepteurs du GLP 1 (AR GLP-1) soit un inhibiteur de SGLT2 (iSGLT2).
Vous pouvez trouver ci-dessous, la stratégie qui justifie cette réponse, issue de la "Prise de position de la société francophone du diabète (SFD 2021)" 👇
Mes astuces d'endocrinologue 💎💎💎 :
ASTUCE 1 : En 2023, suivez les recommandations de la Société Française de Diabétologie de 2021 et non pas celles de la HAS datant de 2013 qui ne sont donc plus à jour. Téléchargez la recommandation en cliquant ici https://www.guideline.care/images-recos/reco_dt2_sfd_2021.pdf
ASTUCE 2 : Quand introduire un 1er traitement médicamenteux et comment titrer la metformine ?
ASTUCE 3 : Quelles sont les différentes classes d'antidiabétiques disponibles, je vous en fais la synthèse dans la video ci-dessous 👇
A PROPOS DES ISGLT2, QUELLES SONT LES REPONSES VRAIES ?
- Ils ont un effet hypoglycémiant
- Ils entraînent une perte de poids modérée
- Ils ont un effet cardio et néphroprotecteur
- Ils sont plus chers que les analogues des récepteurs de GLP 1
Les bonnes réponses sont B et C.
Réponse A : Les iSGLT2 n'ont pas d'effet hypoglycémiant, c'est justement un de leurs avantages par rapport aux Sulfamides hypoglycémiants.
Réponse B : Les iSGLT2 entraînent une perte de poids de 2-4Kg en moyenne. Ici la patiente a un IMC à 33. Ils sont donc bien indiqués. Pour les patients, DII avec un IMC > 35, il faut se poser la question de l'indication de la chirurgie bariatrique.
Réponse C : Les iSGLT2 ont un effet cardioprotecteur et néphroprotecteur. Ils Ces effets sont résumés dans ce tableau 👉
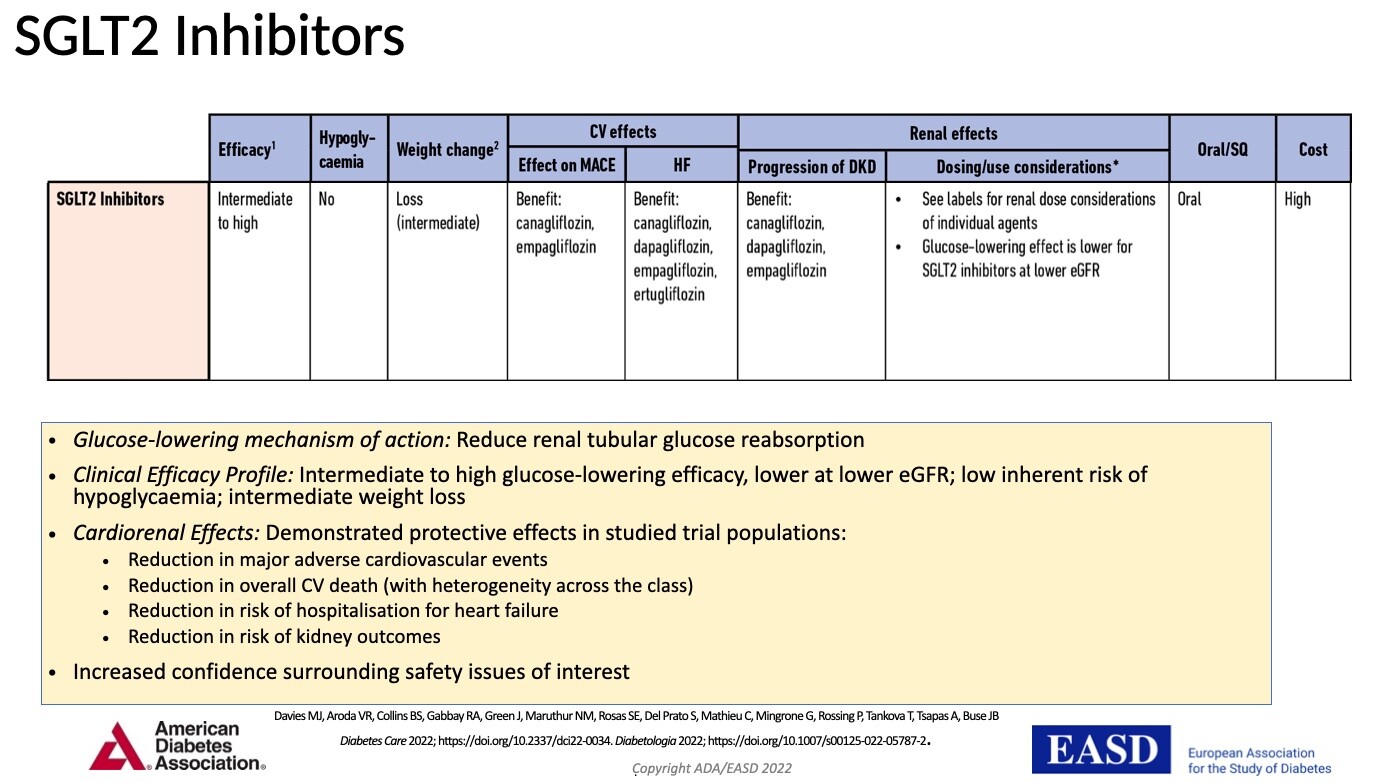
Légende MACE = Evénements cardiovasculaires majeurs (composite Idm non fatal, AVC non fatal et mortalité de cause cardiovasculaire) ; HF : Insuffisance cardiaque ; DKD = Insuffisance rénale chronique
Retenons que les iSGLT2 sont utiles en prévention primaire et secondaire de l'insuffisance cardiaque et de la maladie rénale chronique et qu'ils ont même des effets cardiorénaux positifs sans diabète => raison pour laquelle ils ont l'AMM dans l'insuffisance cardiaque !
Réponse D : Le prix des iSGLT2 est inférieur au prix des AR GLP-1.
Les iSGLT2 = Forxiga®/Jardiance® = 500€/an et les AR GLP-1 = Ozempic®/Trulicity® = 1000€/an
Mes astuces d'endocrinologue 💎💎💎 :
Il faut bien comprendre la nouvelle philosophie du traitement du diabète de type II ! Je vous explique ceci dans la video ci-dessous 👇
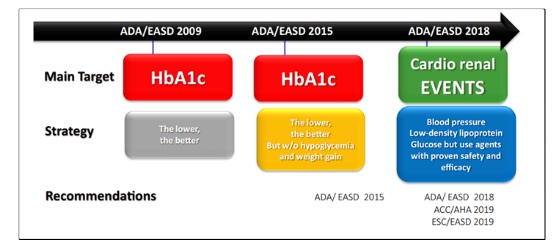
Pour résumer, il y a eu au cours des dernières années 3 paradigmes différents dans l'approche thérapeutique du diabète de type II.
On est passé de :
1) plus l'HbA1c est basse mieux c'est à
2) Ok on baisse l'HbA1c mais attention : sans créer d'hypoglycémie et sans faire prendre du poids au patient à
3) on prend en charge le diabète de type II avec pour objectif de diminuer l'HbA1c mais aussi de prévenir les complications cardio-rénales grâce aux iSGLT2 et/ou AR GLP-1.
Vous avez donc introduit du Forxiga à 10mg chez Mme D, et vous lui demandez de vous revoir dans 6 mois avec le bilan habituel de surveillance du diabète de type II. Cependant, 3 mois après, Mme D. vous rappelle car elle présente : "un problème délicat au niveau de la vulve et souhaiterait un rendez-vous en urgence chez un gynécologue". Vous lui demandez alors de passer au cabinet afin de l'examiner avant de demander un avis...
Elle passe donc dans l'après-midi et vous explique que depuis 3 jours elle ressent des démangeaisons importantes au niveau vaginal avec depuis hier une douleur à la miction. "C'est la première fois que cela m'arrive docteur" vous dit-elle.
A votre examen général, elle ne présente pas de fièvre et a une TA à 115/58. L'auscultation cardio-pulmonaire est normale.
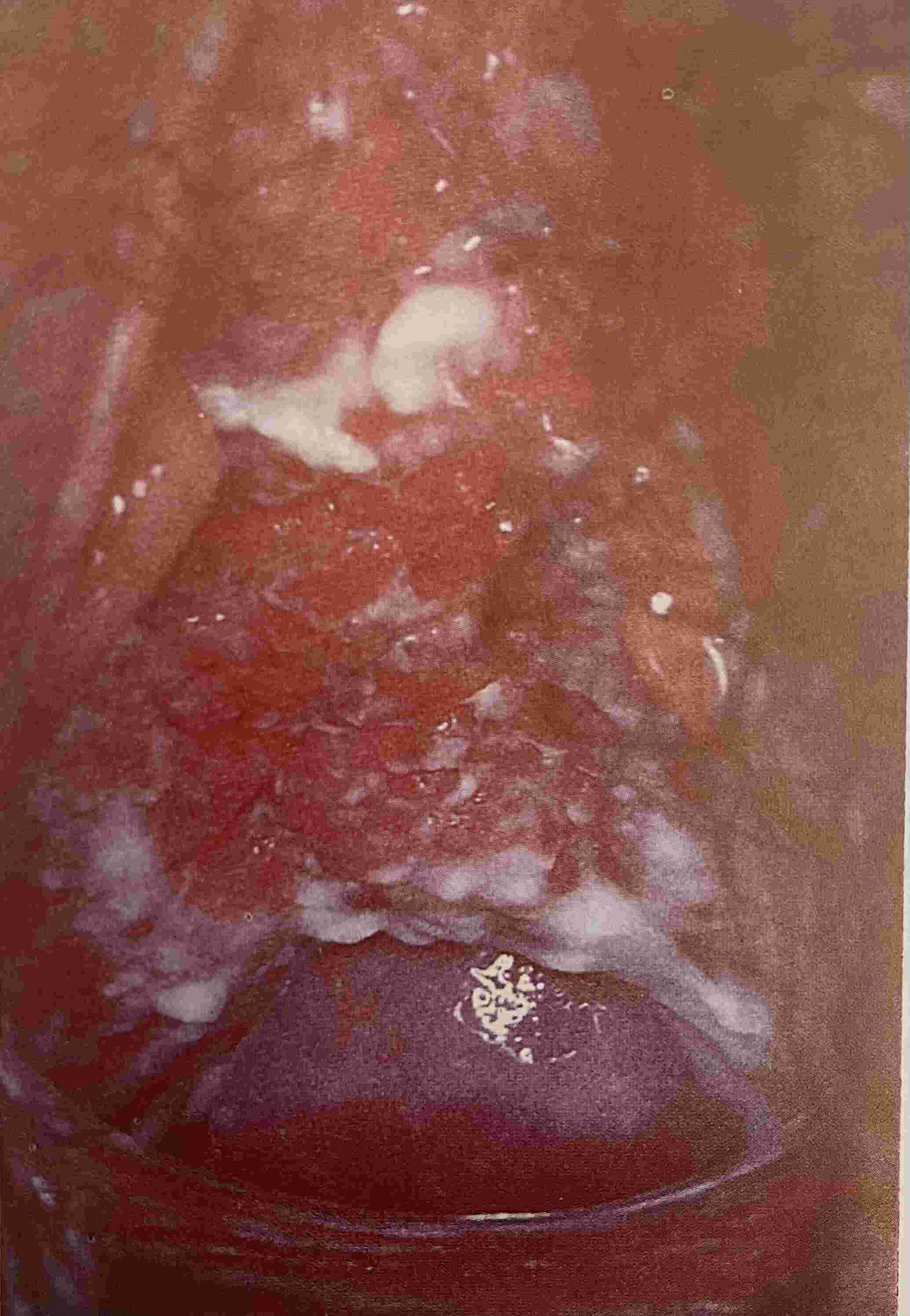
L'examen gynécologique au speculum retrouve cet aspect :
A PROPOS DES PROPOSITIONS CI-DESSOUS, LA-LESQUELLE(S) SONT JUSTE(S) ?
- Je réalise un prélèvement pour analyse biologique
- Je traite par un ovule d'éconazole retard à renouveler une fois si besoin
- Il s'agit d'un effet secondaire fréquent de la metformine
- Aucune réponse exacte
La bonne réponse est B.
Réponse A : Il s'agit d'une probable mycose vulvovaginale, il semble s'agir du 1er épisode, aucune indication à réaliser un prélèvement pour analyse mycologique.
Réponse B : Le traitement de 1ère intention d'une mycose vulvovaginale est un ovule imidazolé minute. Econazole ovule retard ou sertaconazole ovule sont donc indiqués.
Réponse C : Il s'agit d'un effet secondaire fréquent +++ des iSGLT2. Sa fréquence est d'environ 10%, c'est un effet de classe, il survient généralement dans les 6 premiers mois et est peu récidivant.
Mon astuce d'endocrinologue 💎💎💎 :
Je prescris toujours un ovule d'éconazole retard lors de l'introduction d'un traitement par iSGLT2. J'informe la patiente de ce risque et je la rassure en lui disant de prendre le traitement si les symptômes surviennent et je précise que la récidive est peu fréquente !
Pour retenir cet effet secondaire des iSGLT2 : retenons qu'il font pisser du Na+ et du sucre; l'urine des patients est donc riche en sucre et cela favorise les infections urinaires et génitales 👍
L'examen gynécologique prend fin, vous demandez à la patiente de se rhabiller et vous retournez à votre bureau. Mme D. se relève de la table d'examen et vous apostrophe d'un coup : "Oula docteur, je fais un malaise, je vais tomber, vite vite". Vous la rattrapez in extremis par le bras avant qu'elle ne tombe par terre... vous lui demandez alors de se rallonger du coup.
-"Qu'est ce qu'il se passe Mme D ?"
-"Dr, j'ai vu tout noir, la tête a tourné, j'ai cru que j'allais tomber, merci de m'avoir rattrapée, c'était moins une. Déjà la semaine dernière, j'ai eu un vertige comme ça en sortant du lit et mon mari m'a rattrapé."
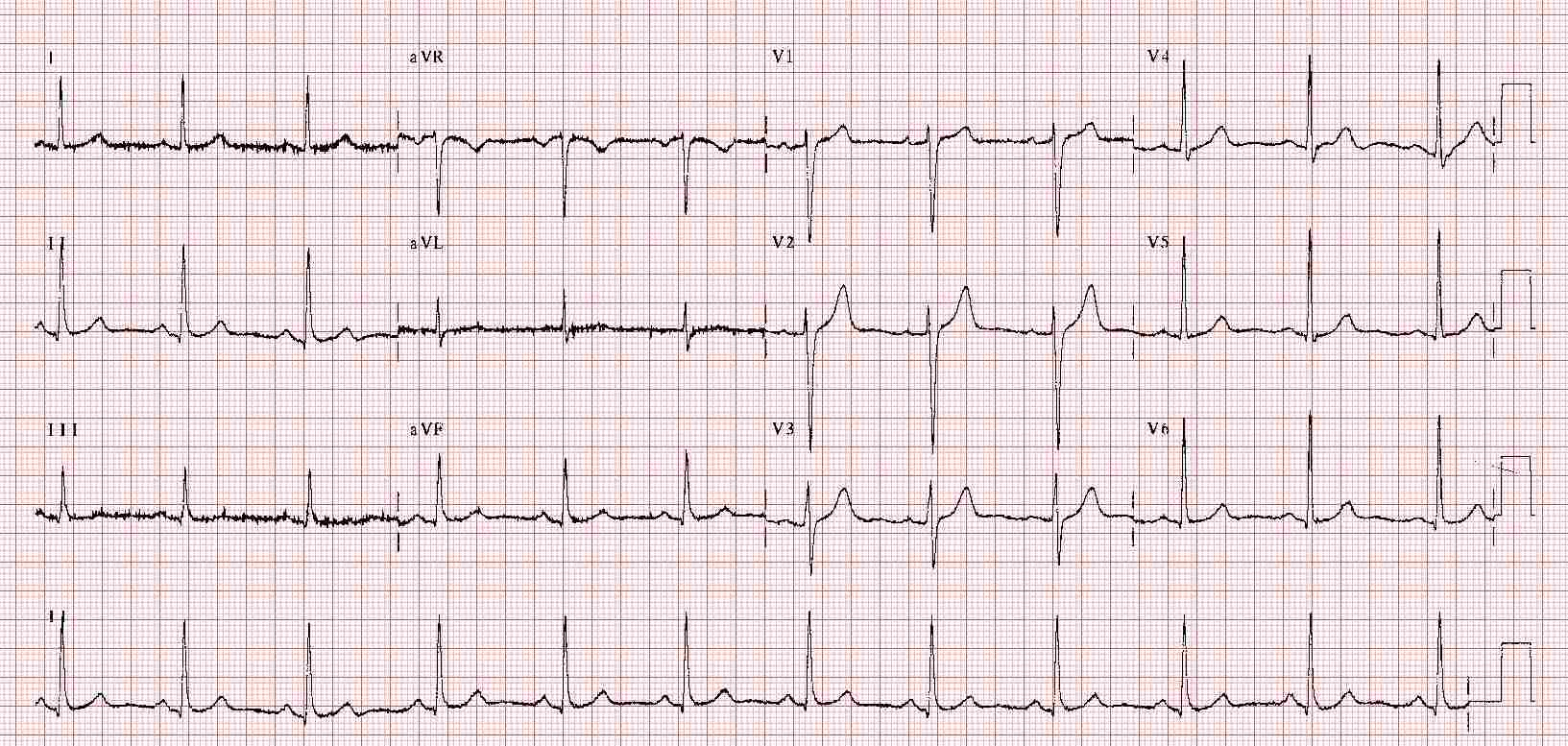
Vous refaites l'examen cardio-pulmonaire, son auscultation cardiaque est normale. Idem au niveau pulmonaire. Vous décidez de lui piquer une glycémie capillaire, celle-ci est à 0.7g/L. Vous lui faites donc un ECG, le voici :
A PROPOS DES PROPOSITIONS CI-DESSOUS, LA-LESQUELLE(S) SONT JUSTE(S) ?
- L'ECG est normal
- Je réalise un test d'hypotension orthostatique
- Je réalise un examen otoscopique
- L'ECG retrouve un bloc de branche gauche
Les bonnes réponses sont A et B.
Réponse A : Onde P positive en DI et DII devant chaque QRS. L'intervalle PR est isoélectrique et constant. La fréquence sinusale est d'environ 75 bpm (4 gros carreaux 300>150>100>75>60...) Le QRS est + en DI, DII et aVF. Les QRS sont tous fins. Il n'y a pas d'onde Q. Le segment ST est isoélectrique. L'onde T est + sauf en aVR. Il s'agit donc d'un ECG normal.
Réponse B : Il faut en effet réaliser un test d'hypotension orthostatique. La clinique est en faveur d'une hypotension orthostatique : la patiente a présenté une lipothymie en se relevant, elle vous décrit spontanément "un voile noir devant les yeux". Elle a déjà eu un malaise en se levant du lit. Sa glycémie capillaire est normale. Le bilan d'une lipothymie est le même que celui d'une syncope, voici la recommandation en vigueur en 2023 éditée par la société européenne de cardiologie en 2018 👇
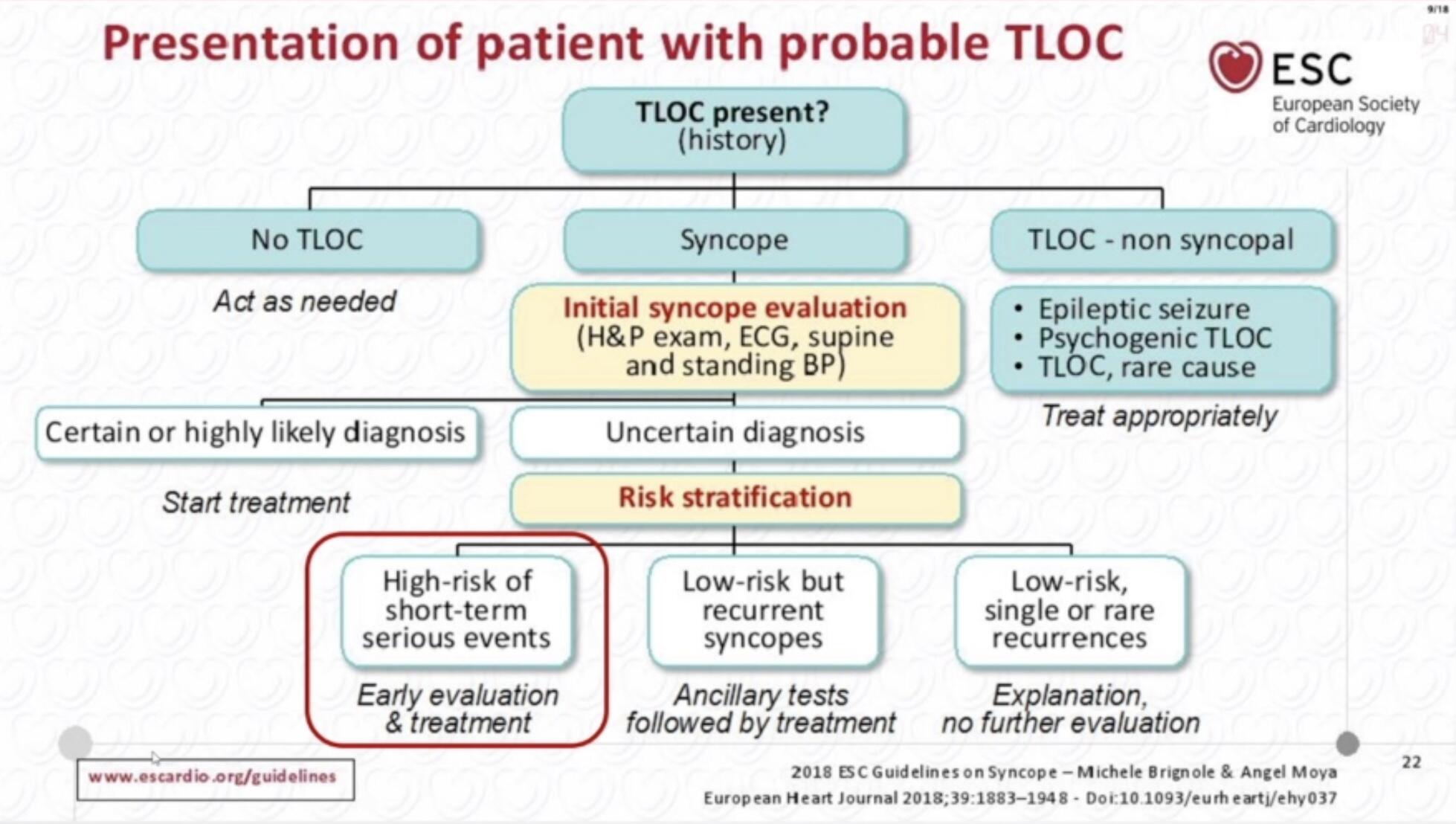
TLOC :Transient loss of consciousness
Le test d'hypotension orthostatique s'avèrera positif car vous mesurerez une baisse de plus de 20mmHg entre le PAS couchée et debout avant 3 min. Ce test est positif y compris si les symptômes ne sont pas reproduits !
Pour en savoir plus sur l'hypotension orthostatique et les syncopes-lipothymie vous pouvez faire notre cas clinique portant dessus et consultez notre fiche de synthèse sur les syncopes en cliquant ici 👉 Fiche synthèse SYNCOPE-LIPOTHYMIE.
A PROPOS DE L'HYPOTENSION ORTHOSTATIQUE :
L’hO se définit comme une diminution de la pression artérielle (PA) systolique d’au moins 20 mm Hg et/ou de la PA diastolique d’au moins 10 mm Hg survenant dans les 3 minutes suivant un passage en position debout. L’hO peut être symptomatique ou non.
Le diagnostic repose sur la mesure de la PA en position couchée (à défaut assise) puis debout. Un appareil automatique de mesure de la PA est recommandé. La PA et la fréquence cardiaque sont mesurées en position couchée après une période de repos d’au moins 5 minutes à température ambiante, vessie vide. Le patient se lève, la PA et la fréquence cardiaque sont mesurées à une et trois minutes. Le diagnostic est retenu si la baisse tensionnelle est enregistrée dans les 3 minutes.
Voici le lien de la recommandation en vigueur dans l'hypotension orthostatique 👉 https://www.sfhta.eu/wp-content/uploads/2012/07/Consensus_d_experts_decembre_2014_SFHTA.pdf
Pour Mme D. la constatation de cette hypotension orthostatique, doit nous faire modifier son traitement anti hypertenseur. En effet, elle bénéficie d'une bithérapie par Cotriatec® (ramipril-hydrochlorothiazide) 5mg/12.5mg associant un IEC et un diurétique thiazidique. Les iSGLT2 sont pourvoyeurs d'hypotensions orthostatiques surtout s'ils sont associés à un diurétique ! Il s'agit de l'autre effet secondaire fréquent de ces traitements avec la mycose vaginale !
Une bithérapie reste le traitement de 1ère intention dans l'HTA, on pourrait alors switcher pour IEC + Inhibiteur calcique : Coveram® 5m/5mg (Amlodipine + Perindopril).
Un super document résumant bien les traitements de l'HTA a été publié par @THOR_VASTATINE en 2019 👉 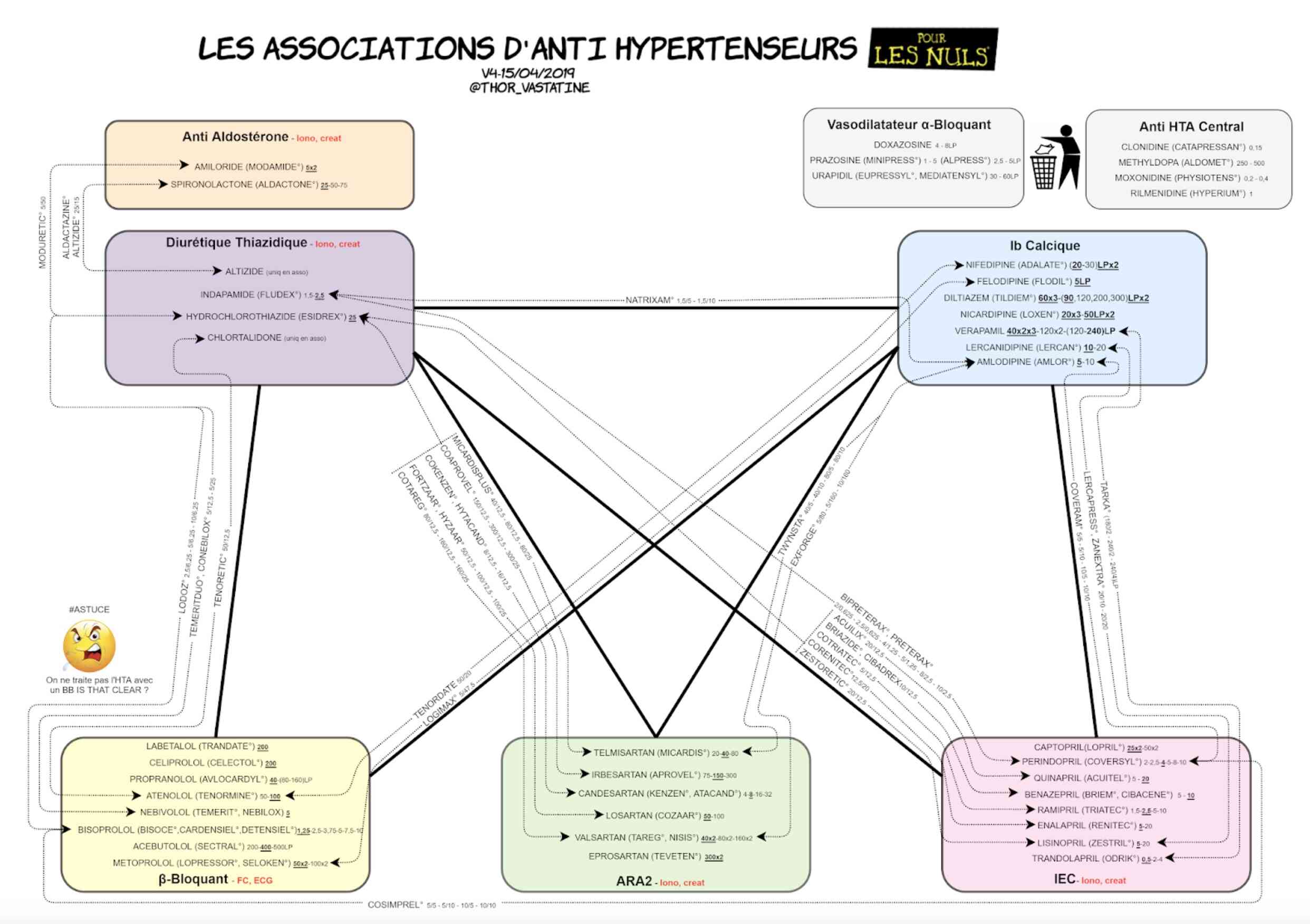
Réponse C : un examen otoscopique semble peu utile ici même si la patiente emploie le terme de "vertige". La clinique est en faveur d'une lipothymie "voile devant les yeux". La patiente ne relate pas de sensation rotatoire réelle. Attention, souvent les patients emploient les termes "vertiges" ou "malaises", il faut reprendre l'interrogatoire car il s'agit d'un piège diagnostique !
Si vous voulez faire une formation sur les lipothymies, rendez vous sur notre page d'accueil du site, il y a une EPP 3h disponible ici.
Réponse D : L'ECG n'est pas en faveur d'un bloc de branche gauche. Dans un bloc de branche, les QRS sont larges (>120ms), ce n'est pas le cas ici. Si vous voulez faire une formation simple et efficace sur l'ECG cliquez ici Formation ECG avec Dr Olivier Arnaud cardiologue 👉 Analyser un ECG et les troubles du rythme cardiaque en MG
Un an plus tard, le mari de Mme D. vous appelle affolé en urgence durant vos visites à domicile. Sa femme ne répond plus et respire bizarrement dans son lit.
Vous vous rendez immédiatement sur place et constatez que Mme D. est allongée dans son lit, inconsciente avec une respiration ample et rapide. Voici ce que vous observez 👇
Son mari vous explique qu'elle présentait des brûlures urinaires depuis quelques jours, qu'elle avait mal au ventre hier soir et qu'elle a vomit juste après le dîner. Elle n'a rien mangé au petit déjeuner de ce matin., elle était fatiguée et est retournée ce coucher. Il est 11h du matin, vous appelez le SAMU et en les attendant, vous commencez un 1er bilan. Mme D. est inconsciente et apyrétique, son auscultation cardio-pulmonaire est normale mais en vous approchant de la patiente vous sentez une haleine de "pomme de reinette", vous piquez alors une glycémie capillaire et vous trouvez 0.8 g/L ! Vous avez votre ECG monopiste, vous décidez de faire un enregistrement que voici 👉
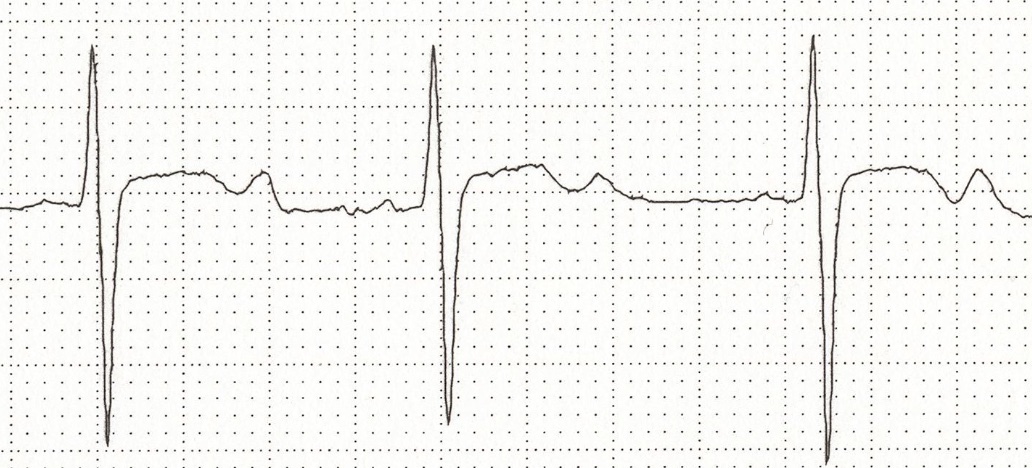
A PROPOS DES PROPOSITIONS CI-DESSOUS, LA-LESQUELLE(S) SONT JUSTE(S) ?
- La patiente a une haleine cétosique mais une acidocétose est impossible car elle n'a pas d'hyperglycémie
- La patiente présente une dyspnée de Cheyne-Stokes
- La patiente présente des signes d'hypokaliémie à l'ECG
- Aucune réponse exacte
La bonne réponse est C.
Réponse A : La patiente a une haleine cétosique et une glycémie normale mais elle peut avoir une acidocétose ! Il s'agit de LA COMPLICATION GRAVE à ne pas méconnaître sous iSGLT2. Justement, c'est un gros piège chez ces patients, car ils peuvent faire une acidocétose dite NORMO ou EUGLYCEMIQUE. C'est une complication rare mais grave dont l'incidence va augmenter durant les prochaines années avec l'augmentation de la prescription des iSGLT2 +++ Il faut donc la connaître.
Les iSGLT2 entraînent une glycosurie dans leur mécanisme d'action 👇 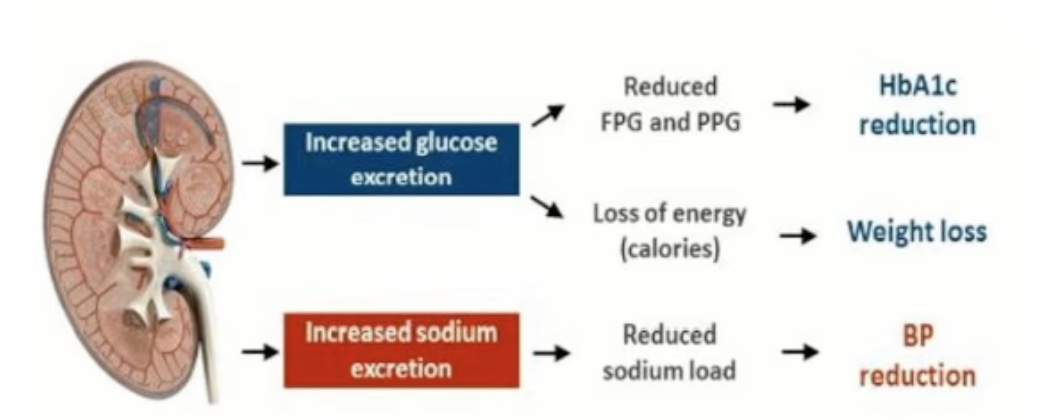
Si les patients n'ont pas assez d'entrée en glucose (ici Mme D. a une probable infection urinaire , a vomit son dîner et n'a pas mangé ce matin), ils peuvent produire des cétones à partir de la lipolyse (cycle de Krebs) tout en n'ayant aucune hyperglycémie car ils continuent à pisser du glucose.
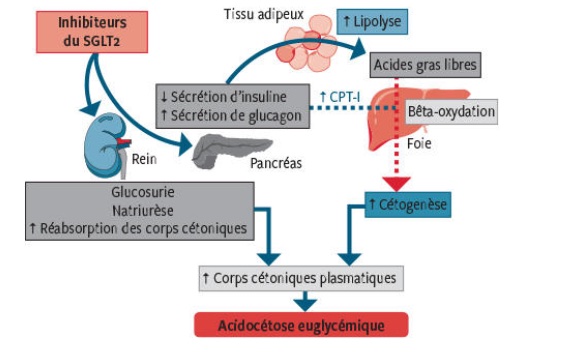
Réponse B : La patiente présente une dyspnée de Kussmaul, ample, régulière et rapide. La dyspnée de Cheynes-Stokes est irrégulière au contraire.
Réponse C : Sur l'ECG, les ondes T apparaissent inversées en forment de "U". L'inversion des ondes T est un signe d'hypokaliémie et l'hyperkaliémie, elle, entraîne au contraire une élévation de l'amplitude des ondes T. L'hypokaliémie est due à l'acidocétose diabétique.
Mon astuce d'endocrinologue 💎💎💎 :
Il faut savoir qu'une acidocétose peut survenir avec les iSGLT2. Il ne faut donc pas se tromper lors du diagnostic de diabète, si l'on prend un diabète de type I pour un diabète de type II et qu'on introduit des iSGLT2, un coma acidocétosique peut se produire !
De plus chez un diabétique de type II très évolué quand il rentre dans la phase d'insulinopénie (phase de basal bolus d'insuline) un iSGLT2 l'expose à un risque d'acidocétose mais le protège du risque cardiorénal. A ce stade, souvent le patient est âgé et il vaut mieux enlever les iSGLT2 en privilégiant l'absence de risque vital aigu à l'hypothétique gain de vie cardiorénal à long terme... !
Au delà de connaître le risque d'acidocétose euglycémique, il faut davantage connaître les situations à risque d'acidocétose euglycémique afin de les anticiper et les éviter, je vous explique cela dans la vidéo ci-dessous 👇
Pour ceux qui veulent avoir un aperçu global du management du diabète de type II, voici un graphique résumant cette approche en 2023 édité par l'American Diabetes Association et l'European Association for the Study of Diabetes :
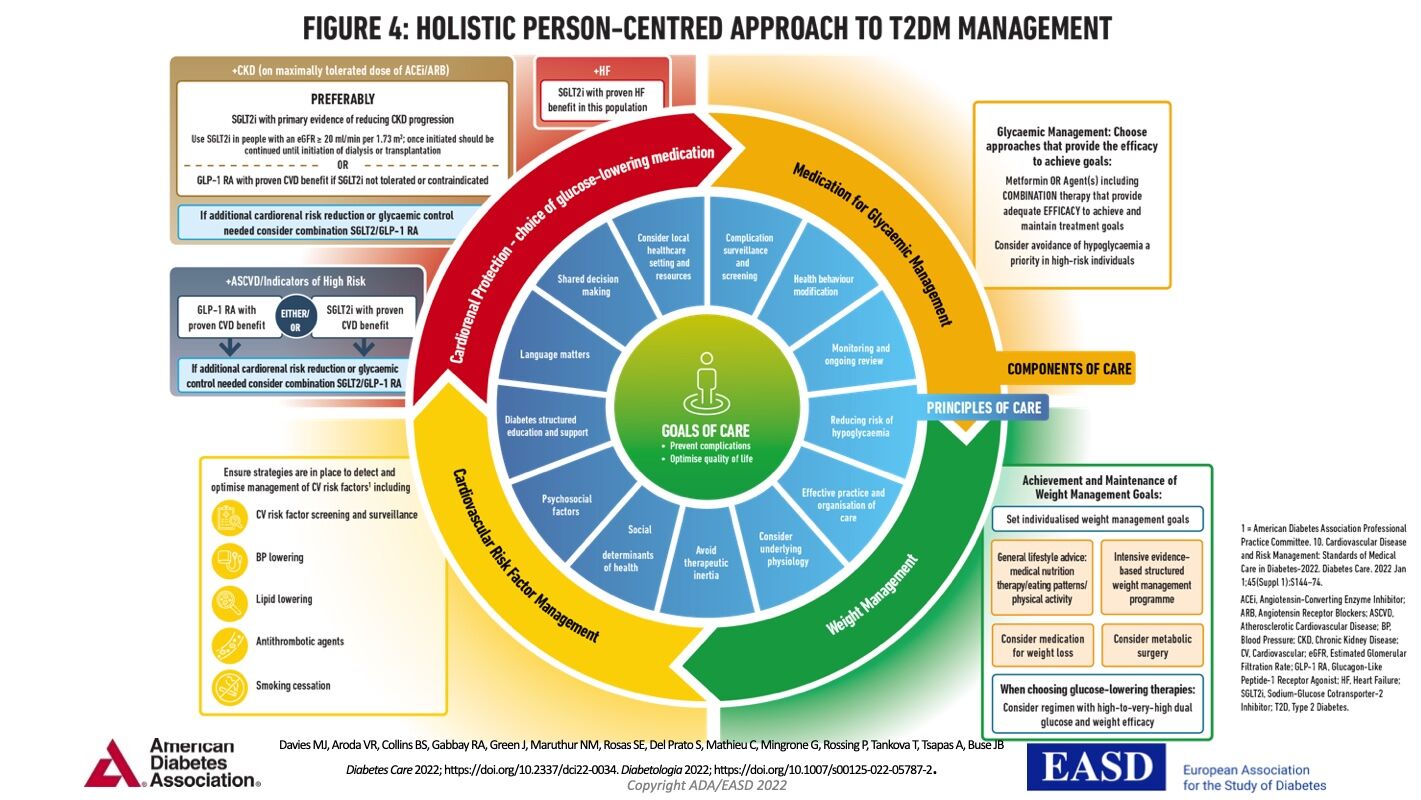
Et voilà, c'est la fin du cas clinique !
Messages clés à retenir
👉 LES POINTS CLEFS A RETENIR CONCERNANT LE DIABETE de TYPE II, la metformine et les iSGLT2 :
1) La metformine est le traitement pharmacologique de 1ère intention dans le DTII, elle réduit la glycémie, sans risque d'hypoglycémie symptomatique et sans risque de prise de poids.
2) Elle nécessite une titration au départ en raison de la mauvaise tolérance digestive, pour faire simple débuter à 500mg/j au milieu des repas par palleir de 500 tous les 7 jours pour obtenir 1g 2x/j.
3) La metformine doit être diminuée à 1,5g/j max si le DFG < 45mL/min/m2 puis stoppée si DFG < 30.
4) Les inhibiteurs de SGLT2 permettent de faire pisser du sodium et du glucose. Ils réduisent la glycémie sans risque d'hypoglycémie symptomatique et permettant une perte pondérale et des effets cardioprotecteurs (macroangiopathie) et néphroprotecteur (microangiopathie) démontrés.
5) Les iSGLT2 entraînent un bénéfice cardiovasculaire et rénal (prévention néphropathie diabétique). Les iSGLT2 sont indiqués dans le diabète de type II et dans l'insuffisance cardiaque ! (Pour voir notre fiche sur l'insuffisance cardiaque cliquez-ici)
6) Les iSGLT2 (ou "gliflozines") sont recommandés en 2ème ligne après la metformine selon les recommandations françaises, européennes et américaines (SFD, ADA, EASD)
7) L'effet secondaire le plus fréquent est la mycose vaginale qui se traite localement (ovule) sans arrêter les iSGLT2. Prévenir les patientes de cet effet secondaire fréquent (quasiment toujours unique au démarrage) et même délivrer un ovule à prendre si besoin avec votre prescription initiale de iSGLT2.
8) Les iSGLT2 et le DFG : ils peuvent faire diminuer transitoirement de 10% le DFG à l'introduction : ne pas s'inquiéter, le DFG se normalise toujours, ils peuvent être prescrits quelque soit le DFG. Cependant, quand le DFG < 45 ml/min/m2 leur effet hypoglycémiant devient quasi nul, on conseille alors de les maintenir uniquement pour leur fonction néphro-cardioprotectrice.
9) Les iSGLT2 ont un effet secondaire rare mais grave : l'acidocétose euglycémique. Cet effet secondaire concerne uniquement le patient diabétique et pas celui insuffisant cardiaque. Retenons les facteurs de risque pouvant entraîner cette complication : Insulinopénie (stade avancé d'un DTII) , mis a jeun => attention aux chirurgies. Stopper les iSGLT2, 3 jours avant la chirurgie et reprendre quand alimentation habituelle est reprise.
10) Pour faciliter la compliance, on peut utiliser des formes associant metformine et dapagliflozine = Xigduo® (1000mg-5mg) ou metformine + empagliflozine = SYNJARDY® (1000mg-5mg).
LA FICHE DE RECO SYNTHETISEE 💎💎💎 :
LES MODELES D'ORDONNANCES TYPES 💎💎💎 :
Et voilà, c'est fini pour le cas clinique de la semaine ! A bientôt sur guideline.care 🙂 👍