Si vous êtes déjà inscrit, tapez juste votre adresse email puis votre mot de passe
Cas clinique de la semaine 01 - Épaule traumatique aiguë en médecine générale
Introduction
Au terme de ce cas clinique, vous aurez revu :
Comment s'orienter facilement vers le bon diagnostic devant une épaule traumatique aiguë ?
Quel testing ne surtout pas faire et quel testing faire impérativement ?
Quelle imagerie demander ?
Quand adresser au chir. orthopédique ?
Pourquoi "Pierre feuille ciseaux" est important 😄 (spoiler second degré) ?
A la fin du cas clinique corrigé, vous recevrez :
Les 10 points clefs à retenir concernant l'épaule traumatique aiguë.
Une fiche de synthèse sur la CAT face à une épaule traumatique en Cs.
👉 tout pour gérer au quotidien simplement, rapidement et en mode Evidence Based Medicine (EBM) 😉
Cas clinique de la semaine 01 - Épaule traumatique aiguë
Vous êtes de garde et un patient de 64 ans, M. Decat, triathlète en loisir, vient vous consulter car il est tombé sur le moignon de l’épaule droite il y a 2 jours.
Depuis, il a des douleurs diffuses de l’épaule notamment au port de charges et des difficultés à l’élévation du membre au-delà de l’horizontal.
A l’inspection, on objective cette tuméfaction supérieure de l’épaule, le bras le long du corps, il a pu mobiliser son bras pour retirer son t-shirt mais avec des douleurs qu’il ne cache pas.
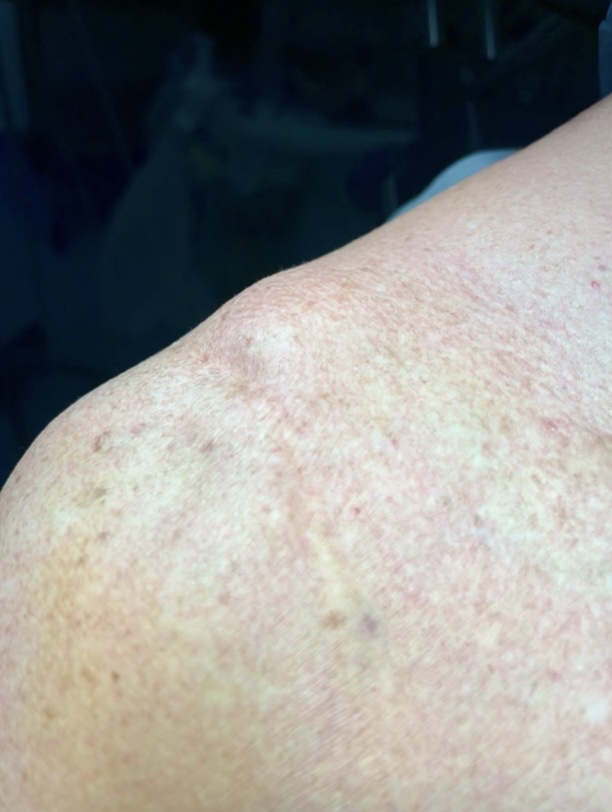
Il ne présente pas beaucoup d'antécédents hormis un tabagisme actif et surtout une acromioplastie à ciel ouvert bilatérale.
D’emblée, avant de débuter l’examen clinique, parmi ces réponses lesquelles vous paraissent justes ?
- La déformation oriente vers une fracture du quart externe de la clavicule, c’est le bord cassé que l’on voit sous la peau.
- La déformation oriente vers une disjonction acromio-claviculaire aiguë, c’est le quart externe que l’on voit sous la peau.
- La déformation oriente vers une luxation gléno-humérale de l’épaule, il s’agit du signe de l’épaulette.
- La déformation oriente vers une fracture de la glène, c’est le même mécanisme.
Les bonne réponses sont : A, B.
Réponse A : Vrai. En effet, l'inspection montre une saillie en regard de la clavicule donc l'hypothèse d'une fracture du quart externe est plausible.
Réponse B : Vrai. Cliniquement, une saillie en regard du 1/4 externe de la clavicule peut-être due aussi à une disjonction acromio-claviculaire. Finalement face à ce type de déformation, Il y a 2 grands diagnostics différentiels à avoir en tête :
Retenons donc 👉 saillie au bord externe de la clavicule = Fracture du 1/4 externe de la clavicule OU disjonction acromioclaviculaire.
Réponse C : Faux. Le signe de l’épaulette est en regard du bord LATERAL du moignon de l’épaule et le signe principale d’une luxation gléno-humérale est l’impotence totale du membre associée à des douleurs à la moindre mobilisation. Cela fait 2 jours que le patient est tombé... le tableau ne colle pas avec une luxation.
Mon tip de chir ortho 😉 : On a parfois tendance à prendre une saillie du 1/4 externe de l'épaule pour un signe de l'épaulette... On a tous retenu ce fameux signe de l'épaulette mais attention il n'est pas toujours présent dans les luxations et en plus on peut le confondre avec une saillie du 1/4 externe de la clavicule et s'orienter à tord vers une luxation gléno-humérale...
A l'inspection le site de la déformation n'est pas tout à fait le même, regardez 👇
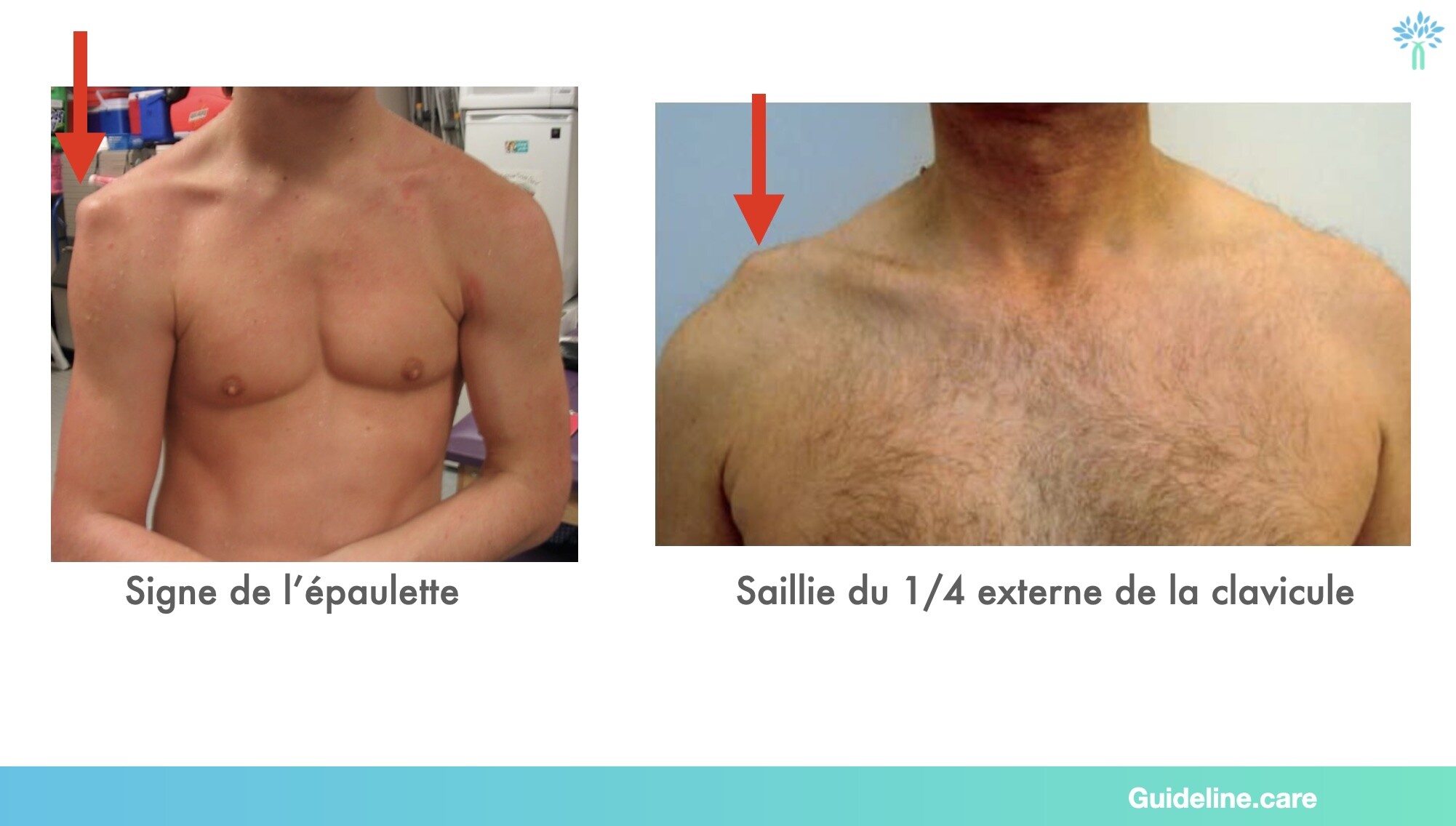
Si vous avez un doute partez de l'articulation sterno-claviculaire et suivez la clavicule... si la déformation est "pointée" par la clavicule et bien ce n'est pas un signe de l'épaulette... c'est une disjonction !
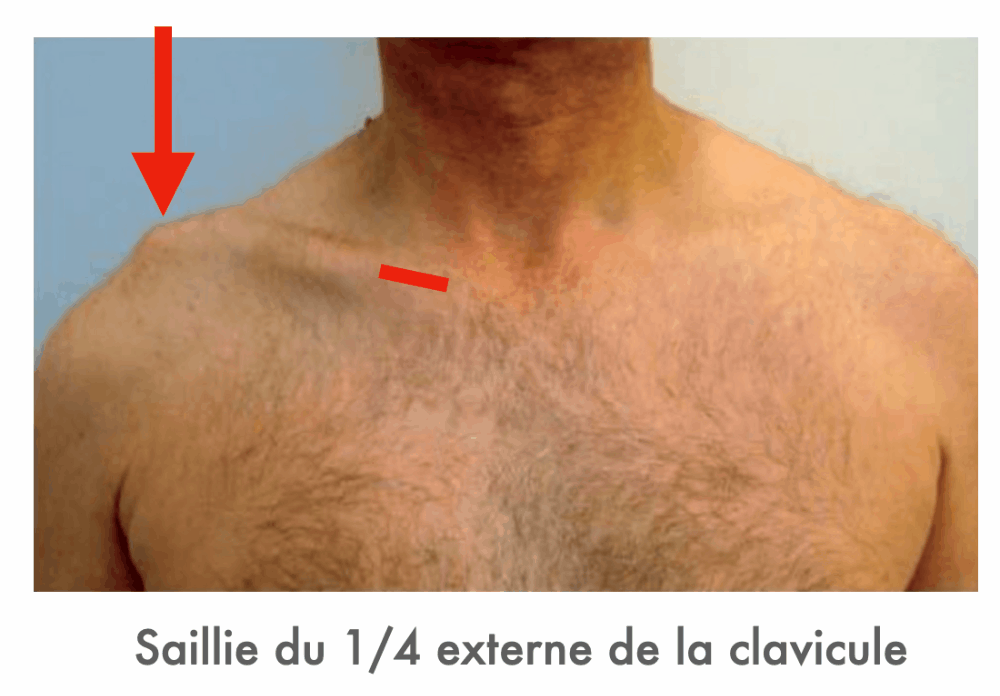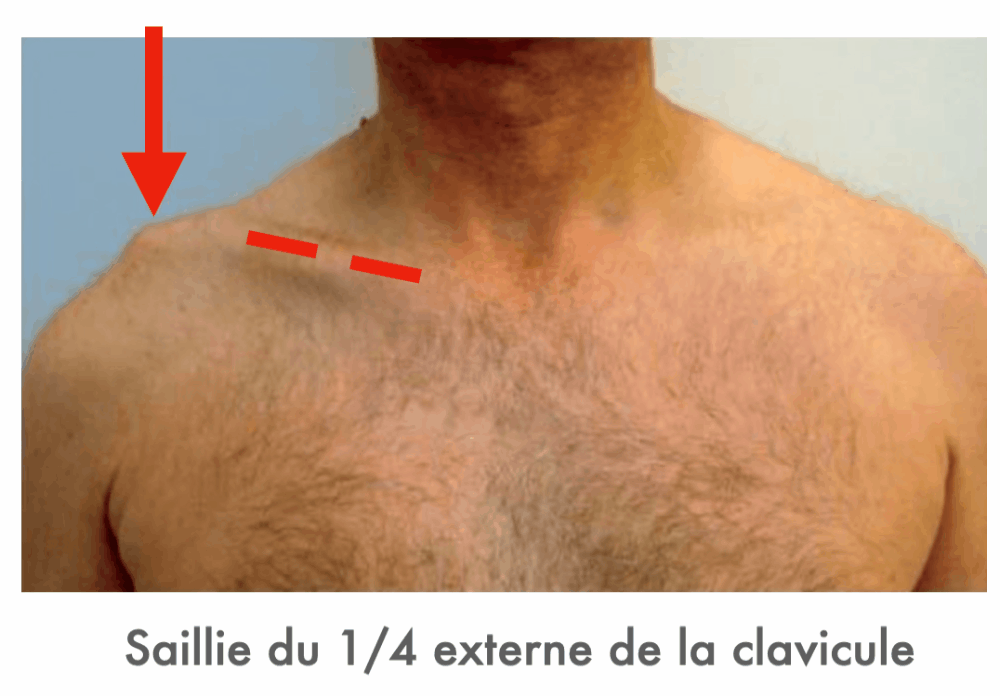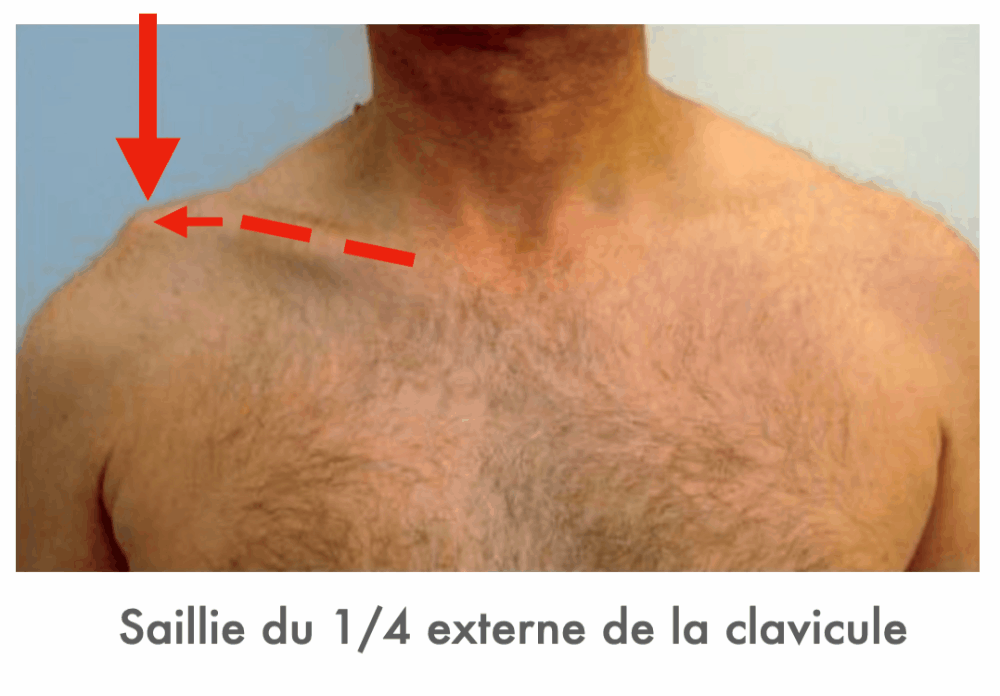
Réponse D : Faux. Il s’agit effectivement d’un mécanisme possible de ce type de fracture mais la saillie osseuse cutanée n’a pas de lien avec ce type de fracture finalement.
Mon 2ème tips de chir ortho 😉 : C'est de bien examiner les patients torse nu pour :
- Jugez de l'impotence fonctionnelle en regardant comment ils arrivent ou non à retirer leurs vêtements...
- Visualisez une déformation qui peut donc nous orienter vers le bon diagnostic !
- Beaucoup de diagnostics, notamment neurologiques (amyotrophies sévère, déformation sous cutanée, hématomes) peuvent être évoqués à la simple inspection du membre.
Rien à voir avec le cas mais regardez ce patient que j'ai croisé en consultation 👇
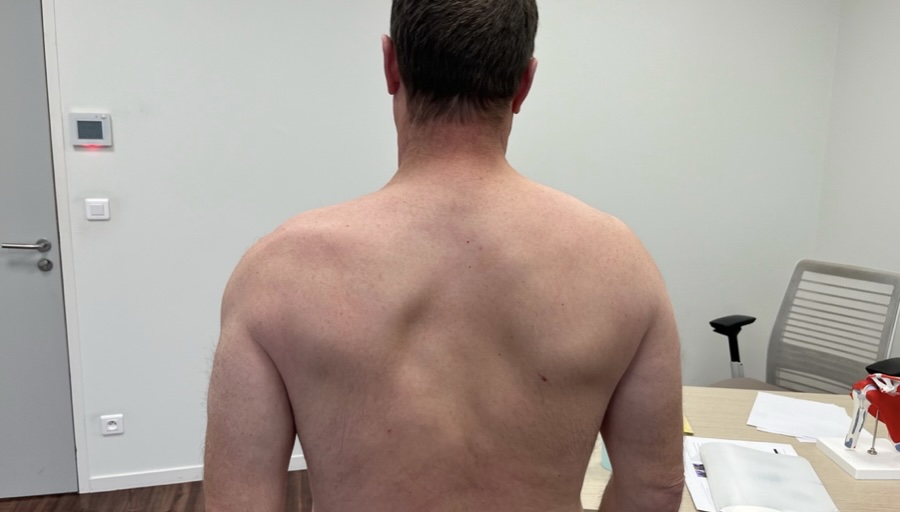
On regarde derrière lui et bingo on voit une amyotrophie sévère du trapèze gauche post traumatique.
Que recherchez finalement face à une EPAULE POST TRAUMATIQUE AIGUË en consultation ? Je vous résume les 3 points à savoir dans cette courte video 👇
A l’examen clinique, vous retrouvez effectivement une saillie sous cutanée du bord externe de la clavicule.
Il n’est pas possible de réduire la clavicule même en soulevant le membre vers le haut par le coude et en appuyant sur la clavicule : Il n’y pas de « touche de piano ». La peau ne souffre pas, par ailleurs.
Finalement, votre examen retrouve :
- Une chute sur le moignon de l'épaule
- Une impotence partielle
- Une déformation du 1/4 externe de la clavicule
- Une absence de déficit neurologique sensitivo-moteur.
Vous décidez d'envoyer le patient en radiologie...
Voici les clichés, parmi les propositions suivantes la(les)quelle(s) est(sont) juste(s) ?
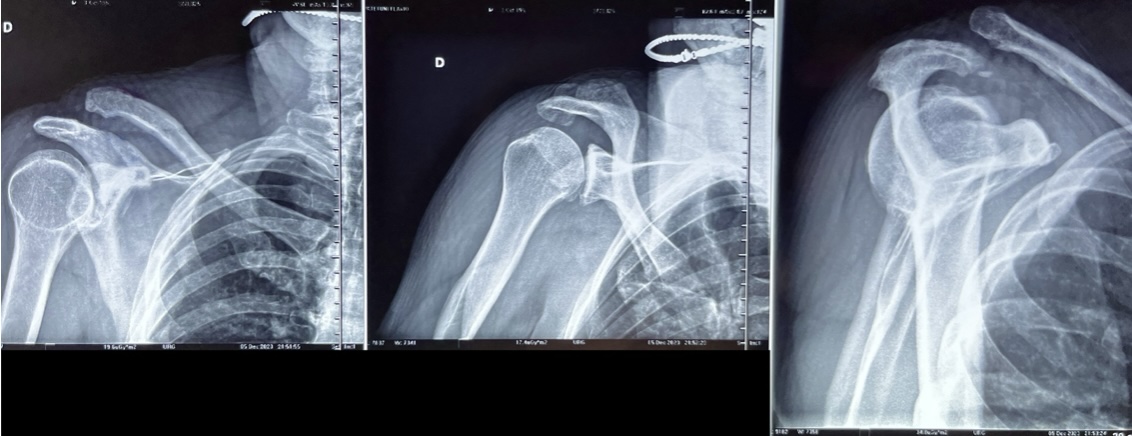
- On prescrit une attelle d’immobilisation coude au corps, ainsi qu’une TDM, on souhaite quantifier le déplacement.
- On prescrit une attelle d’immobilisation coude au corps, ainsi qu’une IRM ou une écho pour savoir si les ligaments coraco-claviculaires sont rompus.
- On prescrit une attelle d’immobilisation coude au corps, aucun autre examen est nécessaire et on l’adresse au plus vite à un chirurgien afin de discuter d’une éventuelle intervention chirurgicale
- Le bilan radiologique de 1ère intention face à un épaule post traumatique est : "Epaule Face + Profil de Lamy"
La bonne réponse est C.
Réponse A : Faux, le patient présente une disjonction acromio-claviculaire.
Voici le raisonnement :
- Chute sur le moignon (Ok je m'oriente plutôt vers => Fracture de clavicule ou disjonction acromio-claviculaire👍)
- Pas d'impotence totale (Ok => oriente plutôt vers une disjonction...le patient avec une fracture aurait une impotence totale et ne serait pas venu à J2 comme dans ce cas)
- Il n'y a pas de touche de piano c-à-d que la disjonction a "traversé" la chape musculaire de la coiffe qui est donc interposée entre les 2 os.
- La radiographie élimine formellement la fracture et confirme une disjonction acromio-claviculaire.
A partir de là, aucun autre examen n'est nécessaire que ce soit TDM, écho ou IRM ... voilà pourquoi :
En fait, dans la disjonction acromio-claviculaire, il existe une classification très précise et complexe cf ci-dessous 👇
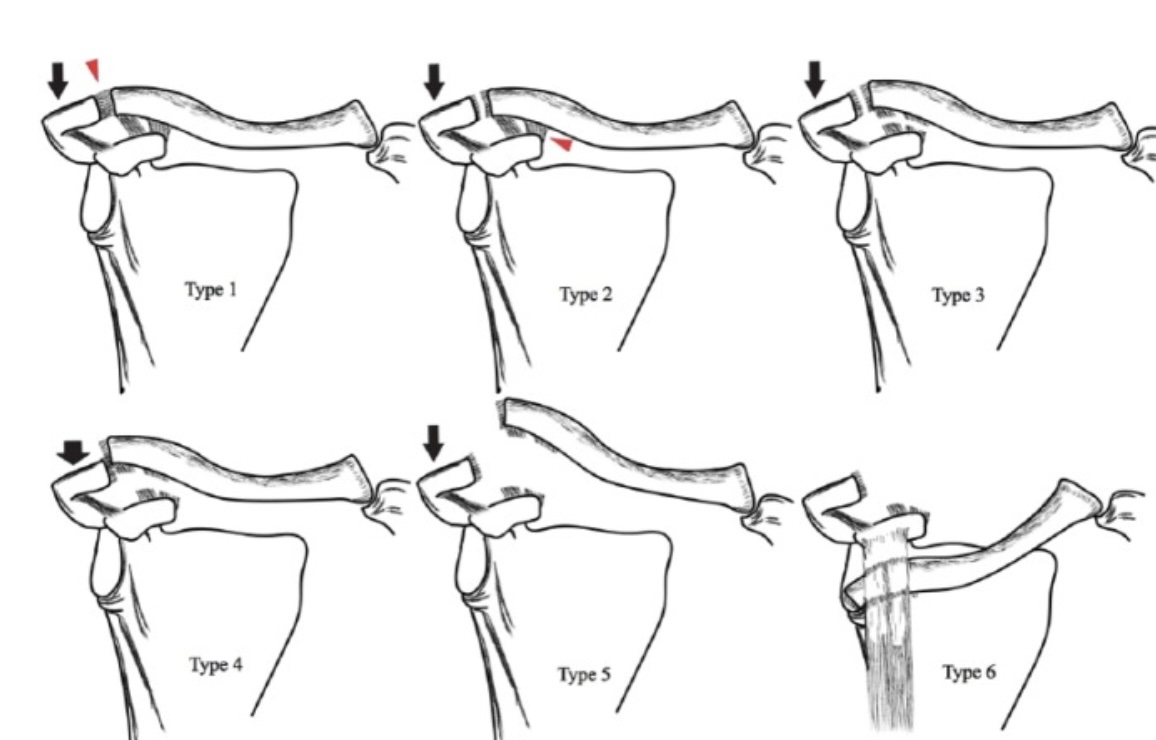
Mais en pratique, vous savez quoi ? Elle ne vous servira à rien ... 🥳
Ce qui est important de retenir lorsque vous avez le diagnostic de disjonction acromio-claviculaire est SIMPLE :
- Soit le déplacement de la clavicule est important (dépasse clairement l’acromion) et alors la coiffe des rotateurs est traversée, vous ne pourrez donc pas réduire la disjonction ( = pas de touche de piano) il est alors quasiment certain qu’un traitement chirurgical sera proposé au patient 👉 Adressage au chirurgien orthopédique.
- Soit ... tous les autres cas ne sont pas chirurgicaux et se traitent par une attelle coude au corps pendant environ un mois.
Réponse B : Faux. C'est la même chose aucun examen n'est ici nécessaire. La disjonction est irréductible (pas de touche de piano), on l'adresse donc au chirurgien orthopédique pour prise en charge en urgence.
Réponse C : Vrai. Même si l’indication chirurgicale reste discutée au cas par cas (en fonction de l’âge du patient, ses habitus, et du déplacement) retenons que si la disjonction n'est pas en touche de piano : il est nécessaire d'adresser le patient au chirurgien orthopédique en urgence.
Et qu'est ce que cela donne concrètement une touche de piano + ? Pas de panique voici une petite video qui vous le montre 🎹 🎹 🎹 :
Réponse D : Faux. Devant une épaule post traumatique aiguë, le piège classique est de demander une Rx F + P de l'articulation gléno-humérale. Le risque est de se retrouver avec des clichés centrés sur la gléno-humérale et de passer à côté d'une lésion de la clavicule comme ici :
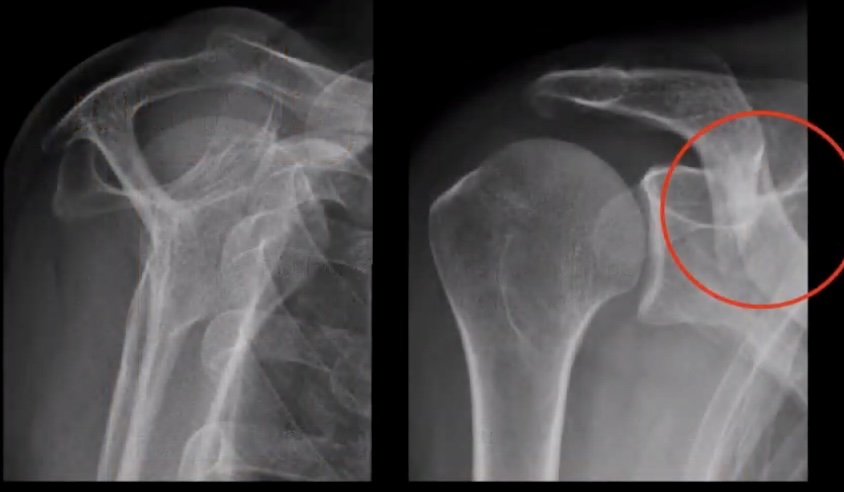
Dans le cercle rouge, on voit la fracture mais elle est pas aussi évidente à voir qu'avec des clichés claviculaires comme ci-dessous👇
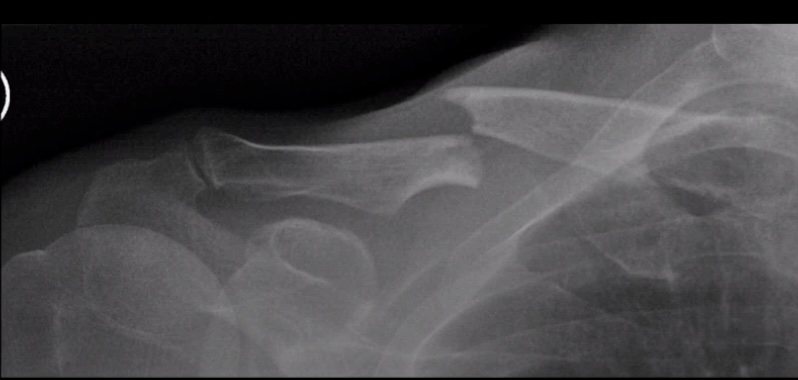
Pour aller plus loin :
Le délai de prise en charge est crucial dans ce type de lésion au diagnostic souvent retardé en raison d’un membre encore partiellement fonctionnel, retardant ainsi le besoin de consulter son médecin. En cas d’irréductibilité clinique, comme ici, une discussion chirurgicale doit être entamée au plus vitr car l’intervention chirurgicale doit être réalisée dans les 3 semaines, 1 mois grand maximum. Au-delà, les ligaments perdent leur capacité de cicatrisation. Ce patient a dont été opéré à 2 semaines post traumatique.
L’intervention consiste en la mise en place d’endo-boutons sous arthroscopie et dure moins de 30 minutes. Le patient est autorisé à mobiliser passivement son épaule mais reste immobilisé pendant 4 semaines avec une attelle, la récupération est le plus souvent complète en 3 mois maximum.
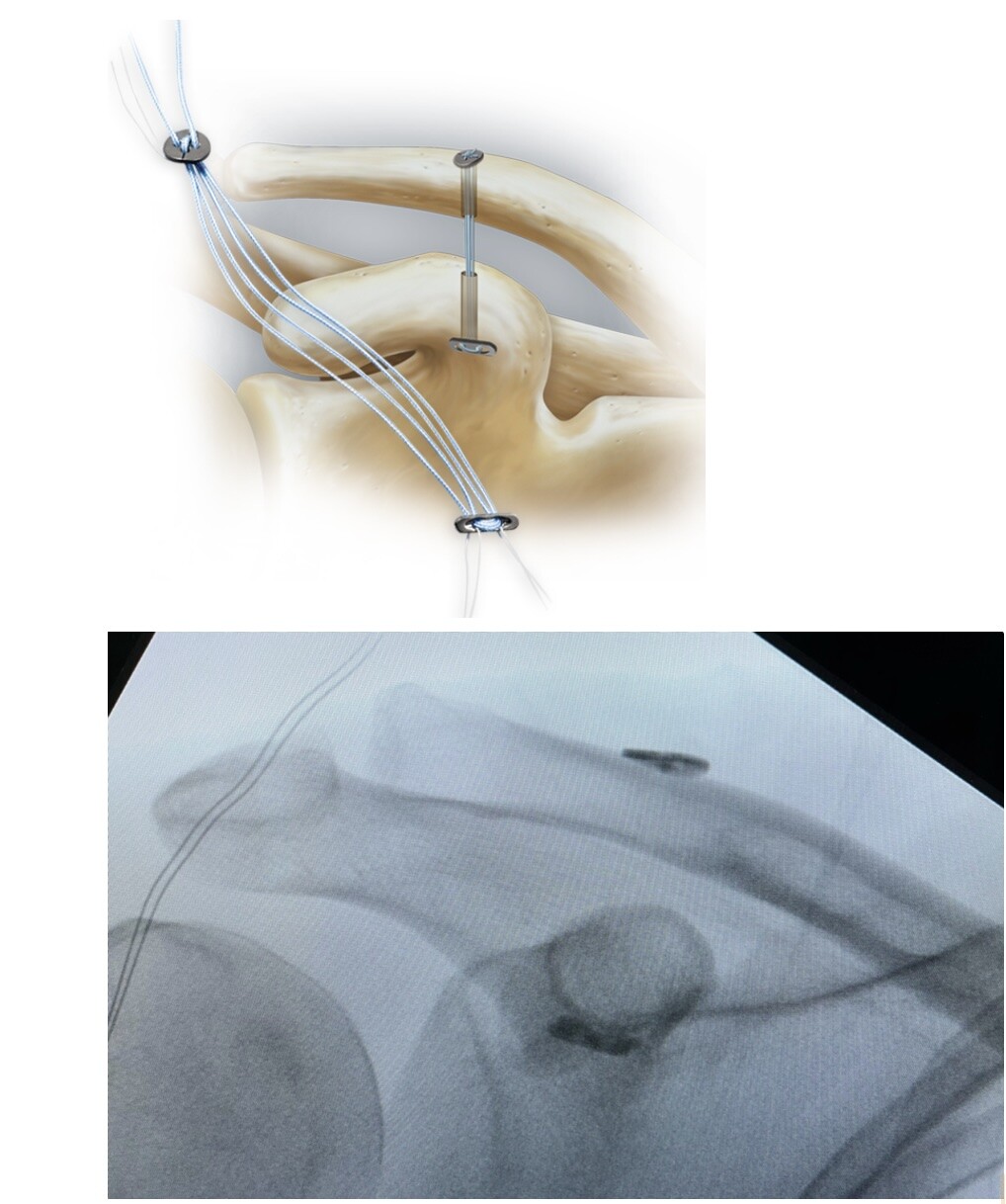
Bon... vous êtes toujours de garde et Mme Martin âgée de 60 ans gauchère se présente car elle a présenté une chute mécanique de sa hauteur après avoir " trébuché dans un trou" vous dit-elle...
Cette chute a occasionné un traumatisme indirect du membre droit bras tendu suivi d’une impotence fonctionnelle totale.
Elle a récupéré une attelle coude au corps de son mari et comme cela va pas tellement mieux, elle vient vous voir à ... J3.
Dans ses antécédents, on note : TVP, HTA, Sd dépressif. Elle est retraitée de la fonction publique territoriale.
A l’examen clinique, que faites-vous ?
- Je ne mobilise pas le membre car impotence totale = fracture ou luxation jusqu'à preuve du contraire
- Je recherche un déficit sensitivo-moteur associé ou des paresthésies.
- Je retire l’attelle et je vérifie délicatement les mobilités articulaires, notamment passives.
- Je re-vérifie le caractère "traumatique" de la chute et le contexte
Les bonnes réponses sont A, B et D.
Réponse A : Vrai. Dans un contexte d'impotence totale, bien vérifier la présence de fracture ou luxation avant de mobiliser le membre et de risquer d’aggraver les lésions. Consignez cela dans votre dossier : "Aucune mobilisation du membre avant une radiogaphie devant une impotence totale".
Réponse B : Vrai. C'est souvent oublié car les douleurs sont au premier plan et le manque de mobilité d’origine neurologique passe inaperçu et n’est que très rarement une plainte du patient, qui met sur le compte de la douleur le déficit neuromoteur par exemple.
Mon astuce de chir ortho 💎 : "Pierre Feuille Ciseaux" Votre examen neuro "finger in the nose" ✌

Pour tester les fonctions motrices du membre supérieur, utilisez ce moyen mnémotechnique :
- Pierre : Nerf médian => permet de serrer la main.
- Feuille : Nerf radial => permet de faire l'extension de la main.
- Ciseaux : Nerf ulnaire => permet d'écarter et de resserrer les doigts.
La fonction sensorielle doit être également testée. Elle est même plus importante à tester face à un membre qui ne peut pas être mobilisé compte tenu de l'impotence totale.
Je vous résume cela dans cette courte vidéo 👇
Réponse C : Faux. Ne pas mobiliser un membre en impotence dans une situation post-traumatique aiguë... épisode 13000 😉
Réponse D : Vrai. Les patients sous-estiment très souvent les pertes de connaissance et les malaises. Ils rapportent volontiers, quand ils sont âgés, que la chute est post-traumatique. Faites confirmer par les témoins, si possible, les circonstances de la chute.
Vous ne retrouvez pas de déficit sensitivo-moteur et vous avez donc pris soin de ne pas mobiliser le membre de la patiente.
Aucun autre traumatisme n’a été retrouvé.
Vous demandez une radiographie face + profil de l'épaule avec incidence de la clavicule de face.
Voici le cliché de face :
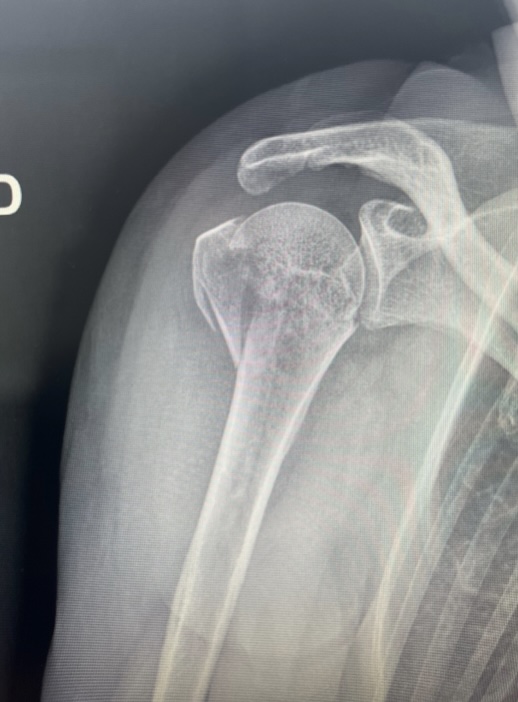
Quel est votre diagnostic radiologique ?
- Une fracture sous tubérositaire de l’humérus proximal très déplacée
- Une fracture 3 ou 4 fragments de l’humérus proximal
- Une luxation postérieure de la tête
- Une fracture de glène
La bonne réponse est B.
Réponse A : Faux. Même si un trait passe effectivement sous la tête et les tubérosités, on réserve cette dénomination aux seuls traits uniques sans séparation des tubérosités de la tête. Leur pronostic est bien meilleur !
Réponse B : Vrai. Il s’agit d’une fracture du tubercule majeur et de la tête. Le tubercule mineur est mal visualisé sur cette radiographie mais on ne peut exclure son atteinte.
Réponse C : Faux. L’interligne n’est pas visible, c’est un des critères devant faire redouter une luxation postérieure mais elle est en réalité cachée par une superposition de la coracoïde.
Réponse D : Faux. Dans les limites de performance de la radiographie pour ce type de fracture. On voit une corticale continue au niveau de la glène.
Il s’agissait effectivement d’une fracture 3 fragments de la tête de l’humérus avec une tête impactée en valgus.
Devant ces résultats, quelle est votre conduite à tenir ?
- On poursuit l’immobilisation par attelle coude au corps, on prescrit une TDM en urgence dans la semaine avec un rendez-vous chirurgical au plus vite.
- On poursuit l’immobilisation par attelle coude au corps et on la revoit dans 2 semaines pour un contrôle radio clinique.
- On prescrit une IRM pour ne pas méconnaître une lésion de la coiffe des rotateurs.
- On retire l’attelle et on prescrit de la rééducation fonctionnelle avec un kinésithérapeute. L’épaule s’enraidit très vite, il ne faut pas perdre de temps.
La bonne réponse est A.
Réponse A : Vrai. Devant une fracture pluri fragmentaire de l’humérus proximal, une TDM est nécessaire pour parfaire le diagnostic et aider à la décision chirurgicale.
Réponse B : Faux. Devant une fracture touchant la tête et les tubérosités, la radiographie 2D ne montre pas suffisamment précisément les rapports fracturaires. Une TDM est donc systématiquement nécessaire dans ces situations +++
Réponse C : Faux. Il n’est pas nécessaire de rechercher une lésion de la coiffe des rotateurs puisque les tubérosités sont cassées.
👉 On dit que c'est l'un ou l'autre en fait mais jamais les 2 !
Réponse D : Faux. Devant une fracture pluri fragmentaire de l’humérus proximal, une discussion chirurgicale est nécessaire, d’autant que la radio seule n’apporte pas toutes les informations nécessaires à cette prise de décision. Il n'est donc pas temps de demander une rééducation par kinésithérapie mais plutôt si une chirurgie est nécessaire ou non. Le mieux est donc de :
- 1) Demander une TDM de l'épaule
- 2) Adresser au chirurgien orthopédique avec la TDM.
Je vous résume cela dans cette courte video :
Mon conseil de chir ortho 🙂 :
N’hésitez pas à faire une TDM devant une fracture complexe de l’épaule, c’est accessible, aussi irradiant que 3 radiographies et ça évite de passer à côté de nombreux diagnostics. En effet, après TDM et discussion avec la patiente, devant un déplacement secondaire au scanner depuis les clichés aux urgences, une intervention a été proposée pour la mise en place d’une prothèse totale inversée de l’épaule avec réinsertion des tubérosités.
👉 C'est sur les tubérosités que s'insère la chape musculaire de la coiffe des rotateurs. Ce sont les muscles de la coiffe qui mobilisent l'épaule. Qui dit donc fracture touchant les tubérosités dit nécessité de ré-insérer les tubérosités pour permettre le maintien à terme de la mobilité de l'épaule ! Les tubérosités sont des RELIEFS, la Rx 2D n'explore pas bien les reliefs => vous comprenez donc maintenant pourquoi il faut faire un scanner systématiquement en cas de fracture multi-fragmentaire ! Il va falloir les réinsérer chirurgicalement le plus précisément possible dans le but de restaurer la fonction de l'épaule : la mobilité.
On me demande souvent pourquoi les prothèses post fracture n'ont pas du tout les même suites que les prothèses posées dans le cadre d'une omarthrose, je vous explique pourquoi dans cette video 👇
Un mot sur l'immobilisation : la seule à retenir est le gilet coude au corps type Dujarier qui maintient l'épaule en suspension et évite la rotation du coude.
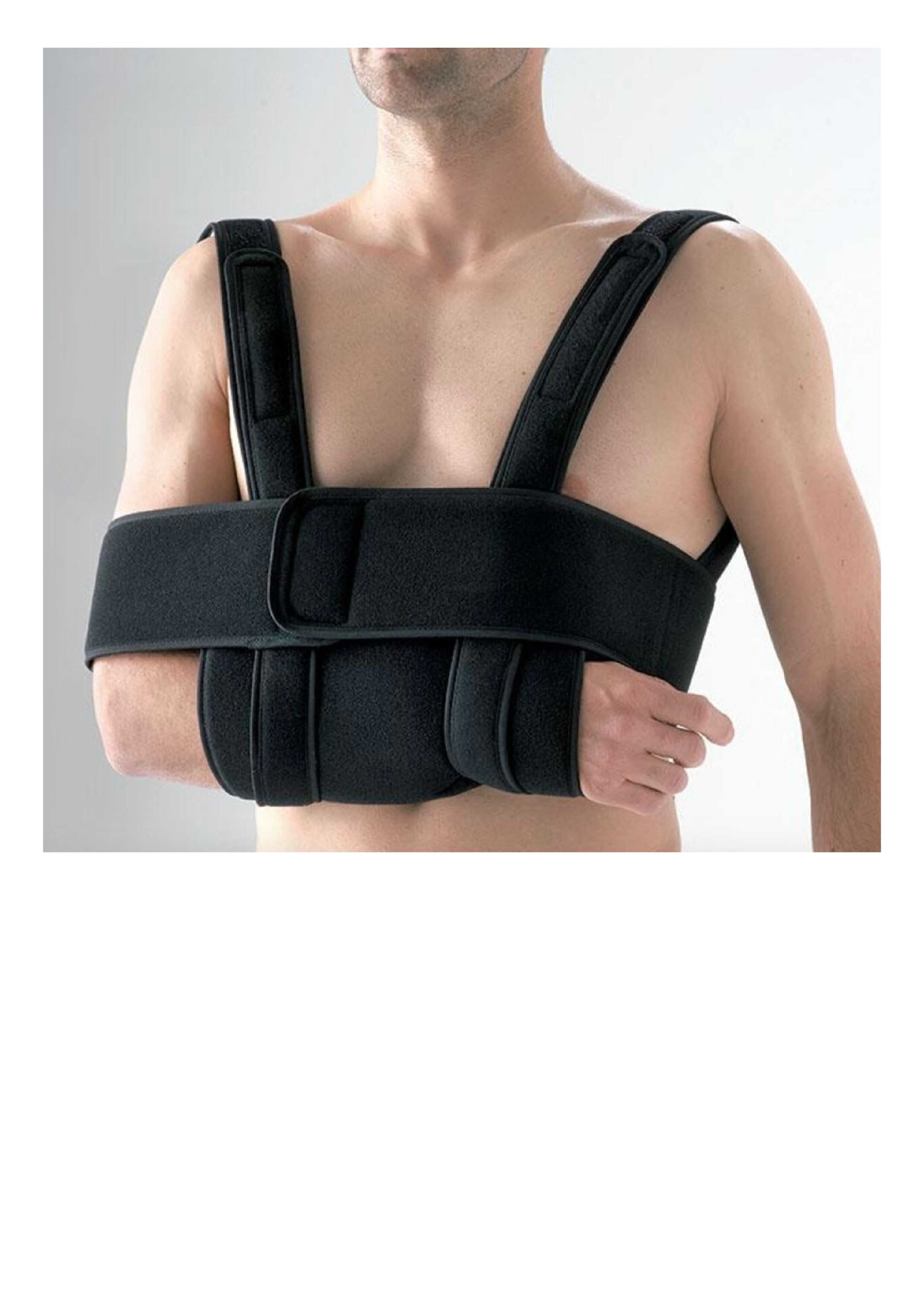
Et voilà c'est la fin de ce cas clinique : BRAVO !!!

Rendez-vous la semaine prochaine pour un nouveau cas clinique ! 😀
Messages clés à retenir
Fiche de synthèse A4 à utiliser en live pendant vos cs ( parce qu'on n'est pas des robots 😉) :
Pour accéder aux liens de cette fiche : cliquez-ici
Vous gagnez du temps dans votre DPC grâce à nos formations courtes et pratiques => vous voulez gagner du temps aussi durant vos consultations ? Essayez notre offre PREMIUM 😉 :

Les 10 points clefs à retenir sur l'épaule post traumatique aiguë :
1) Retenir 3 mécanismes lésionnels qui orientent facilement le diagnostic
- Chute sur le moignon = clavicule
- Chute sur la paume de la main = Fracture de l'ESH (Extrémité supérieure de l'humérus)
- Chute en position armée du bras : Luxation antérieure de l'épaule
2) Faire déshabiller le patient pour "mesurer" son impotence fonctionnelle. Impotence totale : Fracture déplacée de l'ESH ou de la clavicule. Impotence partielle : Disjonction acromio-claviculaire ou fracture non déplacée de l'ESH.
3) Ne pas confondre la déformation liée à une disjonction acromioclaviculaire (touche de piano) et celle liée à une luxation de l'épaule (signe de l'épaulette)
4) Le seul TESTING à faire est neurologique ! Colligez le dans le dossier +++
5) Le bilan radio : Ne pas oublier le cliché de face centré sur la clavicule !
6) Dans les fractures de l'ESH : le monde se divise en 2 catégories.
Les fractures sous tubérositaires simples : traitement non chirurgical - Les autres fractures "complexes" touchant les tubérosités : traitement chirurgical +++ => Fractures complexes de l'épaule : la Rx 2D simple ne suffit pas : TDM systématique.
7) Une seule immobilisation : "Le gilet coude au corps". Soyez précis dans l'ordonnance car souvent ce n'est pas cela qui est délivré. N'hésitez pas à donner la référence exacte d'un fabricant de votre choix. Réf accessible dans l'ordonnance type associée à la fiche de reco en cliquant ici
8) Traumatisme de l'épaule sans fracture ni luxation = traitement antalgique per os + AINS + gilet coude au corps pendant 15j.
9) Revoyez ou demandez à vos patients d'être revus à J15 après le traumatisme pour réaliser le testing des mobilités passives +++ C'est LE TEMPS du TESTING MUSCULAIRE.
10) Si atteinte du testing musculaire à J15 = rdv en urgence chir ortho pour discuter réinsertion chirugicale en URGENCE de la coiffe des rotateurs. En effet, au delà d'un mois, les muscles sont trop rétractés pour être réinserrés.
TIC TAC TIC TAC