Si vous êtes déjà inscrit, tapez juste votre adresse email puis votre mot de passe
Cas clinique de la semaine 26 - Epistaxis en MG en médecine générale
Introduction
Au terme de ce cas clinique, vous aurez validé votre DPC et revu :
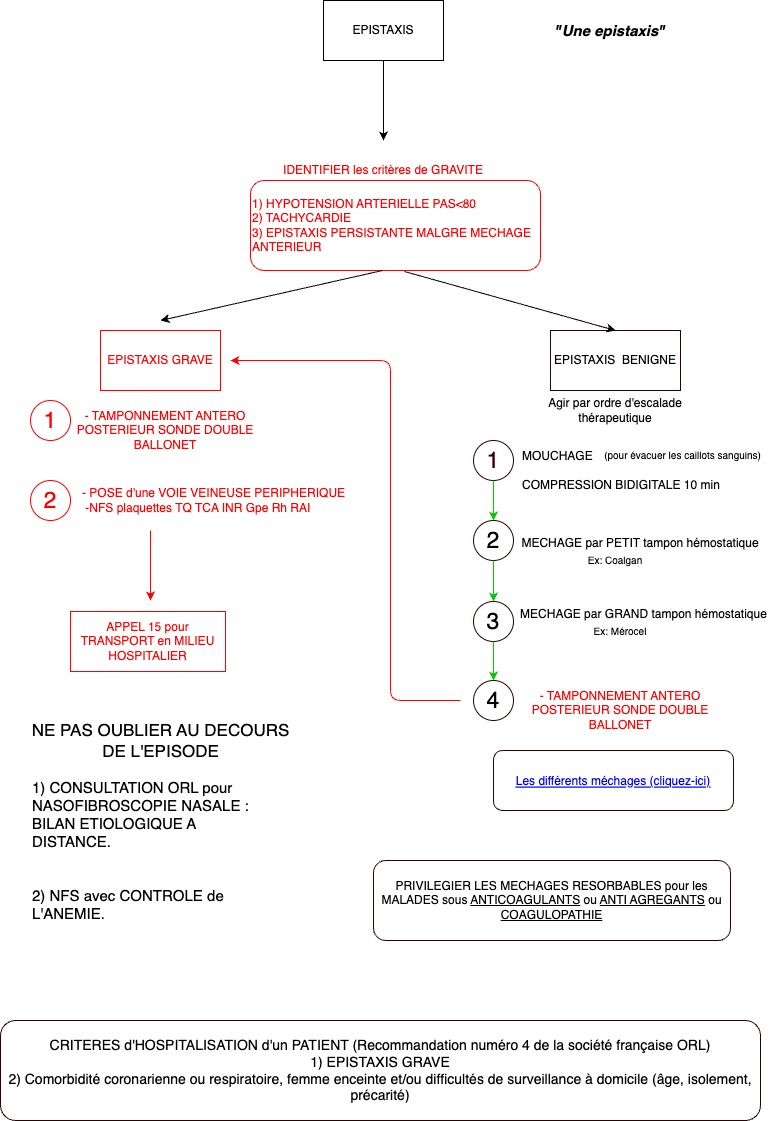
Comment évaluer la gravité d'une épistaxis et donc quand adresser au SAU ?
Comment traiter en 1ère intention une épistaxis active au cabinet de façon simple et efficace ?
Choisir entre cautérisation et méchage et quelles mèches utiliser en pratique ?
A la fin de cas clinique, recevez :
Une fiche de synthèse sur toutes la CAT face à une épistaxis au cabinet de MG.
Les 10 points clefs à connaître et retenir concernant les épistaxis.
La recommandation de la société française d'ORL en vigueur pour ceux qui aiment lire !
👉 tout pour gérer au quotidien simplement, rapidement et en mode Evidence Based Medicine (EBM) 😉
Cas clinique de la semaine 26 - Epistaxis en MG
Vous êtes médecin généraliste. Il est 17 heures lorsque M. Osler, 67 ans, se présente à votre cabinet en raison d'une épistaxis qu'il a du mal à stopper depuis une heure. Il est inquiet.
M. Osler a bénéficié il y a plusieurs années d'une hypercholestérolémie, il est traité par statine.
Il mentionne aussi qu'il a eu quelques épisodes d'épistaxis dans le passé, mais ils étaient toujours de faible intensité et se sont arrêtés spontanément. Il n'a jamais eu de chirurgie nasale ni d'antécédents familiaux de saignements importants.
Bien qu'il n'ait pas d'autres comorbidités significatives, il prend de l'aspirine à faible dose pour des douleurs articulaires occasionnelles. Il est actuellement en bonne santé générale et pratique régulièrement de la marche à pied.
Parmi les éléments suivants, lequel est le plus pertinent pour évaluer la gravité de l'épistaxis chez M. Dupont ?
- La durée de l'épistaxis.
- L'existence d'une tachycardie ou d'une hypotension artérielle.
- La quantité de sang perdue, telle qu'estimée par le patient ou par l'Hemocue.
- Les antécédents de saignements nasaux.
La bonne réponse est B.
Réponse A: Faux. La durée de l'épistaxis, bien que pertinente, n'est pas le critère le plus fiable pour déterminer sa gravité.
Réponse B: Vrai. L'hypotension artérielle et la tachycardie sont des signes cliniques qui peuvent indiquer une hémorragie importante.
Réponse C: Faux. Le volume de perte sanguine est souvent surestimé par les patients. De plus, l'Hemocue est un faux ami car il estime de façon très retardée la perte sanguine et n'est donc pas un moyen fiable d'évaluer la gravité.
Réponse D: Faux. Les antécédents de saignements nasaux ne sont pas le critère principal de gravité.
Mon astuce d'ORL 💎 :
Les seuls paramètres à regarder pour juger de la gravité sont : la fréquence cardiaque et la TA !
On jugera donc de la gravité d’une épistaxis avec :
- l’artère radiale => pouls,
- l’artère humérale => TA.
Et le Kardégic et les anticoagulants ?
C'est sûr qu'un patient sous anticoagulant est plus à risque d'épistaxis grave mais en soit ce n'est pas un signe de gravité, c'est plutôt un facteur de risque. Tous les patients sous anticoagulant n'ont pas de facto une épistaxis grave mais il faut s'en méfier plus que les autres parce que 1) ils risquent de saigner plus 2) ils ont peut être une coronaropathie sous jacente (c'es pas pour rien qu'ils sont sous antico) et 3) ils ont peut être une anticoagulation déséquilibrée, l'épistaxis étant alors le révélateur d'un surdosage en AVK ! On parle d "épistaxis symptôme".
Fiche de CAT sur les AVK 👉 :
Je vous résume la toute première action à mener face à une épistaxis active devant vous au cabinet dans cette courte video de 30 sec chrono :
Quelle est la première intervention à réaliser pour stopper l'épistaxis en cours ?
- Cautérisation immédiate
- Méchage nasal
- Compression nasale
- Mouchage nasal vigoureux
La bonne réponse est D.
Réponse A: Faux. La cautérisation n'est pas la première étape en cas d'épistaxis active devant vous. De plus, qu'en bien même on souhaiterait cautériser, il faurait fallu au préalable faire une anesthésie locale à l'aide d'un côton de xylocaïne naphazolinée 👉

Cliquez-ici pour commander la référence en pharmacie (Kit épistaxis à avoir au cabinet)
Réponse B: Faux. Le méchage est une option licite , mais pas avant d'avoir tenté d'autres mesures au préalable.
Réponse C: Faux. La compression nasale n'est pas tout à fait la première étape recommandée pour stopper une épistaxis.
Réponse D: Vrai. Bien que cela puisse apparaître contre-intuitif (c'est d'ailleurs pour cela que cela fait l'objet d'un qcm 😉), la 1ère chose à faire face à une épistaxis active devant vous est de prendre un haricot en carton ou un paquet de mouchoirs et de faire moucher votre patient vigoureusement. L'objectif est d'évacuer les caillots sanguins présents dans le nez.
Pourquoi ? Car les caillots sanguins présents dans le nez entraînent une sur-consommation plaquettaire locale ce qui FAVORISE le saignement !
Mon astuce d'ORL 💎 : Les idées reçues
Faut-il pencher la tête en arrière ? Non, le sang va couler dans la gorge, on parle de jetage postérieur. Il va ensuite être dégluti puis vomit car il ne se digère pas !
Faut-il pincer le nez ? Oui mais après le mouchage et au bon endroit ! cf video ci-dessous.
Faut-il boire un grand verre d'eau froide ? Oui et non L'idée du froid est bonne mais le moyen : "le verre d'eau" n'est pas efficace. Il n'y aura pas assez de temps de contact entre l'eau froide et le palais pour agir en refroidisssant les fosses nasales. A partir de là, comment augmenter le temps de contact entre l'eau froide et le palais ???
Vous avez 30 secondes ...
Et bien en prenant de l'eau froide mais sous forme solide ! les glaçons 😉 Vous pouvez demander à vos patients de sucer des glaçons en les plaçant contre le palais dans la bouche. Remarque issu de l'expérience : Pensez à enlever un éventuel appareil dentaire chez les patients âgés car sinon vous refroidirez "le dentier" mais pas "le nez".
Je vous résume les 1ères action à mener au cab face à une épistaxis active :
Après 10 minutes de compression nasale, le saignement de M. Dupont s'arrête. Vous inspectez la cavité nasale avec un spéculum nasal et identifiez un vaisseau saignant antérieur.
Quelle est la meilleure option de traitement pour un vaisseau saignant antérieur ?
- Cautérisation chimique.
- Cautérisation électrique.
- Méchage nasal antérieur.
- Adressage en ORL
La bonne réponse est A.
Réponse A: Vrai. La cautérisation chimique est efficace pour un vaisseau saignant antérieur.
Le cas classique est un saignement de la tâche vasculaire. A la partie antérieure de la cloison nasale, fréquemment durant l'enfance, une hypervascularisation peut se produire entraînant des épistaxis.
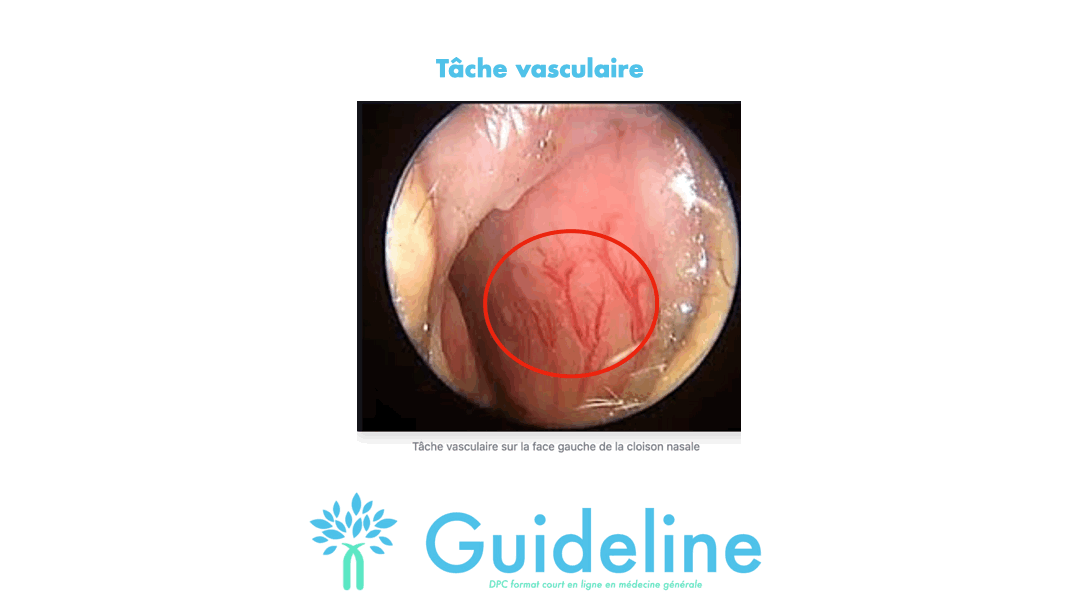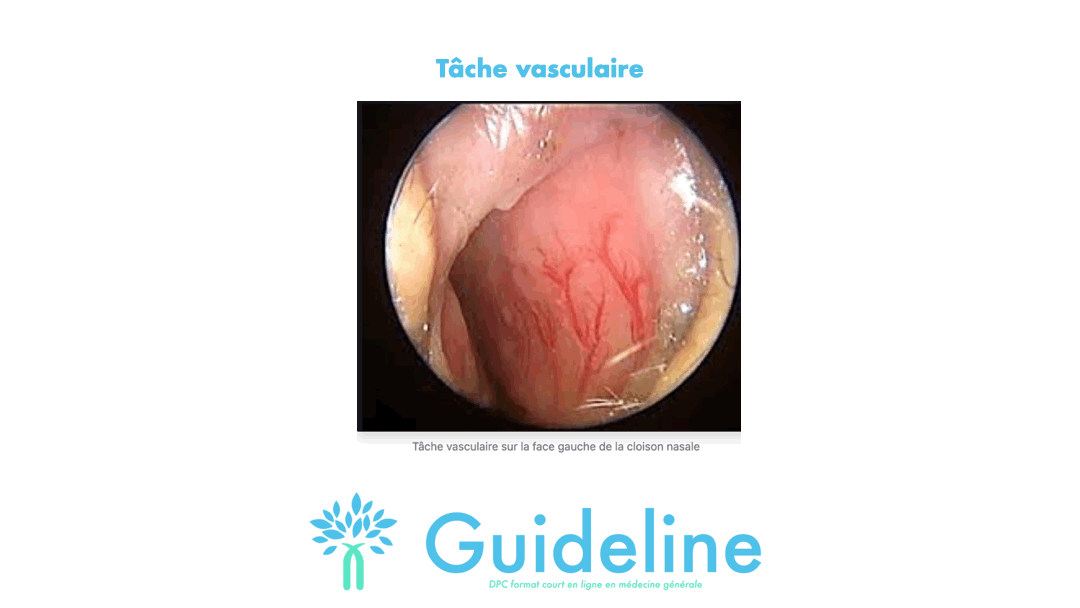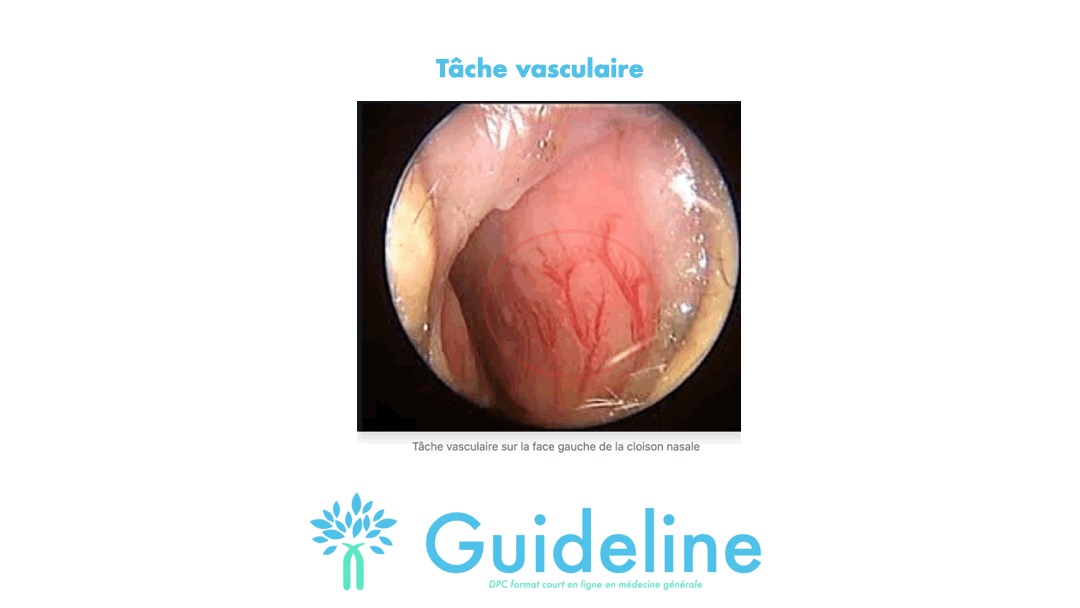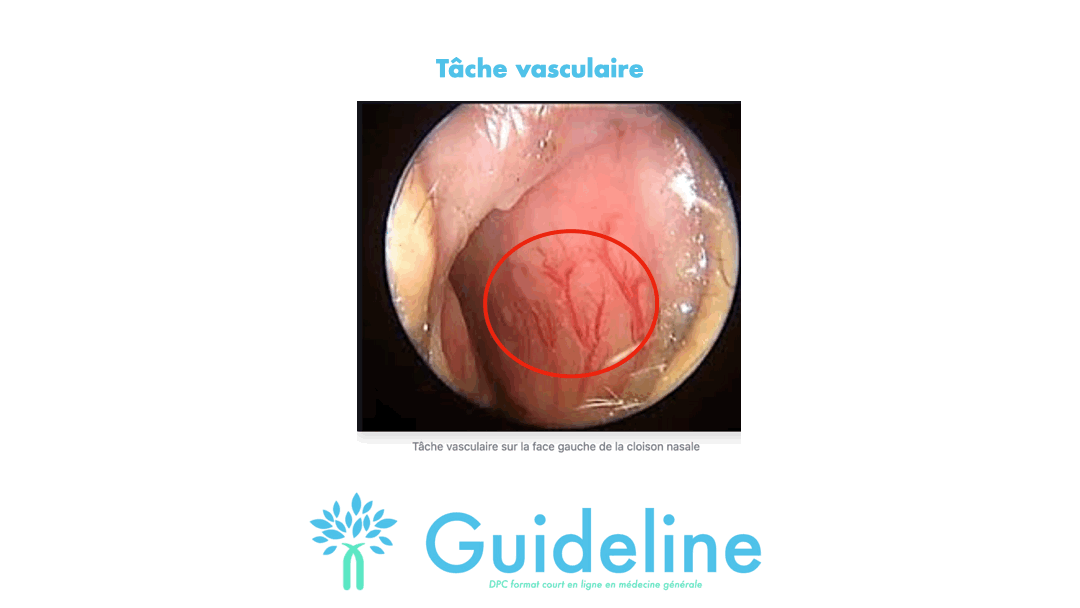
Réponse B: Faux. Bien que possible, ce n'est pas la première option pour un généraliste en cabinet.
Réponse C: Faux. Le méchage est une option, mais la cautérisation est plus directe pour un vaisseau saignant.
Réponse D: Faux. L'adressage en ORL se discute quand même si vous n'êtes pas équipé pour réaliser une cautérisation. Tout ceci dépend bien entendu, on ne va pas se mentir, de la situation d'accès aux soins dans votre région...
Mon astuce d'ORL 💎 :
Après une cautérisation au nitrate d'argent, laissez patienter le malade en salle d'attente 20 à 30 min afin de s'assurer de l'efficacité du geste. Si récidive, elle survient la plus part du temps dans les minutes suivant la cautérisation.
Comment réaliser une cautérisation nasale d'une tâche vasculaire au cabinet de MG 👇
Après avoir effectué une cautérisation chimique, vous décidez de surveiller M. Dupont pendant encore 20 minutes. Cependant, l'épistaxis recommence.
Quelle est votre prochaine étape ?
- Réaliser une cautérisation électrique.
- Prescrire des antibiotiques.
- Réaliser un méchage nasal antérieur.
- Envoyer M. Dupont au Service d'Accueil des Urgences (SAU).
La bonne réponse est C.
Réponse A: Faux. La cautérisation électrique n'est pas couramment utilisée en cabinet de médecin généraliste. Il s'agit d'un geste réalisé par l'ORL au cabinet en cas de récidive si cautérisation chimique inefficace.
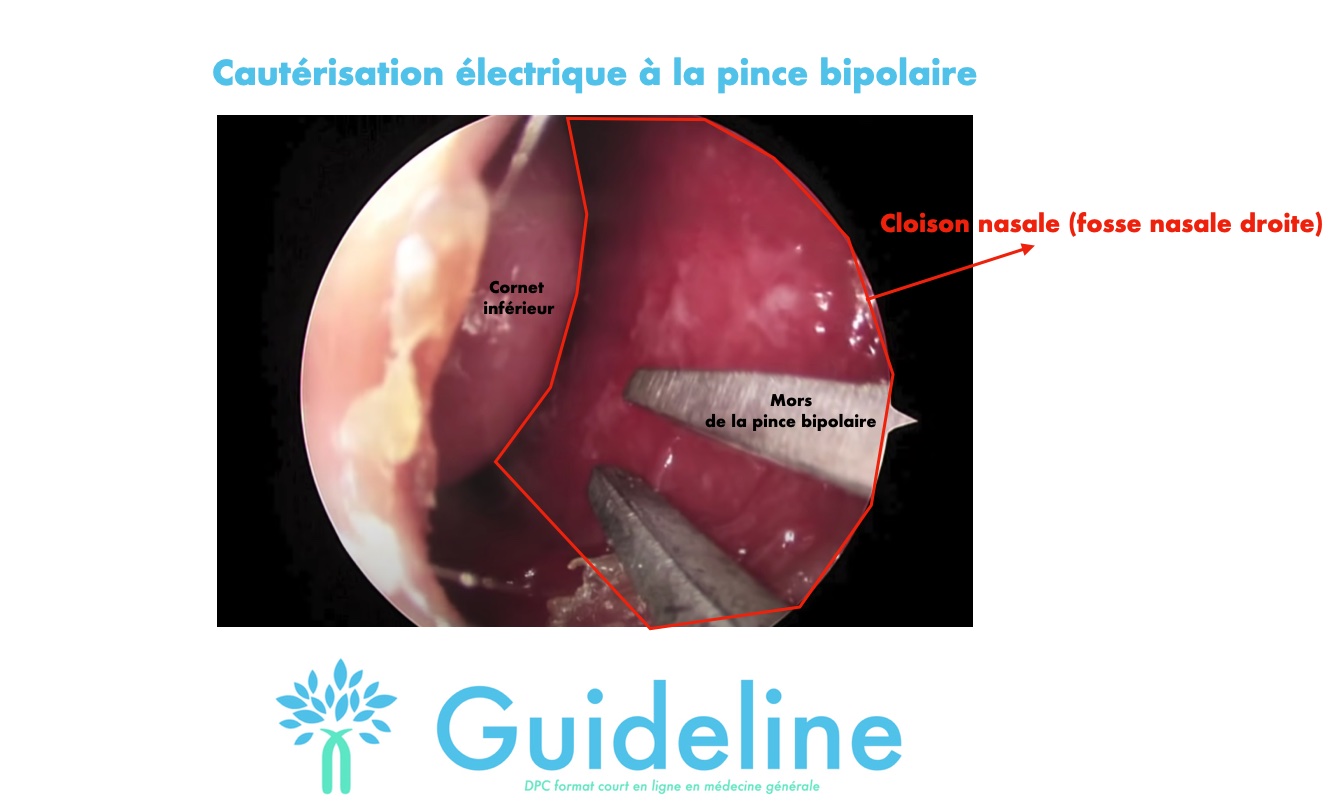
Réponse B: Faux. Les antibiotiques ne sont pas indiqués dans le méchage antérieur unilatéral. Par contre, si vous êtes amenés à réaliser un méchage bilatéral, il y a une indication d'antibiothérapie probabiliste à titre préventif par Amoxicilline + acide clavulanique. Il s'agit de prévenir d'un risque de Toxic Shock Syndrome durant le méchage. L'antibiothérapie est alors débutée dès le début et uniquement durant le temps du méchage.
Réponse C: Vrai. Si la cautérisation échoue, le méchage nasal antérieur est la prochaine étape en cabinet de médecine générale. Il est alors conseillé de placer une mèche hémostatique à base de cellulose oxydée de type Merocel®️ (Cliquez-ici pour télécharger la brochure fabricant)
Ce type de tampon va comprimer les vaisseaux en gonflant dans la fosse nasale 👇

Réponse D: Faux. Le médecin peut encore tenter le méchage antérieur avant d'envisager d'envoyer le patient aux urgences.
Comment placer un méchage antérieur à bas de cellulose oxydée de type Mérocel ?
Je vous explique cela dans cette courte vidéo 👇
Vous décidez d'effectuer un méchage nasal antérieur avec une mèche de type mérocel®, ce qui arrête l'épistaxis. Vous donnez des conseils à M. Dupont sur la manière de prendre soin de son nez et sur les signes d'alerte.
Parmi les propositions suivantes, laquelle ou lesquelles est (sont) une(des) recommandation(s) post-méchage adéquate(s) ?
- Éviter de se moucher vigoureusement.
- Retirer le méchage à 48h
- Eviter les activités physiques intenses après un méchage.
- Aucune réponse exacte
La réponse attendue est B.
Réponse A: Vrai. Il est conseillé d'éviter de se moucher vigoureusement après un méchage, il s'agit d'une notion de bon sens mais comme on vient de demander au patient de se moucher vigoureusement au début. Il est de bon alloi de le préciser au décours du méchage.
Réponse B: Vrai. Le méchage doit être maintenu 48h. Si les 48h "tombent" un dimanche ou un jour où vous n'êtes pas là, vous pouvez laisser le méchage 3 à 4 jours sans problème.
Réponse C: Vrai. Il est recommandé d'éviter les activités physiques intenses après un méchage, là aussi c'est du bon sens.
Réponse D: Faux.
Et voilà, vous savez l'essentiel à savoir concernant les épistaxis. Concernant le kit epistaxis à avoir en consultation. Si vous voulez des références, faites comme nous donner la liste à votre pharmacien, il se fera très certainement un plaisir de vous commander tout cela !
Voici la liste :

Ah oui, j'oubliais... Pourquoi ce patient fictif s'appelle Mr Osler ?
Parce que cela nous donne un alibi pour vous parler d'une maladie rare à connaître, la maladie de Rendu Osler.
Vous n’en verrez peut-être qu’une fois dans votre vie mais il faut savoir la reconnaître, ce sont des patients souffrant d’épistaxis répétées et qui ont des télangiectasies péri-buccales et/ou digitales associées comme ici :
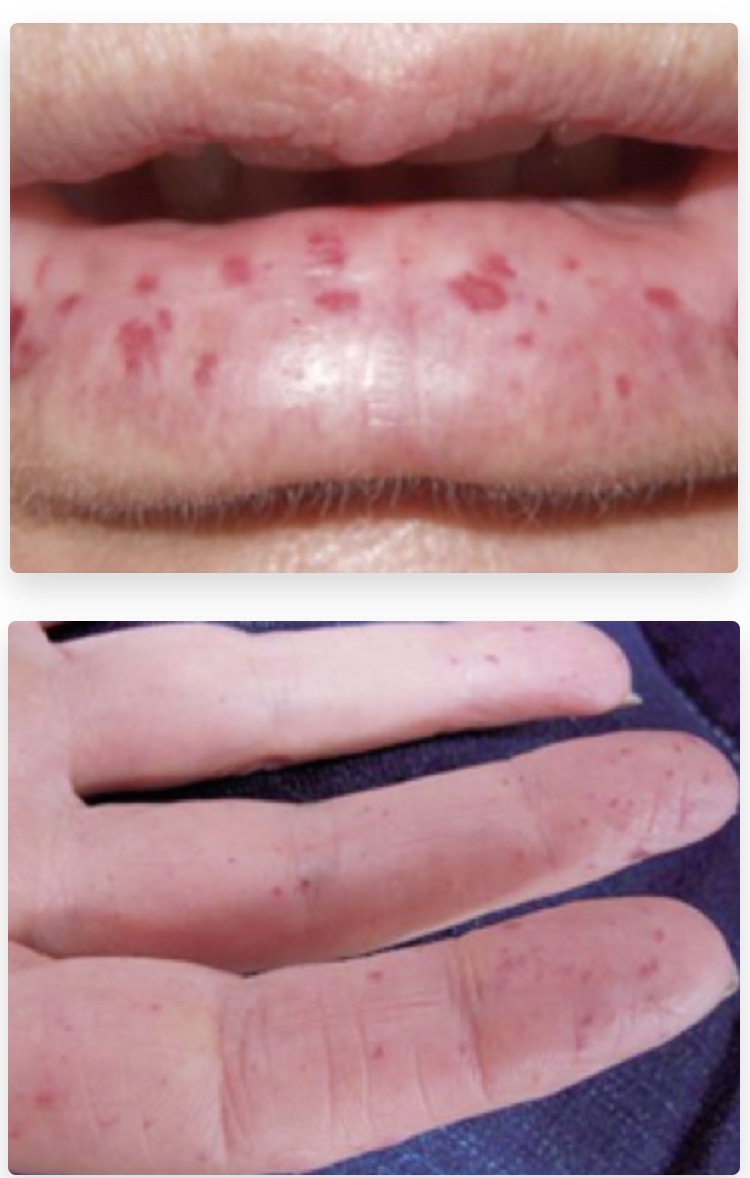
Si vous voyez cela: 1 chose à savoir et 2 choses à faire.
UNE CHOSE A SAVOIR =
contre-indication absolue à la cautérisation car les épistaxis vont s’aggraver.
DEUX CHOSES A FAIRE =
Adresser à l’ORL pour confirmer le diagnostic et traiter,
Réaliser un bilan diagnostique complet en centre de référence à la recherche de malformations artério-veineuses cérébrales, pulmonaires et hépatiques… Cliquez-ici pour importer le lien des centres de référence en France.
Fin du cas clinique !
Au revoir les vacances 😀 Certains nous ont demandé, où nous étions partis alors on vous laisse ici un petit film "indice" =
Messages clés à retenir
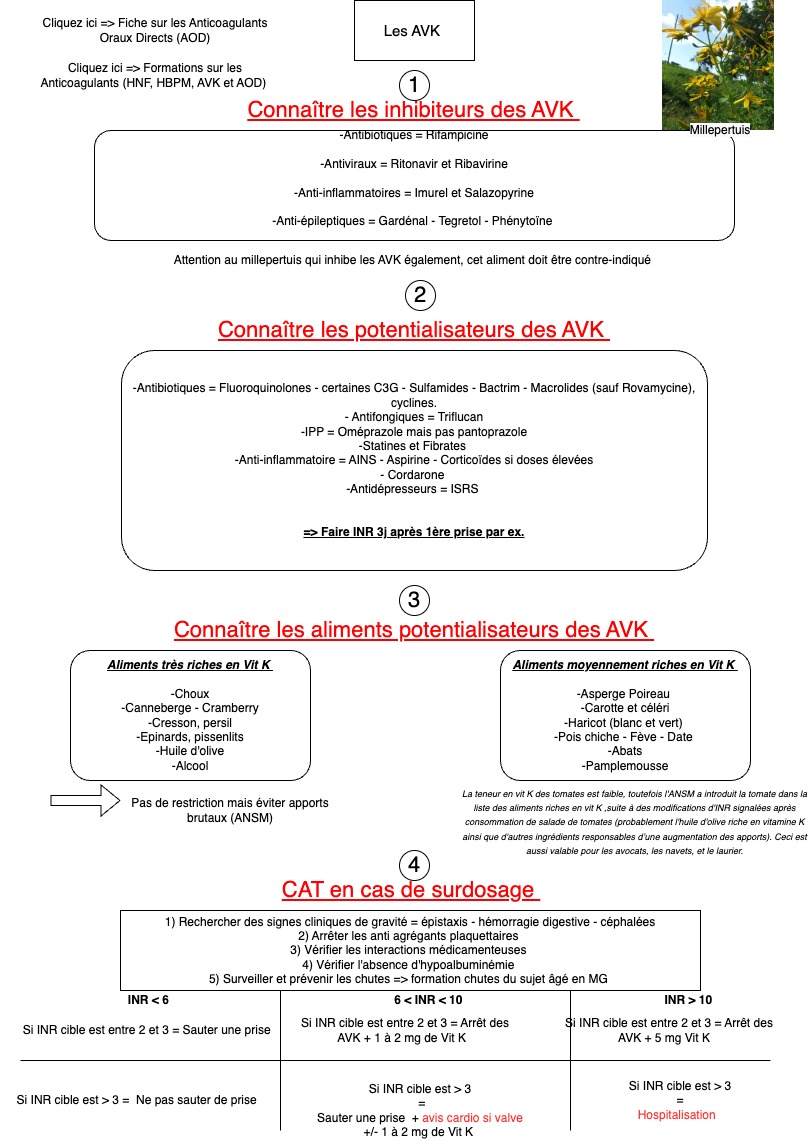
Fiche Epistaxis : CAT en MG
Recommandation de la Société Française d'ORL (SFORL) cliquez-ici pour la télécharger.
Les 10 points clefs à retenir concernant les épistaxis en MG :
1) Le tarissement d'une épistaxis se contrôle par l'examen antérieur ET postérieur à la lampe frontale. Est-ce que le sang coule dans la gorge sur la paroi pharyngée postérieure ?
2) La gravité d'une épistaxis se définit par 1) sa persistance malgré un méchage antérieur ou 2) tachycardie ou 3) hypotension artérielle. L'hémocue ne sert à rien.
3) Le traitement, après l'évaluation 1ère de la gravité, est une escalade thérapeutique comprenant : mouchage, compression bidigitale, tamponnement antérieur ou cautérisation puis tamponnement postérieur.
4) L'épistaxis peut être un "symptôme" révélateur d'un état médical sous jacent comme une HTA, un surdosage en AVK ou une tumeur naso-sinusienne.
5) Tout saignement récidivant unilatéral et devenant de + en + fréquent nécessite un avis ORL avec nasofibroscopie pour éliminer une cause tumorale.
6) Les patients sur-estiment quasi tout le temps la quantité de sang perdu, fiez-vous aux paramètres objectifs : TA-Fc.
7) Ne perdez pas de temps à essayer de trouver l'origine du saignement dans la fosse nasale, si le patient saigne devant vous : faites moucher le patient, placer un coton de xylocaïne naphazolinée puis demander au patient de pincer. Au retrait du coton de xylocaïne, si le saignement a disparu ; recherchez une tâche vasculaire pour la cautériser chimiquement. Si le saignement n'a pas disparu, réalisez un méchage antérieur.
8) L'antibiothérapie n'est indiquée qu'en cas de méchage bilatéral et le temps du méchage. (Prévention du Toxic Shock Syndrom)
9) Une cause rare à connaître : la maladie de Rendu Osler avec MAV cérébrale, pulmonaire et hépatique associée à rechercher en centre de référence.
10) Lorsque vous méchez au Mérocel : restez parallèle au palais et ne dirigez surtout pas le mérocel vers le haut ! Tout le mérocel doit ainsi rentrer dans le nez, si un bout dépasse en dehors, c'est que la pose est mal effectuée et donc in fine inefficace.