Si vous êtes déjà inscrit, tapez juste votre adresse email puis votre mot de passe
Cas clinique de la semaine 18 - Pédopsychiatrie en médecine générale
Introduction
Au cours de ce cas clinique, vous verrez :
Quel est le déroulé recommandé par la HAS pour un entretien psy chez l'adolescent ?
Quelle échelle utiliser pour REPÉRER une dépression chez l'adolescent ?
Comment repérer un TCA de type anorexie mentale, qui hospitaliser en urgence ?
Quand pensez à un trouble du neuro développement ?
Quel algorithme décisionnel devant un trouble du sommeil chez le nourrisson ?
Comment agir face à un parent en colère ?
A la fin de ce cas clinique, vous recevrez :
Les 10 points clefs à retenir en MG,
Des fiches de synthèses sur la dépression de l'adolescent, l'anorexie mentale, les TND, le TDAH et les pleurs excessifs du nourrisson.
Guideline.care : 100% MG, 100% Evidence Based Medicine, 0 industrie pharmaceutique
Cas clinique de la semaine 18 - Pédopsychiatrie
Une adolescente de 16 ans Léa sans antécédent particulier se présente en consultation accompagnée de sa mère car « rien ne va plus » selon elle depuis à présent un mois. Alors qu’elle estimait avoir une vie « parfaite » entre ses études au lycée avec 16 de moyenne, une famille unie et la section sport études volley qui lui a permis de jouer en équipe de France, tout a subitement dérapé quand son copain l’a quitté du jour au lendemain après une relation de 6 mois.
Depuis elle se dit triste, fatiguée et déclare avoir « perdu tout intérêt » pour la vie. Elle est très angoissée par rapport à son état et craint que « plus rien ne soit jamais comme avant ».
A l’interrogatoire, il existe une perte d’appétit et des troubles du sommeil avec latence d’endormissement importante et réveils nocturnes. Elle continue cependant à se rendre en cours mais ses résultats scolaires sont en chute libre, de même que ses performances sportives.
L’examen clinique est normal avec une TA à 11/07 et une FC à 55/min. Son IMC est à 15 kg/m2.
Quelle est votre attitude?
- Vous demandez dans un second temps à la maman de sortir pour la réinterroger seule
- Au vu du tableau vous diagnostiquez un épisode dépressif caractérisé (EDC) et prescrivez un IRS ayant l’AMM à cet âge (FLUOXETINE® ou SERTRALINE®)
- Vous réalisez une évaluation rapide de l’état dépressif, du risque suicidaire, de l’environnement et les possibilités d’accès à une psychothérapie en externe
- Au vu de son anxiété et des troubles du sommeil vous prescrivez du STILNOX® à faible dose avec une consultation de contrôle
Les bonnes réponses sont A et C.
Réponse A : Vrai. Selon les recommandations HAS, il est conseillé de réaliser la consultation chez un adolescent en 4 temps:
- interrogatoire de Léa et de sa mère
- interrogatoire de Léa seule
- examen somatique de Léa seule
- restitution et synthèse avec la mère, avec respect du secret si souhaité par Léa
Réponse B : Faux. Le traitement de première intention est réservé aux EDC sévères +/- avec risque suicidaire élevé avec refus ou impossibilité d’accès à une psychothérapie. Il est déconseillé devant cette première consultation. Une psychothérapie doit être privilégiée chez cette adolescente, d’autant qu’il existe un facteur déclenchant.
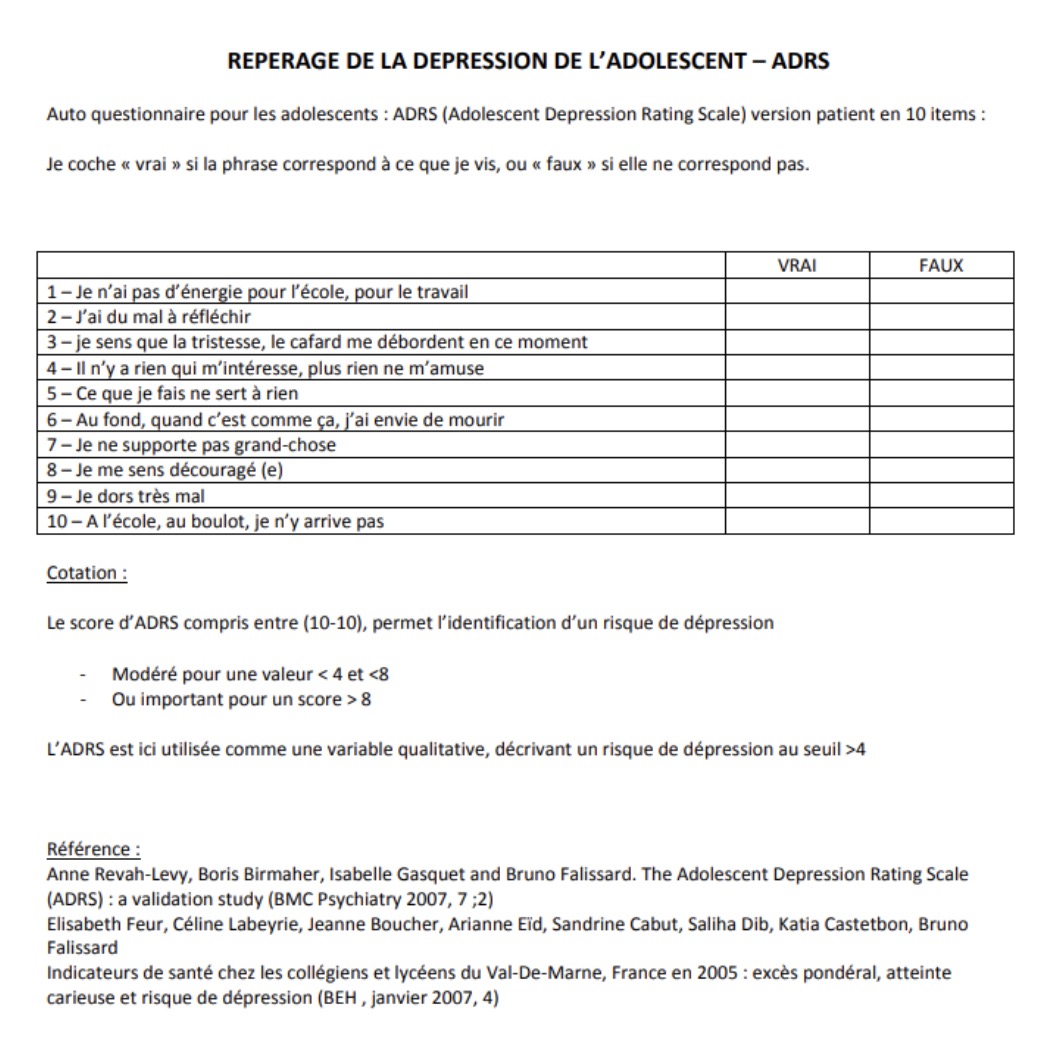
Réponse C : Vrai. C’est la bonne attitude à avoir en effet même si elle peut s’avérer longue et chronophage. Il peut être important de quantifier l’épisode dépressif sur une échelle (ADRS ou TSTS CAFARD), d’évaluer le risque suicidaire, l’environnement familial/social/scolaire, et les possibilités d’adhésion et de suivi d’une psychothérapie en externe. C’est en fonction de tous ses éléments que doit se décider l’orientation entre une prise en charge en ambulatoire ou à l’hôpital en service de pédiatrie par exemple.
Comment repérer le risque suicidaire chez l'adolescent ? 👉 Un outil : le TSTS-CAFARD

Comment repérer un EDC chez l'adolescent ? 👉 Un outil l'échelle ADRS
Réponse D : Faux. Que ce soit pour traiter l’anxiété ou les troubles du sommeil, les BZD sont contre indiquées chez le patient mineur du fait des risques de dépendance et d’effets secondaires. Il est préférable de conseiller de débuter par de la phytothérapie ou simplement de l’ATARAX® au moment du coucher.
Dr Jérôme Kieffer, nous résume ce qu'il faut retenir dans ce 1er QCM au cours de cette courte video :
💡 Soft skill : Donner la priorité à la « partie patient »
La consultation se découpe en 3 temps — Partie patient → partie médecin → partie partagée — et le piège classique chez l'adolescent en souffrance est de basculer trop vite vers la « partie médecin » (questions médicales fermées, recherche de critères diagnostiques) avant d'avoir laissé Léa raconter sa propre version de l'histoire.
Concrètement avec Léa :
Commencez par une question vraiment ouverte : « Qu'est-ce qui ne va plus, selon toi ? » puis silence. Laissez-la parler. Si elle hésite, utilisez "l'écho" (« plus rien ne sera comme avant ?... ») plutôt qu'une nouvelle question, répétez ces derniers mots.
Donnez des « accusés de réception » : courtes reformulations qui montrent que vous avez entendu l'essentiel (« Donc c'est la rupture qui a tout déclenché »). Ces accusés de réception encouragent la confidence et structurent la consultation sans vous imposer.
Ne médicalisez pas trop tôt => éviter le ton checklist qui irrite les ados. Les 4 temps HAS doivent ressembler à une conversation, pas à un interrogatoire policier.
« At the beginning of the consultation, the less you say, the more you hear. »
L'essentiel à retenir en 1 diapo :

Le document de référence :
3 mois plus tard, après une amélioration initiale, Me S. vous ramène de nouveau sa fille Léa car la situation s’est aggravée.
Elle ne mange presque plus depuis 15 jours et a perdu 5 kg. Elle va toujours au lycée mais elle a déjà fait deux malaises l’ayant conduit à l’infirmerie. A l’interrogatoire, elle se trouve trop grosse et souhaiterait ressembler aux influenceuses des réseaux sociaux. D’ailleurs elle est convaincue que c’est pour cette raison que son ex Bryan l’a quittée…
Elle vous avoue enfin avoir téléchargé une application pour compter ses calories, et augmenté ses séances de préparation physique pour ses compétitions de volley.
Les dernières règles remontent à 3 semaines. Elle ne mentionne pas d’attitude de purge volontaire. A l’examen clinique, elle paraît pâle, fatiguée, irritable. Son IMC est descendu à 13. Fc 35/min. TA 09/05.
Que faites-vous ?
- En l’absence d’aménorrhée, il n’est pas possible de porter le diagnostic d’anorexie mentale chez cette adolescente
- Inquiet devant ce tableau clinique, vous prescrivez un bilan biologique en externe pour évaluer le retentissement somatique
- Vous mettez en évidence des critères justifiant une hospitalisation immédiate chez Léa
- Il est recommandé de réaliser une ostéodensitométrie dans cette situation au vu de la perte rapide de poids
Les bonnes réponses sont A et C.
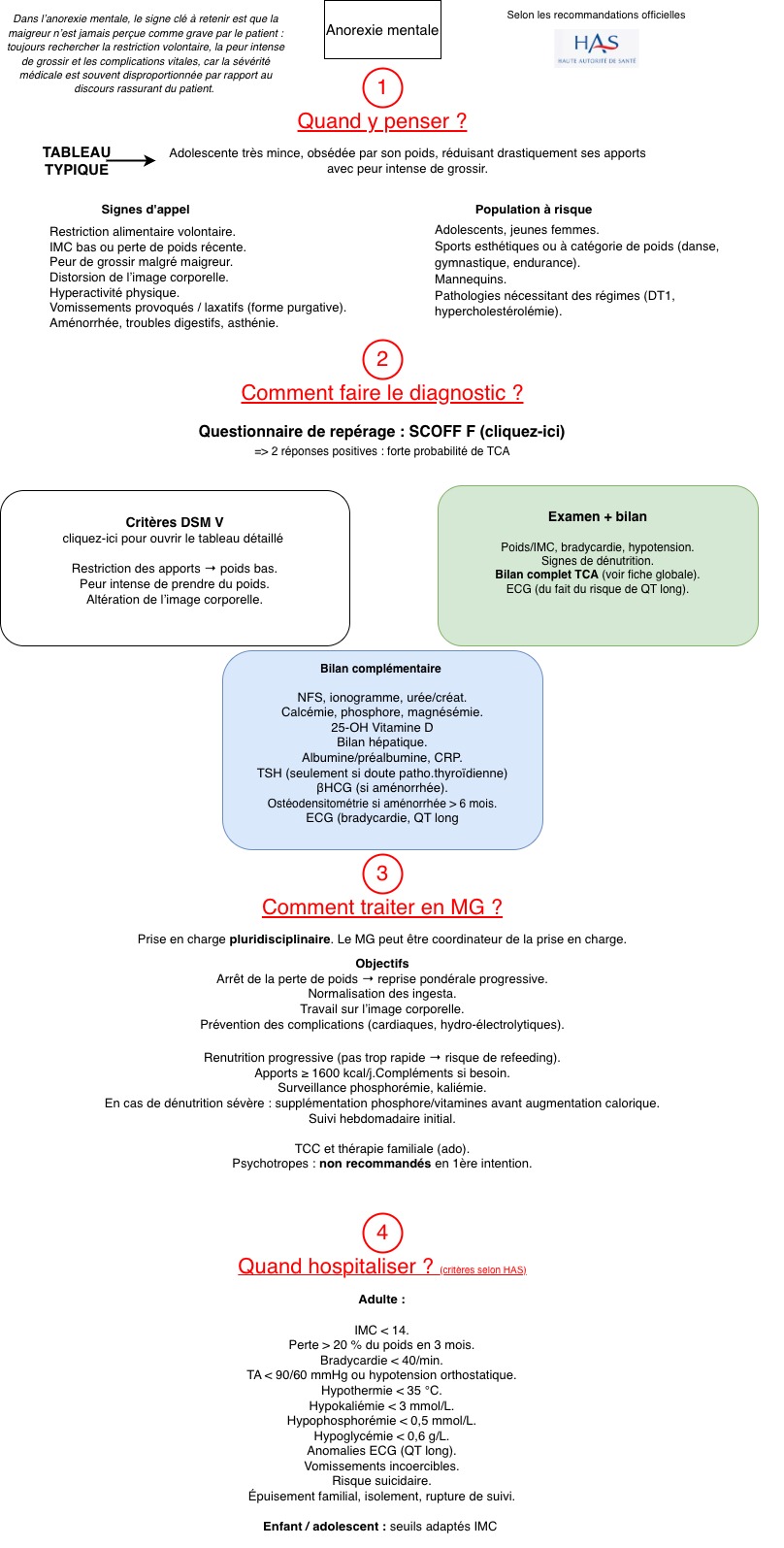
A) Le diagnostic d’anorexie mentale chez l’adolescent(e) est classiquement porté par le syndrome triple A: - anorexie - amaigrissement - aménorrhée. Cependant, en cas de perte de poids rapide, il ne faut pas « attendre » l’apparition de l’aménorrhée qui n’arrivera pas immédiatement pour porter le diagnostic… Il s’agit là d’une "erreur" classique constatée qui ne doit pas retarder le diagnostic et la prise en charge urgentes dans cette situation.
L'anorexie mentale : quand y penser ? 👉

Tiré de la fiche de synthèse disponible ici
B) Un bilan biologique en externe d’une anorexie mentale ne peut se concevoir qu’en l’absence de critères de gravité autorisant un suivi en ambulatoire auprès du médecin traitant, de la psychologue et de la diététicienne. Ce n’est absolument pas le cas ici.
C) La perte de poids de 5 kg en 15 jours ainsi que la FC inférieure à 40/min sont des critères d’hospitalisation pour évaluation clinique et paraclinique en hospitalisation et prise en charge spécialisée.
L'anorexie mentale : qui hospitaliser en urgence ? 👉

Tiré de la fiche de synthèse "Anorexie mentale" disponible ici
D) En cas d’anorexie mentale, une ostéodensitométrie est recommandée après 6 mois d’évolution des troubles => Ce n'est pas le problème du moment... mais il faudra y penser plus tard !
💡 Soft skill : Le « warning shot » et la consultation-dans-la-consultation
Annoncer une hospitalisation à une adolescente qui pense « juste un peu mal manger » et à une mère déjà fragilisée, c'est un moment de mauvaise nouvelle : il est recommandé d'utiliser un cadre en deux temps.
Temps 1 => donner l'information : un "warning shot" court, sans euphémisme et sans détour défensif. Ex. : « Ce que je vois aujourd'hui m'inquiète vraiment. Léa a perdu 5 kg en 15 jours, son cœur bat trop lentement — il faut qu'elle entre à l'hôpital aujourd'hui. » Pas de longues explications avant la nouvelle : ça prolonge l'angoisse au lieu de la diminuer.
Temps 2 => accueillir l'impact : laisse un silence après l'annonce, observe les émotions (déni, colère, larmes, soulagement parfois). Reprends seulement quand l'émotion a fait son chemin. C'est là que les explications longues et le plan d'action trouvent leur place.
Évitez absolument les formules type « on va peut-être devoir envisager... » : elles laissent croire qu'il y a une marge de négociation alors qu'il n'y en a pas. La fermeté bienveillante protège mieux que la circonlocution.
Commentaires du Dr Kieffer sur l'anorexie mentale en MG :
L'essentiel à retenir en 1 diapo :

L’année suivante, Me S. est cette fois ci inquiète pour son autre fille de 6 ans, Clémentine, scolarisée depuis 3 mois au CP et qui n’écoute pas en classe… De plus la maîtresse la trouve réservée, timide et souvent « dans la lune ». La maman vous rapporte également qu’elle n’a pas beaucoup d’amis en classe, en fait juste une, Eléonore, qui vient d’être diagnostiquée avec un trouble du spectre de l’autisme (TSA). Les résultats de Clémentine restent très satisfaisants.
A l’interrogatoire, vous ne décelez pas de signes cliniques d’hyperactivité ou d’opposition. L’enfant demeure calme dans votre cabinet mais très introvertie avec un contact visuel qui vous interpelle…
Que décidez-vous ?
- Vous évaluez dans un premier temps l’environnement dans lequel l’enfant évolue actuellement (familial, scolaire, social) et rechercher un facteur déclenchant (traumatique par exemple)
- Vous interrogez systématiquement les parents sur le sommeil de l’enfant et recherchez des éléments dépressifs
- Vous réalisez un examen clinique pour éliminer des signes de maltraitance physique
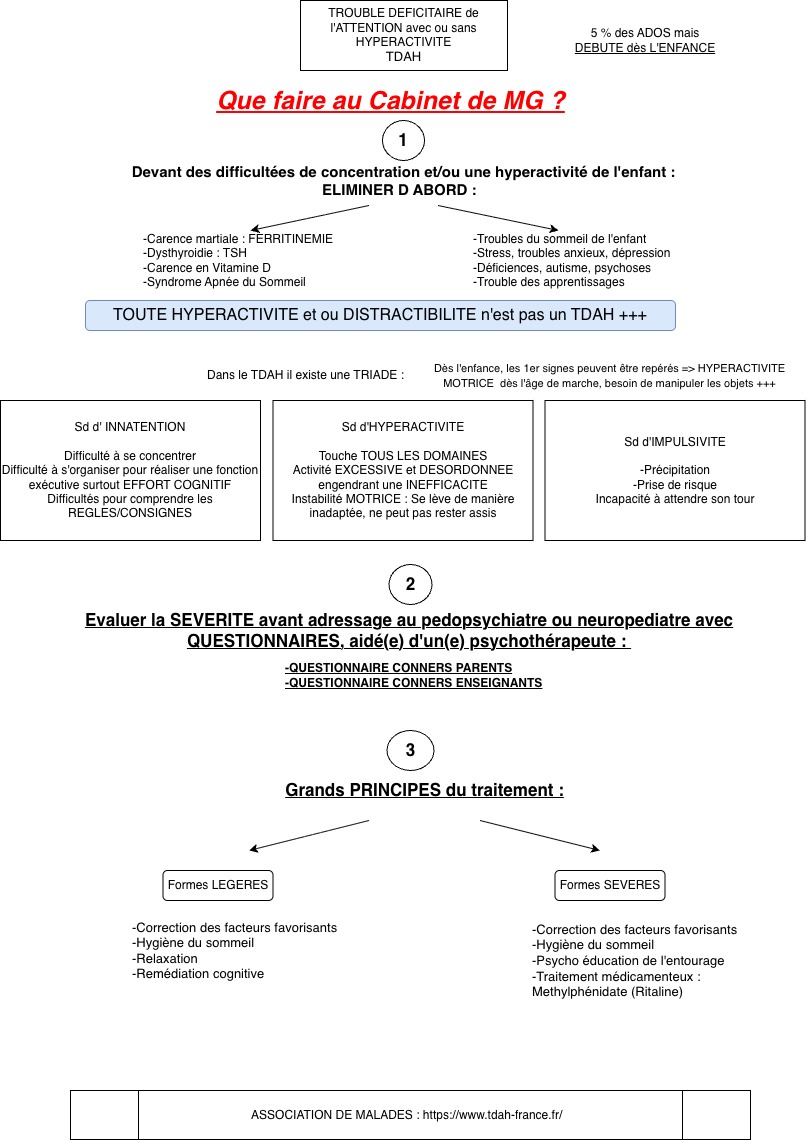
- A ce stade, vous pensez que plusieurs diagnostiques sont possibles notamment un trouble du neurodéveloppement (TND) et vous l’adressez à un spécialiste pour la suite de la prise en charge
Toutes les réponses sont justes.
A) Il est toujours important lorsque l’on est confronté à un problème psychologique ou de trouble du comportement chez un enfant/adolescent d’évaluer l’ensemble des éléments du contexte dans lequel il vit pour tenter de savoir s’il existe un élément déclencheur ou non coïncidant dans le temps avec une rupture de l’état antérieur (et notamment un psychotraumatisme).
B) Lorsque l’on suspecte un trouble du comportement/ psychologique en pédiatrie, il convient de toujours rechercher un trouble du sommeil et des éléments dépressifs de part la grande fréquence de ces manifestations cliniques associées. La recherche de toxiques doit y être également associée chez l’adolescent(e).
C) Devant un trouble psychologique d’apparition brutale avec rupture de l’état antérieur, il faut toujours examiner l’enfant à la recherche d’une maltraitance physique. La recherche d’une maltraitance psychologique, sexuelle, par carences de soins ou négligence ne doit pas être oubliée et en cas de doute, ne pas hésiter à demander l’avis du pédiatre pour ces situations souvent compliquées.
D) Il s’agit d’un tableau clinique complexe en effet, avec plusieurs diagnostiques possibles, même si un TND apparaît au premier plan. Il est donc préférable de l’orienter en premier lieu au pédiatre (praticien de niveau 2 pour les TND) qui en fonction de son évaluation pourra gérer la situation avec le CMP/psychologue/éducateur ou le référer au centre de référence pour les situations les plus complexes (niveau 3).
💡 Soft skill : Donner du temps protégé à la mère ET à l'enfant
La « Partie patient » doit rester un espace protégé => l'erreur fréquente est d'enchaîner les questions dirigée uniquement par le médecin et de produire l'effet inverse : la mère se sent jugée et se referme, l'enfant ne s'exprime plus.
Pour cette consultation à 3 (mère, enfant, médecin) :
Ouvrez avec une question large à la mère : « Qu'est-ce qui vous a décidée à venir aujourd'hui ? » pas « La maîtresse a dit quoi exactement ? ». Vous aurez la version riche, les émotions, les peurs sous-jacentes.
Adressez-vous aussi directement à Clémentine, à son niveau, même brièvement : « Toi, qu'est-ce qui te plaît à l'école ? » l'observation du contact visuel et du langage se fait pendant qu'elle vous répond, pas pendant que vous remplissez un formulaire...
Acceptez l'incertitude à voix haute (pensez à voix haute) : « Plusieurs pistes sont possibles, je ne peux pas trancher seul aujourd'hui => c'est pourquoi je préfère qu'un pédiatre la voit pour aller plus loin. » Dire honnêtement « je ne sais pas, je vais demander » renforce la confiance bien plus qu'un diagnostic plaqué.
L'essentiel en une diapositive :

A la rentrée suivante, Me S, vient vous revoir car Clémentine, à présent en CE1, ne fait plus rien de bon en classe. La maîtresse l’a ainsi convoquée parce qu’elle ne comprend cette forte baisse de ses résultats scolaires depuis le CP, alors qu’elle figurait l’année passée parmi les meilleures élèves de sa classe. Me S. vous informe avoir suivi vos conseils depuis le dernier RDV mais qu’aucun diagnostique de certitude n’a été posé… Cela ne l’a pas trop inquiétée l’an dernier puisqu’on lui a dit au final que le bilan était négatif et que « tout allait bien, du moment qu’elle réussit bien à l’école ». Me S. commence à s’énerver et vous lance « je savais bien qu’il y a quelque chose, que ma fille n’est pas normale », d’ailleurs elle fait de plus en plus de colères depuis la rentrée et est devenue ingérable à la maison. Elle la décrit par ailleurs comme une enfant « à fleur de peau » avec une hypersensibilité aux bruits et aux odeurs dont elle avait oublié de vous parler précédemment. Clémentine pose de plus beaucoup de questions sur la mort et est passionnée par l’espace et les dinosaures. Elle a aussi peur que sa mère attrape une maladie mortelle. Elle est enfin de plus en plus triste car sa meilleure et seule amie Eléonore qui est autiste a changé d’école en raison d’un passage en ULIS. Me S est paniquée, elle craint un redoublement pour sa fille alors que les exercices demandés par la maîtresse qu’elle n’arrive pas à faire en classe sont réalisés en quelques minutes à la maison…
A la vu de ces éléments nouveaux :
- Vous conseillez un suivi en psychothérapie et prescrivez du RISPERDAL® à faible dose pour calmer transitoirement les accès de colère de Clémentine
- Vous remettez en cause le diagnostic de votre confrère et suspectez un TND
- Vous demandez un bilan psychométrique/ neuropsychologique ainsi qu’un compte rendu écrit de l’école (GEVASCO) dans l’attente d’une prise en charge plus spécialisée
- Les diagnostics les plus probables sont, en l’absence d’événement traumatique identifiable pour l’enfant, un TDAH, un TSA ou un enfant intellectuellement précoce (EIP ou HPI).
Les bonnes réponses sont B,C et D.
A) Il n’est jamais recommandé de traiter médicalement en première intention un trouble du comportement type accès de colère chez l’enfant, de plus avec un neuroleptique. Cette indication doit être réservé à des cas exceptionnels (TOP sévère, TSA et jamais initialement).
B) Le fait que tout se passe bien à l’école n’élimine pas bien entendu un TND. Ce dernier peut en effet être masqué par les capacités d’adaptation de l’enfant, notamment en cas d’EIP. De plus il existe de nouveaux éléments cliniques à type de « red flags » devant faire à nouveau reconsidérer ce diagnostique.
C) Cela permettra en effet de faire gagner du temps au praticien de second recours !
D) En effet, tous ces diagnostics sont possibles à ce stade. Le médecin généraliste doit savoir les évoquer et y penser, et seul le médecin spécialiste pédiatre ou pédopsychiatre pourra les confirmer.
💡 Soft skill => Faire face au « patient en colère »
La mère arrive frustrée, accusatrice (« je savais bien qu'il y a quelque chose ») votre premier réflexe va être l'auto-défense ou la justification du confrère. Ne faire ni l'un ni l'autre !
La technique du "penser à voix haute" s'applique ici parfaitement :
"Il y a des situations qui exaspèrent tout le monde, y compris moi."
Concrètement :
Reconnaissez l'émotion avant de répondre sur le fond : « Je comprends que vous soyez en colère, vous avez l'impression d'avoir perdu une année. » C'est ce qu'on appelle un accusé de réception émotionnel.
Ne défendez pas le confrère mais ne le déjugez pas non plus : « Le bilan a été utile parce qu'il a éliminé certaines hypothèses ; aujourd'hui de nouveaux signes apparaissent qui justifient d'aller plus loin. »
Surveillez vos propres émotions : la colère parentale déclenche souvent une contre-réaction (irritation, fuite). Si vous sentez cette tension monter, prends 5 secondes silencieuses avant de répondre.
L'essentiel en une diapositive :

Quelques années plus tard, la maman vient vous revoir après la naissance de son troisième enfant, Paul, et souhaite que le suivi soit réalisé par vos soins, étant donné que le spécialiste à qui vous avez adressé Clémentine en consultation la fois précédente à pu établir un diagnostic chez elle. Elle vous précise être très contente qu’une prise en charge ait pu avoir lieu dans les suites ce qui a permis à Clémentine d’être beaucoup plus apaisée sur le plan psychologique et plus heureuse dans sa vie quotidienne.
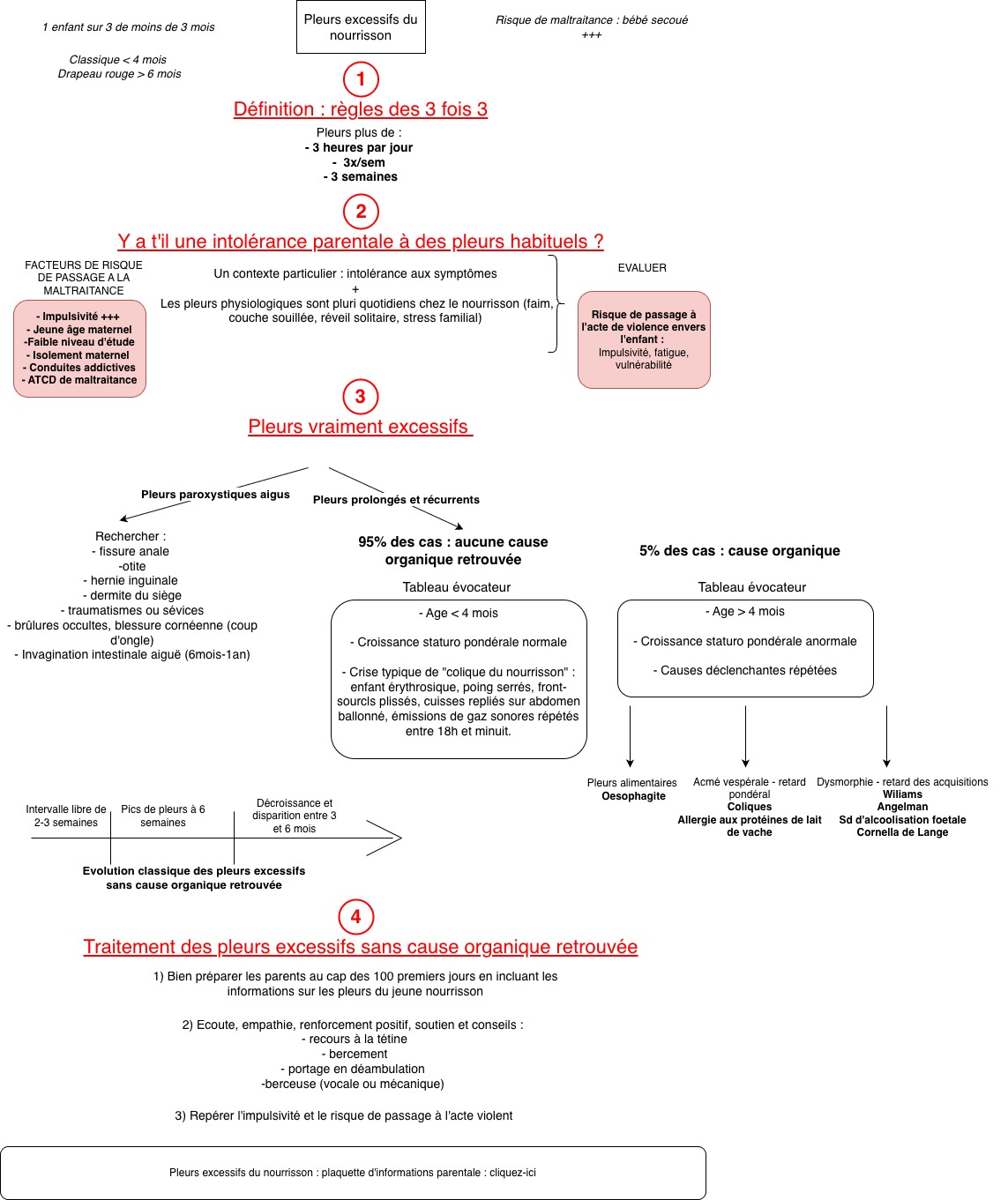
Mais ce n’est malheureusement pas le cas de Me S., réveillé toutes les nuits par le petit Paul âgé de 6 semaines, qui pleure en permanence selon elle depuis 15 jours. Les nuits sont particulièrement difficiles avec des réveils avec pleurs toutes les 2 heures. Elle vous précise qu’il existe des pleurs également en journée, surtout après les repas. Paul est alimenté par du lait premier âge et boit bien 6 biberons de 120 ml par jour. Elle décrit de plus un bébé se tortillant beaucoup, avec de nombreux gaz, des selles un peu liquides avec quelques épisodes de régurgitation. Le traitement anti coliques à base de plantes déjà prescrit par votre confrère depuis une semaine s’est avéré inefficace et vous vous apercevez que la maman semble à bout, très fatiguée. Lorsque vous lui posez la question de savoir comment cela se passe lorsque le papa lui donne le biberon, elle vous répond qu’il est en déplacement professionnel à l’étranger et commencer à éclater en larmes dans votre cabinet…
Votre examen clinique est rassurant avec une bonne croissance et un développement psychomoteur normal.
A la vue de ce tableau clinique:
- Vous évoquez en premier lieu une cause organique type RGO/APLV aux symptômes présentés chez Paul
- Vous la rassurez en lui disant que les pleurs sont normaux à cet âge et proposez un soutien psychologique sur votre secteur
- Vous recherchez des éléments en faveur d’une dépression maternelle ou des troubles des intéractions précoces mère/bébé
- Vous proposez une hospitalisation en pédiatrie après avoir discuté avec le pédiatre de garde au vu de l’ensemble de cette situation
Les bonnes réponses sont A, C et D.
A) Il est bon de rester pragmatique et par ordre de fréquence les pathologies les plus fréquemment rencontrées à cet âge en dehors des coliques sont le RGO et l’APLV. On commencera donc à traiter le reflux avec un médicament type GAVISCON avant d’y associer un IPP en cas d’échec. En cas d’inefficacité de ce traitement on proposera un lait type hydrolysat de protéines du lait de vache (HPLV).
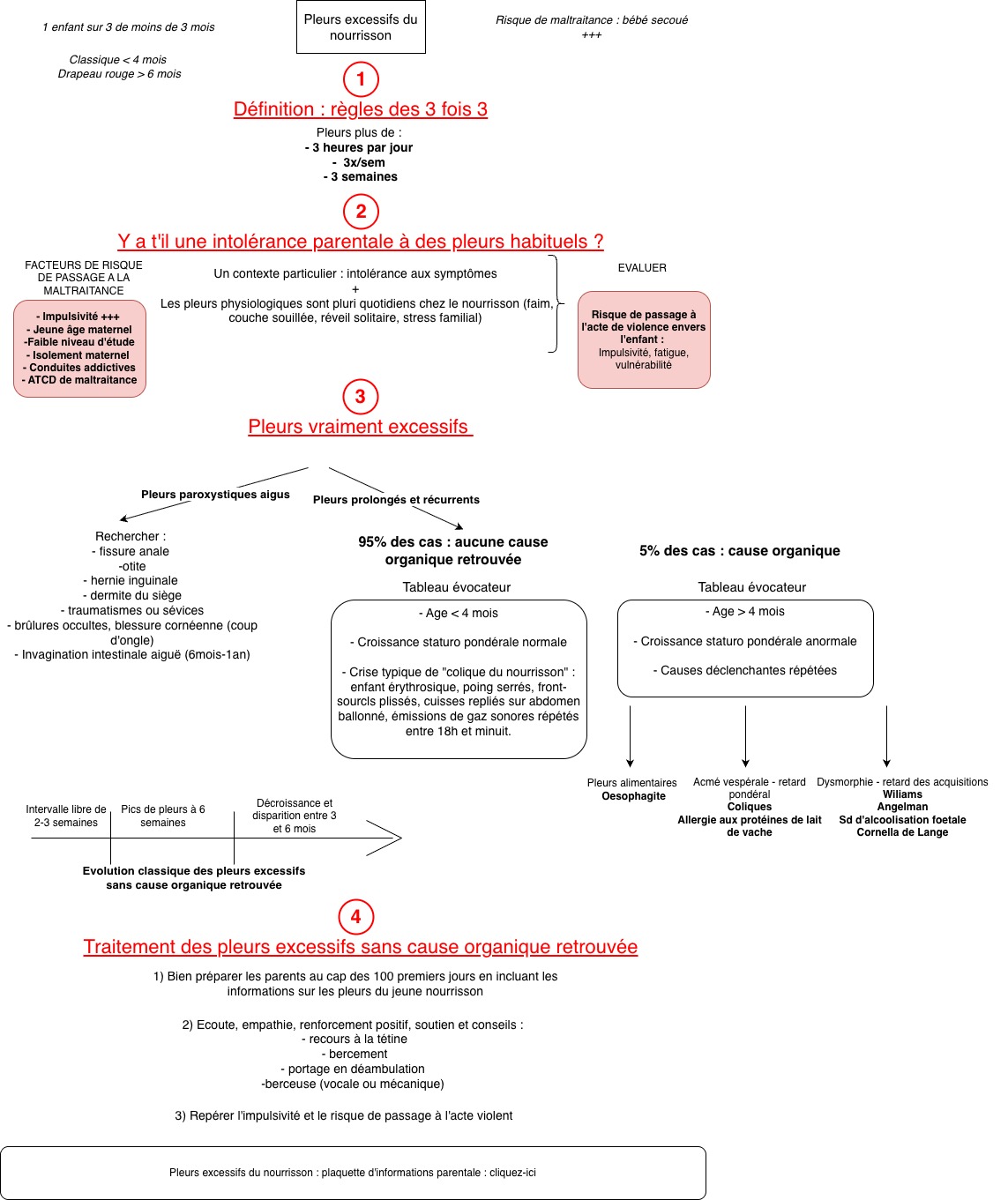
B) Les pleurs sont considérés comme normaux jusqu’à 2h par jour mais pas plus. Au delà, il convient de rechercher une cause organique en premier lieu, surtout avant 6 mois, avant d’évoquer une dépression maternelle ou un trouble de l’attachement mère enfant. Le suivi psychologique peut bien entendu être proposé notamment comme thérapie de soutien, mais toujours en complément d’une prise en charge médicale.
C) Les signes d’épuisement maternels, souvent volontairement cachés par la mère doivent être activement recherchés car leur mise à jour peut débuter au fil de l’interrogatoire sur une symptomatologie dépressive qui concerne 10 à 15% des patientes dans le post partum. Les interactions mère bébé (visuelles, verbales et affectives) doivent également être évaluées lors du discours de la mère mais aussi au moment de l’examen clinique de l’enfant au cours de la consultation.
D) Il s’agit d’une situation complexe avec un enfant pleurant beaucoup à l’origine d’un épuisement maternel sans qu’aucun diagnostic ne puisse être posé rapidement. Une hospitalisation en pédiatrie s’impose donc afin de réaliser un bilan organique chez l’enfant, d’évaluer les éléments dépressifs et les interactions mère bébé au cours du séjour. Il est licite de proposer à la mère que l’équipe hospitalière prenne le relai afin qu’elle puisse se reposer quelques jours.
💡 Soft skill : l'agenda caché et les larmes en consultation
La mère vient pour les pleurs de Paul, mais le vrai motif émerge quand elle craque sur la phrase « le papa est en déplacement ». On appelle ça l'agenda caché : le motif présenté n'est pas le problème central.
Quand une mère pleure en consultation :
Ne lui passez pas tout de suite la boîte de mouchoirs, ça envoie le signal « arrêtez de pleurer maintenant ». Laissez l'émotion exister 20-30 secondes en silence, simplement présent.
Nommez l'émotion plutôt que de l'expliquer : « Vous portez tout ça toute seule, c'est épuisant. » Pas « Vous savez, c'est fréquent dans le post-partum, 10 à 15 % des mères... » le chiffre vient après, pas pendant.
Proposez l'hospitalisation comme un soulagement, pas comme un échec : « On va vous permettre de souffler quelques jours pendant qu'on cherche pourquoi Paul pleure autant. » L'hospitalisation devient alors un cadeau au lieu d'une mise en accusation maternelle.
Sécuriser: la phrase clé « mieux vaut hospitaliser une mère épuisée que revoir l'enfant pour bébé secoué » doit rester dans votre tête, pas sortir devant la mère, elle entendrait une accusation.
L'essentiel en une diapositive :

Découvrez notre fiche de synthèse "Pleurs excessifs du nourrisson" :
Et voilà, nous arrivons à la fin de ce cas clinique, Dr Jérome Kieffer nous résume les 10 points clefs à retenir dans cette courte video :
Messages clés à retenir
Les 10 points clefs à retenir :
1) La psychothérapie reste le traitement de première intention dans le cadre d’un trouble dépressif caractérisé de l’enfant
2) Devant tout trouble du comportement/psychologique chez l’enfant et l’adolescent, il faudra toujours évaluer l’environnement familial/scolaire/social
3) Toujours rechercher également un facteur déclenchant ou psycho traumatisme neurodéveloppemental sous jacent (maltraitance par exemple)
4) Toujours questionner sur un trouble du sommeil ou dépressif sous jacent
5) Le TCA de l’adolescent(e) est une pathologie difficile et complexe dont les critères d’hospitalisation sont à connaître. Ne pas hésiter à passer la main rapidement au spécialiste.
6) Une grossesse reste possible même en présence du tableau triple A.
7) Connaître les points d’appel des TND les plus fréquents chez l’enfant à savoir TDAH, TSA avec quelques notions sur les dys/déficit intellectuels (DI) et enfant intellectuellement précoce (HPI)
8) Jamais de BZD ou de neuroleptiques en prescription initiale chez le mineur en médecine générale
9) Les pleurs du nourrisson, une symptomatologie à ne pas banaliser (critères de normalité)
10) Les causes somatiques sont au premier plan (coliques/RGO/APLV) mais évaluer rapidement secondairement l’état psychologique maternel
Les fiches de synthèse reco :