Si vous êtes déjà inscrit, tapez juste votre adresse email puis votre mot de passe
Cas clinique de la semaine 13 - HTA primaire en MG en médecine générale
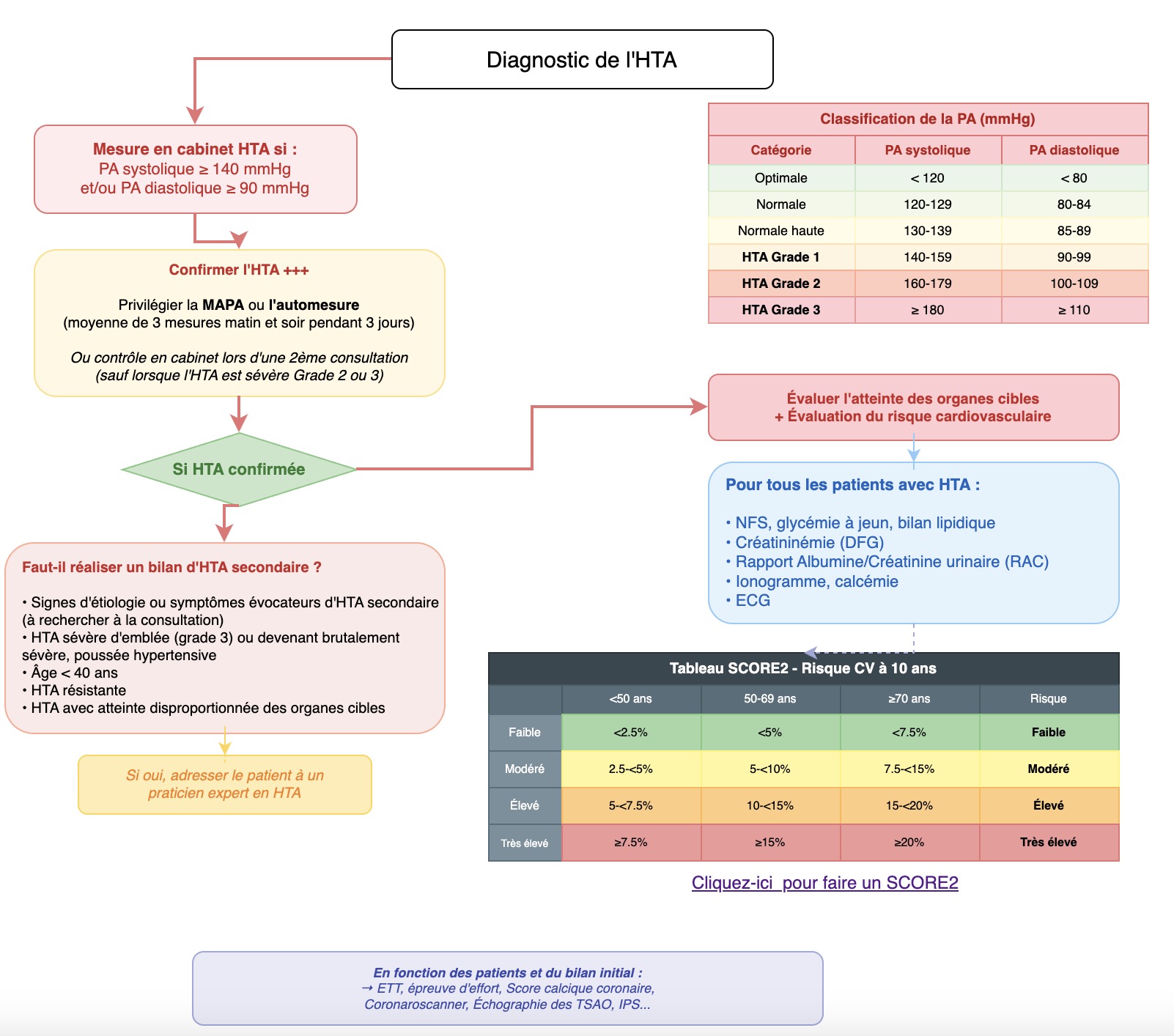
Introduction
Dans ce cas clinique vous verrez :
✅ Comment affirmer le diagnostic d'HTA en MG ?
✅ Quel bilan systématiquement demandé lors du diagnostic ?
✅ Chez qui demander un bilan d'HTA secondaire ?
Au terme de ce cas clinique, vous recevrez :
✅ Une fiche de synthèse sur la CAT diagnostique de l'HTA conforme à la dernière recommandation de l'ESC 2024,
✅ Des modèles d'ordonnances types,
✅ Les 10 points clefs à retenir, le tout 100 % EBM, fait par les MG pour les MG.
Cas clinique de la semaine 13 - HTA primaire en MG
Madame D., 52 ans, consulte pour un certificat médical
Antécédents : aucun - Traitement : aucun
IMC : 28 kg/m² Tabac : sevré 15PA Alcool : 2 verres/j Activité physique : faible Pas de plaintes somatiques
Vous lui prenez la tension : PA = 157/89 mmHg fc 85/min
Concernant l’HTA quelles sont les réponses justes ?
- En France, environ 25% des patients hypertendus sont contrôlés
- La définition de l’HTA est une PA ≥ 140/90 mmHg en mesure clinique
- La définition de l’HTA en automesure est une PA ≥ 140/90 mmHg
- Le risque cardiovasculaire augmente à partir d’une PA ≥ 140/90mmHg
Les bonnes réponses sont A et B.
Réponse A : Vrai. En France 👉 environ 25 % des patients hypertendus seulement atteignent les cibles thérapeutiques recommandées.
Ce chiffre illustre le "fardeau" de l'HTA : environ 1 hypertendu sur 2 n'est pas traitée de manière optimale.
Réponse B : Vrai. L'European Society of Cardiology 2024 maintient la définition classique de l'hypertension artérielle comme une pression artérielle (PA) au cabinet ≥ 140/90 mmHg. Cependant, une nouveauté majeure est l'introduction de la catégorie "PA élevée" (Elevated BP), définie par une systolique entre 120 et 139 mmHg ou une diastolique entre 70 et 89 mmHg.
👉 Cette distinction est cruciale car elle permet d'identifier les patients à risque cardiovasculaire élevé qui bénéficieraient d'une intervention (hygiène de vie ou traitement) avant même d'atteindre le seuil de 140/90 mmHg !
Le diagnostic de l'HTA doit toujours reposer sur des mesures répétées au cabinet lors de plusieurs visites ou idéalement sur des mesures hors cabinet (automesure ou MAPA), sauf en cas d'HTA sévère d'emblée (Grade 3).
Réponse C : Faux. La définition de l'HTA en automesure ou en moyenne diurne de MAPA n'est pas ≥ 140/90 mmHg, mais ≥ 135/85 mmHg.
👉 L'ESC 2024 insiste sur cette différence de seuils : les mesures hors cabinet sont généralement plus basses que les mesures cliniques car elles éliminent "l'effet blouse blanche". Pour la moyenne des 24 heures en MAPA, le seuil est encore plus bas, à ≥ 130/80 mmHg.
Réponse D : Faux. C'est une erreur conceptuelle fréquente. Les études épidémiologiques montrent que le risque cardiovasculaire (RCV) augmente de manière continue et linéaire bien avant le seuil de 140/90 mmHg ! Commençant dès une systolique de 90-100 mmHg. Il n'y a pas de "rupture" magique à 140 mmHg ; le risque est un continuum.
👉 C'est pour cette raison que l'ESC 2024 a créé la catégorie "PA élevée" (120-139 mmHg) : le bénéfice du traitement par rapport au risque (effets secondaires) commence à être significatif chez les patients à haut RCV même avec des chiffres "normaux" selon les anciens critères.

Au cours de ce cas clinique, Dr Julien Bertolino, Praticien Hospitalier dans le service d'hypertension artérielle à l'APHM nous donnera ses conseils pratiques et l'essentiel à retenir !
C'est parti :
Nouvelle rubrique GUIDELINE.CARE => Comment communiquer avec les patients ?
Avec la mise en place de la CERTIFICATION PÉRIODIQUE en MG, il vous est demandé d'améliorer votre communication et votre relationnel avec les patients. Avec Guideline.care, vous progresserez aussi dans ce domaine, de façon SIMPLE ET PRATIQUE
Comment ? Nous ajouterons des conseils de communication dans les cas cliniques.
C'est parti :
Conseil communication 🎙: L’écoute active et "la part du patient".
Au début de la consultation, résistez à l’envie de poser immédiatement des questions médicales fermées. Laissez le patient raconter son histoire, c'est la "part du patient" puis posez lui des questions ouvertes. Un patient qui se sent écouté dès les premières minutes sera bien plus enclin à adhérer à un traitement chronique pour une maladie souvent asymptomatique comme l'HTA. Astuce : placez une petite horloge face à vous et derrière le patient ainsi quand la consultation débute, vous pourrez jeter un oeil sur le temps que vous laissez à votre patient pour s'exprimer ! 💎
Mme D. vous informe qu'elle a acheté un bracelet qui prend la TA toute la journée et sans brassard, la voici :
Aucun lien d'intérêt avec la marque HILO® et Guideline.care
Chez cette patiente, comment allez-vous procéder pour confirmer ou infirmer son HTA ?
- Je poserai le diagnostic si 2 mesures au cabinet sont élevées le même jour
- Je poserai le diagnostic par une mesure ambulatoire de la PA
- Si la PA était ≥ 160/100mmhg, l’HTA aurait été confirmée d’emblée
- Sa montre connectée permet en 2026 d'affirmer l'HTA !
La bonne réponse est B.
Réponse A : Faux Poser un diagnostic définitif d'HTA sur deux mesures prises le même jour au cabinet est formellement déconseillé par les recommandations de 2024.
Il y a tout de même 2 exceptions à connaître où une seule prise au cabinet suffit à poser le diagnostic :
- Si la PA est ≥ 180/110 mmHg d'emblée ou
- s'il existe des preuves de dommages d'organes cibles ou une maladie CV établie.
Pour Madame D sa TA est à 157/89 mmHg et elle n'a pas d'atteinte d'organe cible connue, une confirmation est donc impérative.
Réponse B : Vrai C'est la conduite à tenir privilégiée. L'ESC 2024 recommande désormais d'utiliser systématiquement les mesures hors cabinet (MAPA ou automesure) pour confirmer le diagnostic de toute personne suspecte d'HTA.
👉 Pour Madame D, qui est en Grade 1 (140-159/90-99), la mesure hors cabinet permettra de confirmer s'il s'agit d'une HTA permanente ou d'un simple effet de consultation.
Réponse C : Faux. Même à 160/100 mmHg (Grade 2), le diagnostic n'est pas confirmé d'emblée lors de la première consultation. L'ESC 2024 stipule que pour une PA comprise entre 160-179/100-109 mmHg, une confirmation rapide (sous 1 mois) est nécessaire, idéalement hors cabinet.
Seul le Grade 3 (≥ 180/110 mmHg) nécessite une évaluation immédiate pour exclure une urgence hypertensive et peut conduire à un diagnostic plus rapide.
Réponse D : Faux Bien que les technologies portables (wearables) se développent, les montres connectées utilisant des capteurs "sans brassard" (cuffless) ne sont pas encore validées pour le diagnostic de l'HTA selon les standards actuels de l'ESC.
👉 Le diagnostic doit impérativement reposer sur un appareil validé et calibré utilisant un brassard huméral.
👉 Les nouvelles technologies portables (wearables) peuvent être considérées pour le suivi, mais les preuves manquent encore pour leur efficacité clinique supérieure à l'automesure classique.
Est ce que votre appareil tensionnel est validé pour le diagnostic d'hTA ? Un site existe pour vérifier :

Tip Soft Skill :
"La technique du reçu" : Lorsque la patiente exprime une crainte ("Je savais bien que ma tension était haute"), accusez réception de son sentiment avant d'introduire votre explication médicale. Par exemple : "Je vois que cela vous préoccupe. C'est précisément pour être certain de ne pas vous traiter inutilement que nous allons confirmer ces chiffres à la maison." Cela transforme une directive médicale en une collaboration !
Une automesure tensionnelle est réalisée selon les règles : 3 mesures matin et soir pendant 3 jours.
La moyenne obtenue est de 138/86 mmHg.
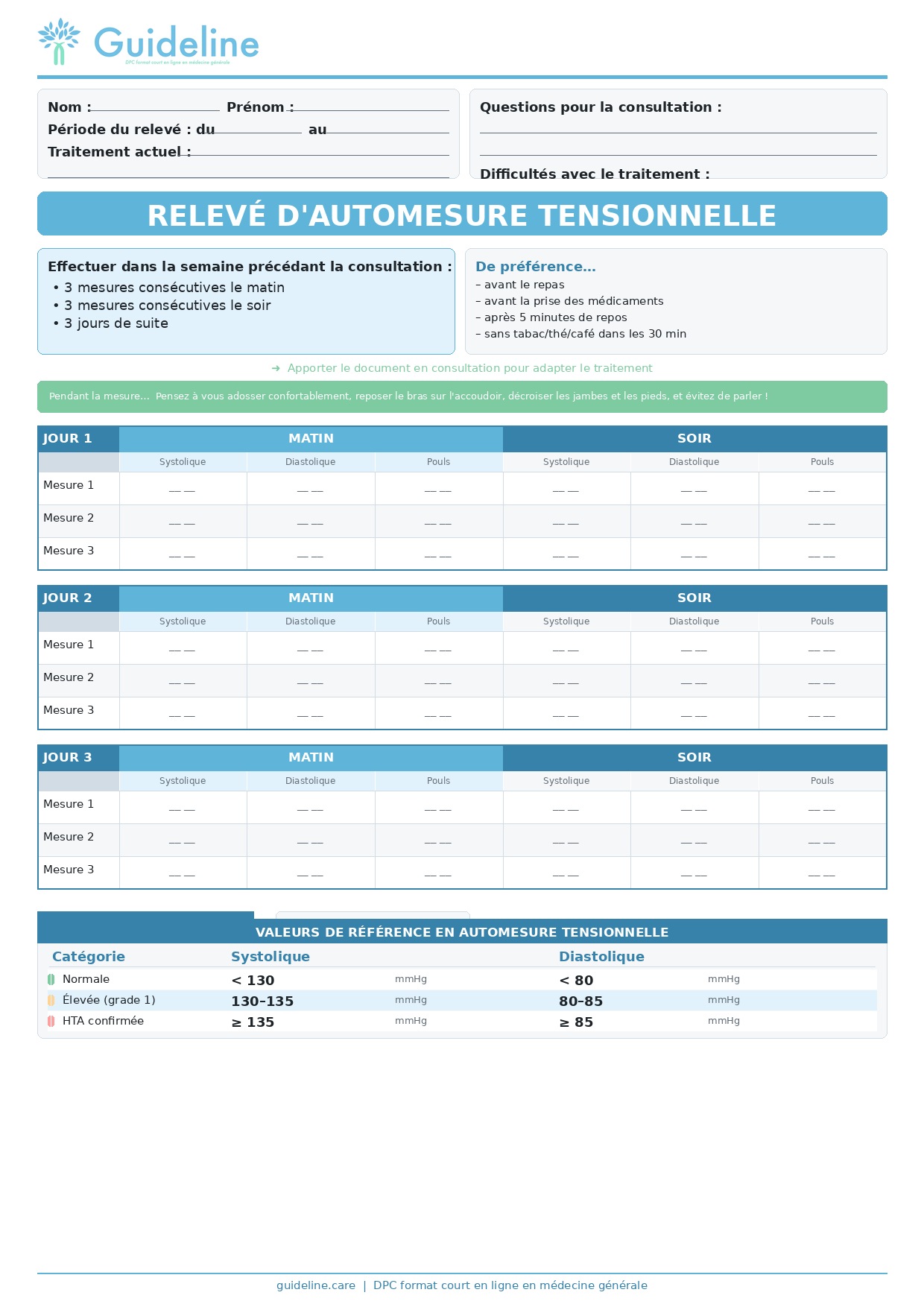
Fiche disponible sur notre site sur la fiche reco "HTA - diagnostic" Cliquez-ici pour y accéder
Retenez-vous le diagnostic d'HTA ?
- Oui
- Non
La bonne réponse est A : Oui.
Selon l'ESC 2024, le seuil pour définir l'hypertension en automesure est une moyenne ≥ 135/85 mmHg. Dans le cas de Madame D, la moyenne obtenue est de 138/86 mmHg. Ces chiffres dépassent les deux critères (systolique et diastolique), confirmant ainsi le diagnostic d'hypertension artérielle.
👉 L'ESC 2024 souligne que l'automesure est une méthode de classe I (Niveau de preuve B) car elle permet d'éliminer l'effet "blouse blanche" (tension élevée uniquement devant le médecin) et fournit des données plus représentatives de la vie quotidienne du patient.
Un point d'explication sur la différence entre MAPA et l'automesure tensionnelle et sur les seuils d'HTA selon les mesures :
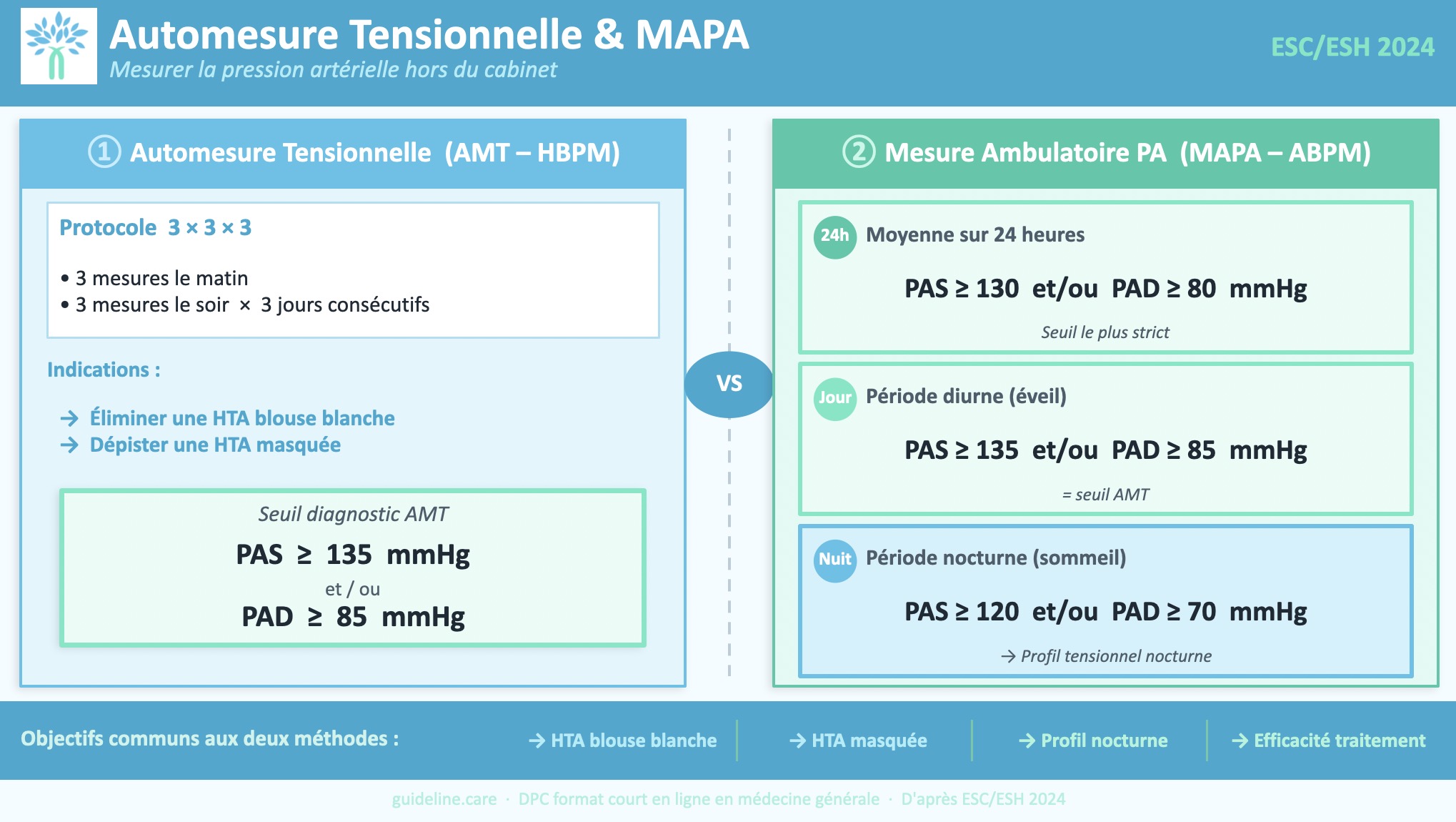
Les seuils d'HTA sont donc de :
- 140/90 au cabinet
- 135/85 en AMT
- 130/80 en MAPA sur 24h ou 135/85 le jour (=AMT) ou 120/70 la nuit.
Dr Julien Bertolino nous résume dans cette video :
- Les appareils de mesures validés
- Les conditions de mesures validées et
- les seuils tensionnels pour confirmer l'HTA
L'HTA est confirmée, que faites-vous ensuite ?
- Je traite la patiente par monothérapie
- Je lui fournis des règles hygiéno-diététiques
- Je lui prescris un bilan biologique avec : • NFS • Créatininémie (DFG) • Rapport Albumine/Créatinine urinaire (RAC) • Ionogramme, calcémie
- Je réalise un ECG 12 dérivations pour rechercher une Hypertrophie du Ventricule Gauche essentiellement
La bonne réponse est D !
L'ESC 2024 insiste sur le fait que la démarche diagnostique doit être systématiquement la suivante :
- Confirmer l'HTA (en ambulatoire par automesures ou MAPA),
- évaluer le risque cardiovasculaire global,
- rechercher des atteintes des organes cibles et, enfin,
- rechercher des indices cliniques ou biologiques suggérant une étiologie secondaire.
Ici, on a confirmé le diagnostic d'HTA : ETAPE 1 faite. Il faut donc avant tout traitement réaliser les étapes suivantes :
- Evaluer le risque cardiovasculaire global,
- rechercher des atteintes des organes cibles et, enfin,
- rechercher des indices cliniques ou biologiques suggérant une étiologie secondaire.
Cela passe par une étape clinique (à ne pas oublier !) comprenant la recherche :
- Antécédents familiaux d’HTA ou vasculaire - Antécédents uro-néphrologiques - Ancienneté de l’HTA
- Causes toxiques / médicamenteuses : COP / consommation de sel / AINS / substances vasoconstrictrices / drogues / réglisse / chimiothérapie / …
- Notion d’hypokaliémie antérieure ?
- Signes en faveur d’un Cushing (obésité facio-tronculaire, vergetures pourpres, hirsutisme, ecchymoses, etc…) ou d’une Acromégalie
- Souffle para-ombilical - Masse abdominale ou contact lombaire
- Triade Ménard ? Céphalées, sueurs, palpitations
Et une étape de bilan paraclinique minimum à réaliser devant toute HTA confirmée comprenant :
- NFS => Polyglobulie
- Glycémie a jeun => Diabète
- Exploration des anomalies lipidiques => Evaluation du risque cardiovasculaire SCORE2
- Ionogramme sanguin => Hyperaldostéronisme
- Calcémie => Hyperparathyroïdie
- TSH => Dysthyroïdie
- Créatininémie avec mesure du DFG par CKD EPI + Bandelette urinaire et RAC => Maladie rénale chronique
- ECG 12 dérivations => Hypertrophie ventriculaire gauche ?
Nous ne sommes pas des robots, nous avons donc fait fait une fiche avec modèles d'ordonnance type pour ne rien oublier :
La journée se passe et vous voyez pas mal de patients avec une HTA confirmée...
Chez lesquels vous allez demander un bilan d'HTA secondaire et ne pas vous contenter du bilan bio et ECG systématique ?
- Femme de 42 ans présentant une HTA persistante après une grossesse compliquée d’une pré-éclampsie sévère il y a quelques mois
- Homme de 52 ans présentant une HTA grade 2 stable, avec bilan biologique normal
- Femme de 48 ans présentant une HTA avec hypokaliémie modérée à 3,0 mmol/L après la mise sous hydrochlorothiazide 12,5mg.
- Homme de 45 ans présentant une HTA grade 1 depuis 2 ans, sous bithérapie
Les bonnes réponses sont A et C.
Attention, ne confondez pas le bilan d'HTA secondaire avec le bilan minimum systématique à faire devant toute HTA vu au QCM précédent !
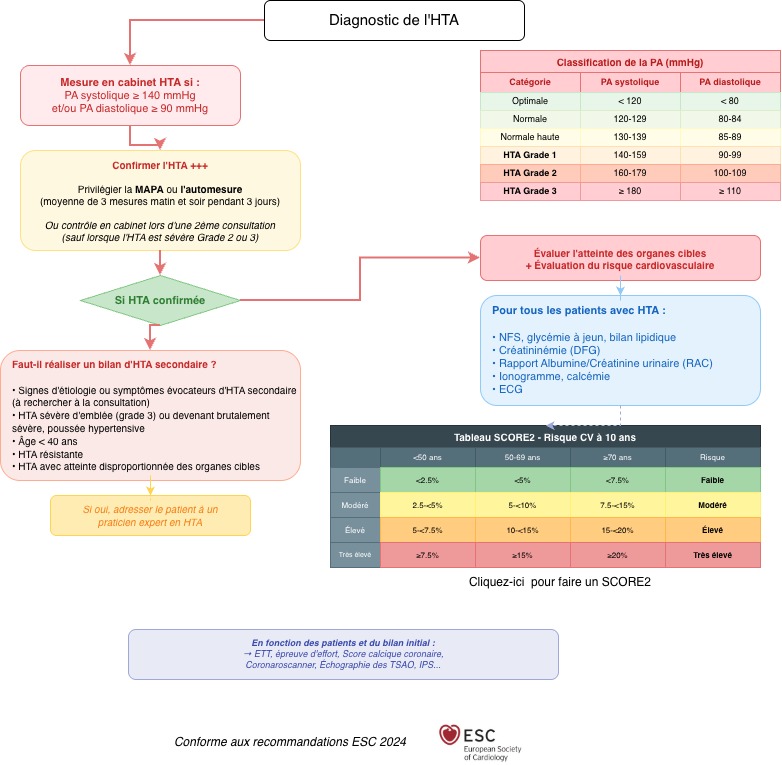
Suivez bien la logique de la fiche de synthèse qu'on vous redonne ci-dessous :

Dr Julien Bertolino, nous résume cela dans cette courte video :
Et voilà, la prochaine fois nous verrons les traitements de l'HTA ! Bonne semaine ! Félicitations à vous !
Les 10 points à retenir dans le diagnostic de l'HTA primaire en MG :

Messages clés à retenir
Fiche de synthèse reco guideline HTA - diagnostic :
Les 10 points clefs à retenir :