Si vous êtes déjà inscrit, tapez juste votre adresse email puis votre mot de passe
Cas clinique de la semaine 11 - SAOS en MG en médecine générale
Introduction
Au cours de ce cas clinique, vous verrez :
Comment lire un rapport de PPC chez un patient ?
Que rechercher si la patient n'est pas stabilisé au niveau de sa somnolence sous PPC ?
Que faire et ne pas faire chez le conducteur auto ou poids lourds avec un SAOS ?
Quels sont les diagnostics différentiels de la somnolence ?
A la fin du cas clinique, vous recevrez :
une fiche de synthèse des recommandations à appliquer au format A4, des modèles d'ordonnance type,
les points clefs à retenir,
les modèles d'ordonnance type,
👉 Tout pour gérer au quotidien simplement, rapidement et en mode Evidence Based Medicine (EBM) 😉
Cas clinique de la semaine 11 - SAOS en MG
Vous recevez dans votre cabinet de consultation M. V., 57 ans, chauffeur routier poids lourd, IMC 32 kg/m², hypertendu.
Il est également connu pour un syndrome d’apnées du sommeil, appareillé par PPC depuis 6 mois. Il vous rapporte qu’il est toujours aussi fatigué et qu’il a même failli s’endormir au volant la semaine dernière.
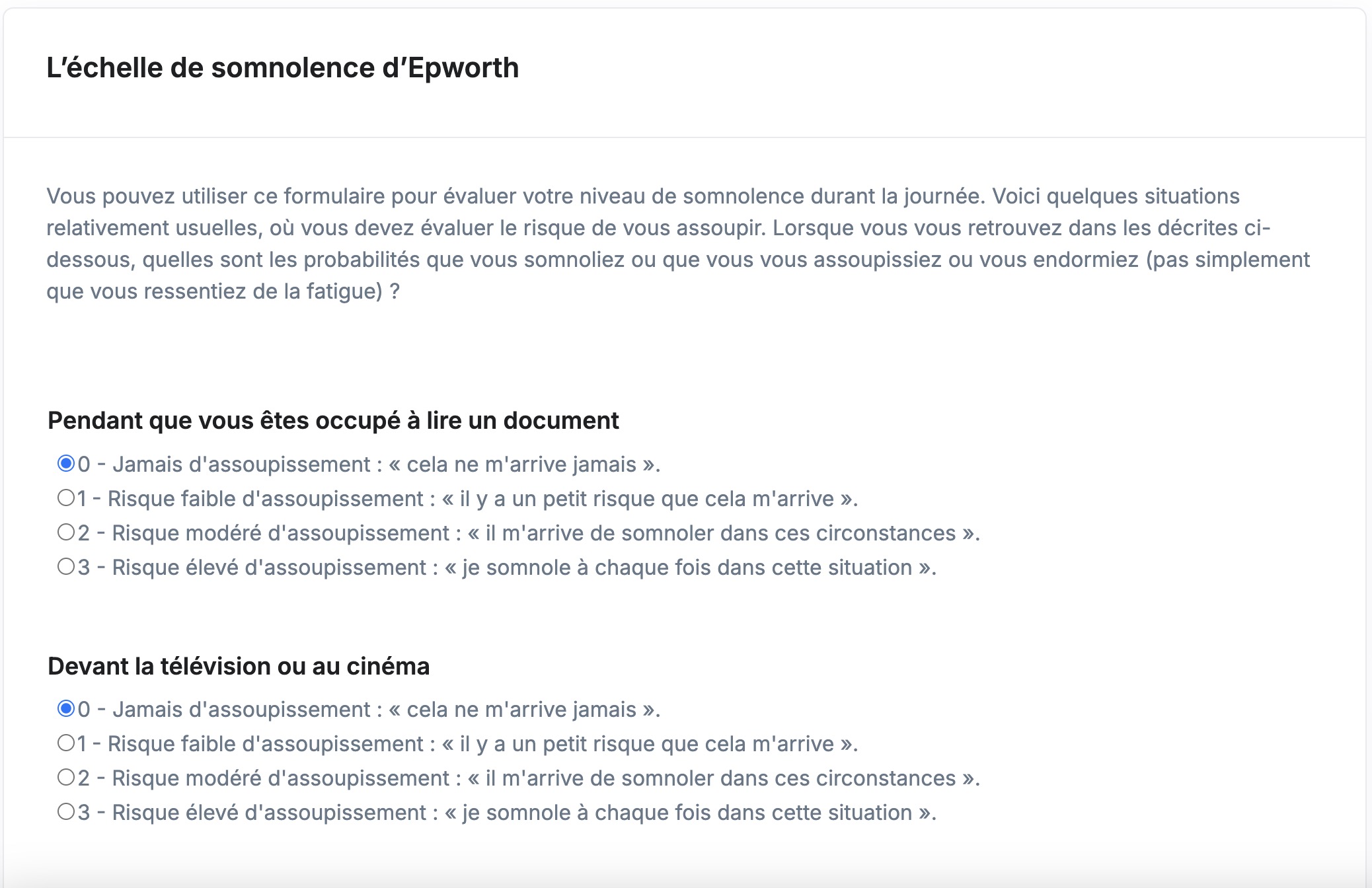
Son score d’Epworth est actuellement de 13. Il est parfaitement observant d’après ce qu’il vous rapporte.
Il vous tend le rapport de PPC : « Docteur, est-ce que cet appareil fonctionne ? »
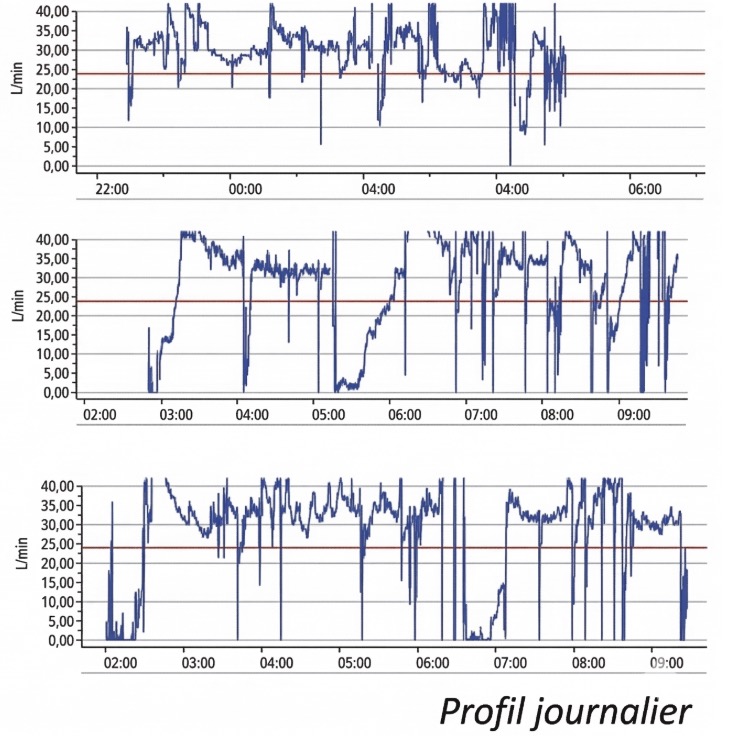
Quelle(s) est(sont) la(les) bonne(s) réponse(s) ?
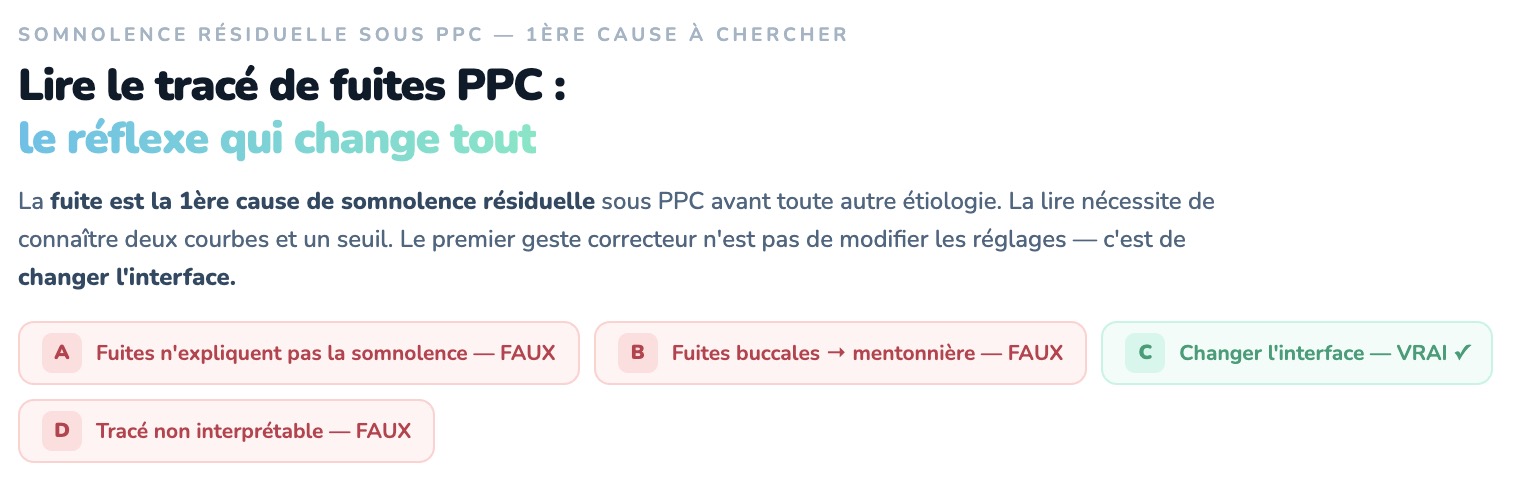
- Les fuites n’expliquent pas la somnolence résiduelle du patient
- Ces fuites sont essentiellement buccales, vous proposez une mentonnière
- Vous proposez au patient un changement d’interface
- Ce tracé n’est pas interprétable car les fuites dépendent du modèle du masque
La bonne réponse est C.
Réponse A : Faux, la ligne rouge indique le niveau de fuite acceptable, selon le type de masque. Par consensus, il est fixé ici à 24 L/min. La courbe bleue représente les fuites calculées par la machine. On voit que le patient passe la majeure partie de la nuit avec d’importantes fuites, ce qui limite l’efficacité de la PPC.
Réponse B : Faux, cela reste malgré tout une très bonne option. En effet, le masque nasal est recommandé en première intention, avec mise en place d’une mentonnière en cas de fuites essentiellement buccales. Dans ce cas, nous aurions plutôt observé un tracé comme ici :
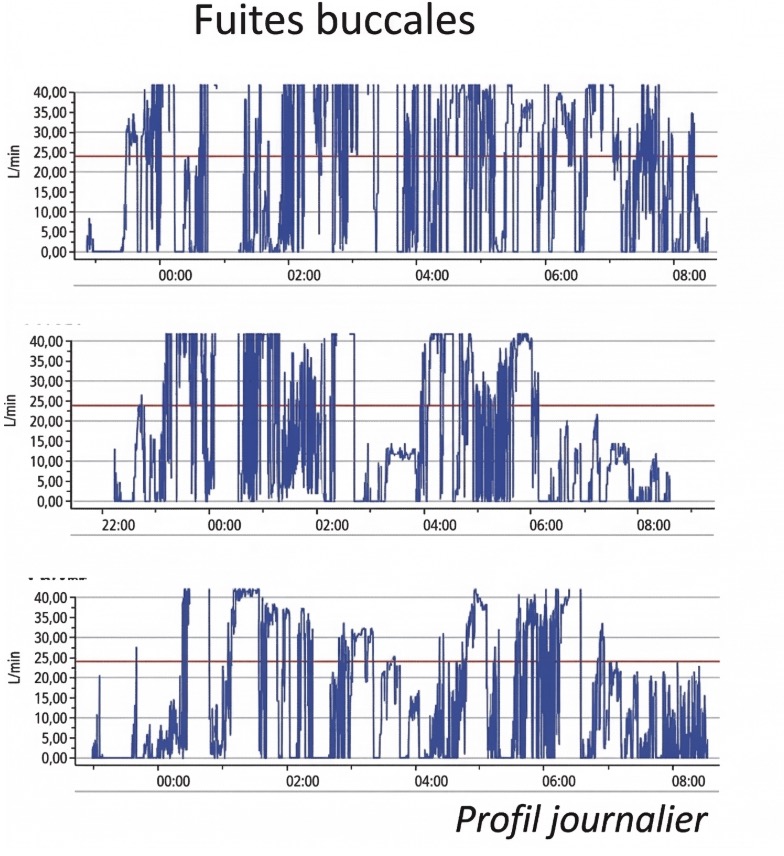
Réponse C : Vrai, c’est le premier réflexe à avoir : en cas de somnolence résiduelle sous PPC, la première cause est la fuite de la PPC ! Il faut demander au prestataire de changer le masque, en évitant de mettre en place un masque facial, qui peut aggraver paradoxalement les apnées obstructives. Il faut aussi demander au patient s'il ressent une obstruction nasale dans la journée. En effet, une déviation de la cloison nasale ou tout obstacle nasal constitue un obstacle au passage de l'air, et la machine va augmenter sa pression pour franchir cet obstacle... parfois jusqu'à se soulever du visage et créer des fuites !
1) Y a-t-il des fuites ?
2) Pensez ORL => y a-t-il un facteur obstructif ?
Réponse D : Faux, bien que le niveau de fuites dépende du type d’interface, ce tracé est caractéristique de fuites et tout à fait interprétable.
Que faire face à une somnolence persistante sous PPC ? Dr Pauline Fra nous donne son algorithme décisionnel dans cette courte vidéo :
Résumons en une slide l'idée clef de ce QCM 👉

Le patient vous demande s’il peut reprendre la conduite automobile.
Quelle est votre réponse ?
- Oui, car le patient est observant de son traitement par PPC
- Non, le patient doit avoir un TME (test de maintien d'éveil) , c’est ce qui définira la reprise ou non de la conduite
- Oui, mais vous devez signalez qu’il est un conducteur à risque
- Non, vous devez attendre au minimum 3 mois avant de réévaluer l’efficacité de la PPC
La bonne réponse est B.
Réponse A : Faux, le patient présente une somnolence diurne excessive (score d’Epworth > 11) alors qu’il est chauffeur routier poids lourd. Il est contre-indiqué de reprendre la conduite automobile d’après l’arrêté ministériel de décembre 2015.
Réponse B : Vrai, les tests de maintien de l’éveil sont réalisés dans les laboratoires du sommeil. Vous devez adresser votre patient dans un centre proche de chez vous, un mois après un traitement bien conduit, avant la reprise de la conduite automobile. Le patient ne doit pas conduire pendant ce délai.
Réponse C : Faux, en tant que médecin, vous êtes tenu au secret médical. Vous devez indiquer au patient qu’il ne doit pas conduire, mais vous ne pouvez informer personne directement.
Réponse D : Faux, un délai d’un mois est nécessaire.
Conduite automobile et SAOS 👉 ce qu'il faut savoir et faire en pratique résumé par Dr Fra dans cette courte vidéo :
SAOS : Quel score, quel examen clinique, quel bilan paraclinique ? Réponse dans cette courte vidéo 👇
La somnolence n'est pas un symptôme mais une pathologie !
Epworth est un score diagnostique de la somnolence.
Ce score est disponible sur guideline.care comme 130 autres scores en MG :
Le score STOP BANG sert au dépistage (et non au diagnostic) du SAOS (et non de la somnolence).
C'est donc un test très sensible, un peu comme le phadiatop : s'il est négatif, le SAOS est alors à exclure. S'il est positif, il faudra alors se poser la question d'un examen DIAGNOSTIQUE : polygraphie ou polysomnographie.
Le changement de masque a bien été effectué par le prestataire et le patient s’est rapidement senti moins somnolent. Vous le perdez de vue pendant 2 ans. Il revient vous voir, car depuis qu’il est en instance de divorce, il se sent beaucoup plus fatigué.
Vous décidez de réaliser une polygraphie ventilatoire sous PPC qui indique un IAH résiduel à 1/h sans fuite.
Dans ce cas, vous évoquez :
- Un épisode dépressif caractérisé.
- Un SAS d’origine centrale émergent sous PPC
- Un mauvais contrôle du SAOS, et vous modifiez les réglages de la PPC
- Aucune réponse exacte
La bonne réponse est A.
La dépression est la première cause de somnolence dans la population générale. Il faut savoir l’évoquer en cas de somnolence résiduelle sous PPC.
Dr Pauline Fra nous résume cela dans une courte vidéo :
Quelques rappels sur le REPÉRAGE et le DIAGNOSTIC d'une dépression :
1) Nosologie :
La dernière version du DSM-5 a modifié l'ancienne terminologie « épisode dépressif majeur » pour « épisode dépressif caractérisé ». Cela permet d'éviter la confusion avec les critères de sévérité de l'épisode (léger, moyen, sévère). Nous parlerons aussi dans cet épisode de "trouble dépressif" ou de "dépression", il conviendra de les considérer comme des synonymes.
2) Rappel de sémiologie psychiatrique :
L'épisode dépressif caractérisé (EDC) est un ensemble comprenant 3 dimensions :
- Humeur dépressive
- Ralentissement psycho-moteur
- Retentissement somatique
En médecine générale, une porte d'entrée fréquente dans le diagnostic peut être la plainte somatique mal systématisée d'un patient. Asthénie, insomnie, trouble sexuel sont des motifs parfois isolés de consultation, ce sont des troubles dits "instinctuels". Devant ces présentations, il convient de rechercher s'ils ne cachent pas un trouble dépressif.
3) Diagnostic + :
En pratique, pour poser le diagnostic +, il faut :
- critères cliniques (trépied dépressif)
- Évolution depuis > 15 jours
- Retentissement socio-professionnel
- Absence de diagnostic différentiel
L'absence de diagnostic différentiel est une notion très importante. Devant un premier EDC, il convient de réaliser un bilan assez large afin d'éliminer une cause somatique.
Concernant le diagnostic différentiel d'un EDC, il convient de se demander :
"Est-ce l'effet d'une substance ?"
"Est-ce une pathologie organique, notamment cérébrale ? ..."
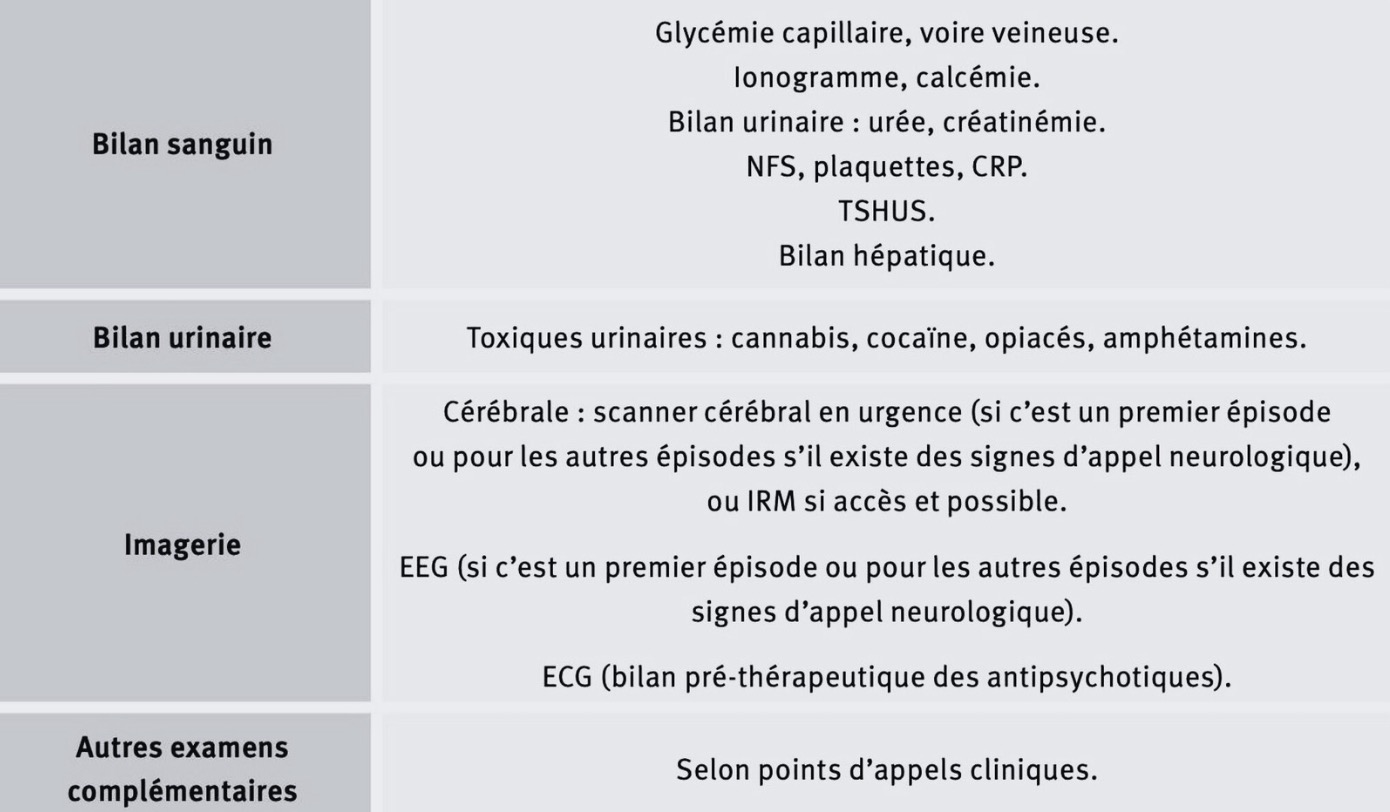
Il faut ensuite faire un bilan clinique systématique comprenant :
4) Évaluer le risque suicidaire SYSTÉMATIQUEMENT :
En médecine de premier recours, l'évaluation du risque suicidaire est primordiale. Pour rappel, 80 % des suicidés avaient un EDC.
Un moyen simple de savoir s'il y a un risque est de poser clairement ces 3 questions à votre patient :
- Pensez-vous au suicide et souffrez-vous au point de vouloir vous tuer ?
- Avez-vous déjà pensé à la manière dont vous pourriez vous suicider ?
- Avez-vous pensé à quand le faire ?
Poser la question ne va pas déclencher un suicide chez le patient ! C'est une idée reçue à combattre.
S'il existe des réponses anormales à ces 3 questions, il convient de pousser l'évaluation du risque suicidaire avec l'outil suivant 👇
Un outil simple d'évaluation du risque suicidaire est le RUD pour Risque, Urgence, Dangerosité.
Définition du Risque : Estimation basée sur l’épidémiologie selon les facteurs de risque et facteurs protecteurs face au risque de survenue d’un décès par suicide. Pour les facteurs de risque de suicide, un moyen mnémotechnique simple est utile : CIA (Chômage, Isolement, Alcoolisme).
Définition de l'Urgence : Évaluation clinique de la probabilité de décéder dans les 48 h par tentative de suicide (TS)
Faible : pense au suicide, pas de scénario précis
Modéré : scénario envisagé mais différable
Élevé : plan précis, passage à l’acte prévu dans un délai proche (quelques jours)
Définition de la Dangerosité : Accessibilité à des moyens létaux (armes à feu, médicaments, étage élevé, endroit isolé)
Pour aller plus loin :
Pr Florian Ferreri, Professeur de Psychiatrie à Paris, nous résume la démarche diagnostique devant une dépression : (vidéo de 15 min optionnelle pour revoir la dépression dans la phase diagnostique)
Revenons à notre cas de SAOS :
L’IAH < 5/h, le SAOS est a priori bien contrôlé sous PPC, il est donc inutile de modifier les réglages de la PPC.
Pour évoquer un SAS d’origine centrale, il faut un IAH ≥ 5/h associé à une majorité d’événements d’origine centrale.
En termes de votre bilan, vous retenez le diagnostic d'EDC. Vous proposez un traitement antidépresseur.
Compte tenu du SAOS, quelle molécule lui proposez-vous en première intention ?
- MIRTAZAPINE
- SERTRALINE
- ESCITALOPRAM
- FLUOXETINE
La bonne réponse est D.
La mirtazapine est une molécule ayant un fort pouvoir sédatif. Vous risquez d'augmenter la fatigue de votre patient.
Parmi l’ensemble des antidépresseurs proposés, la FLUOXETINE est la molécule qui entraîne le moins de somnolence.

Avant de partir, il vous évoque une discussion qu’il a eue avec un ami à lui. En effet, cet ami lui décrit une envie irrépressible de se lever pour marcher la nuit, rien ne le soulage à part la marche.
M. V, inquiet, vous pose plusieurs questions à ce sujet.
Quelle(s) est(sont) la(les) bonne(s) réponse(s) ?
- Son ami a probablement un syndrome des jambes sans repos (SJSR), car c’est un diagnostic clinique
- Vous évoquez plutôt une insomnie chez son ami en 1ère intention
- Vous rassurez Mr V, du fait de son SAOS bien traité, il est moins à risque d’avoir un SJSR
- Vous rassurez Mr V, la mise sous antidépresseurs diminue son risque de SJSR
La bonne réponse est A.
Réponse A : Vrai. Le diagnostic repose uniquement sur l’interrogatoire. Il faut y penser car c’est un symptôme fréquent dans la population générale (environ 15%). En cas de doute, vous pouvez vous aider du questionnaire de sévérité IRLS.
Réponse B : Faux. L’insomnie est certes à évoquer, mais ici, l’interrogatoire est typique d’un syndrome des jambes sans repos.
Réponse C : Faux. Le SJSR est plus fréquent dans certaines pathologies telle que le SAHOS. C'est une co-morbidité fréquente dans le SAOS. Il est plus de deux fois plus fréquent (25% vs 11 %) chez les patients somnolents sous PPC.
Réponse D : Faux. Le risque d’ISRS et de VENLAFLAXINE majore le risque de présenter un SJRS.
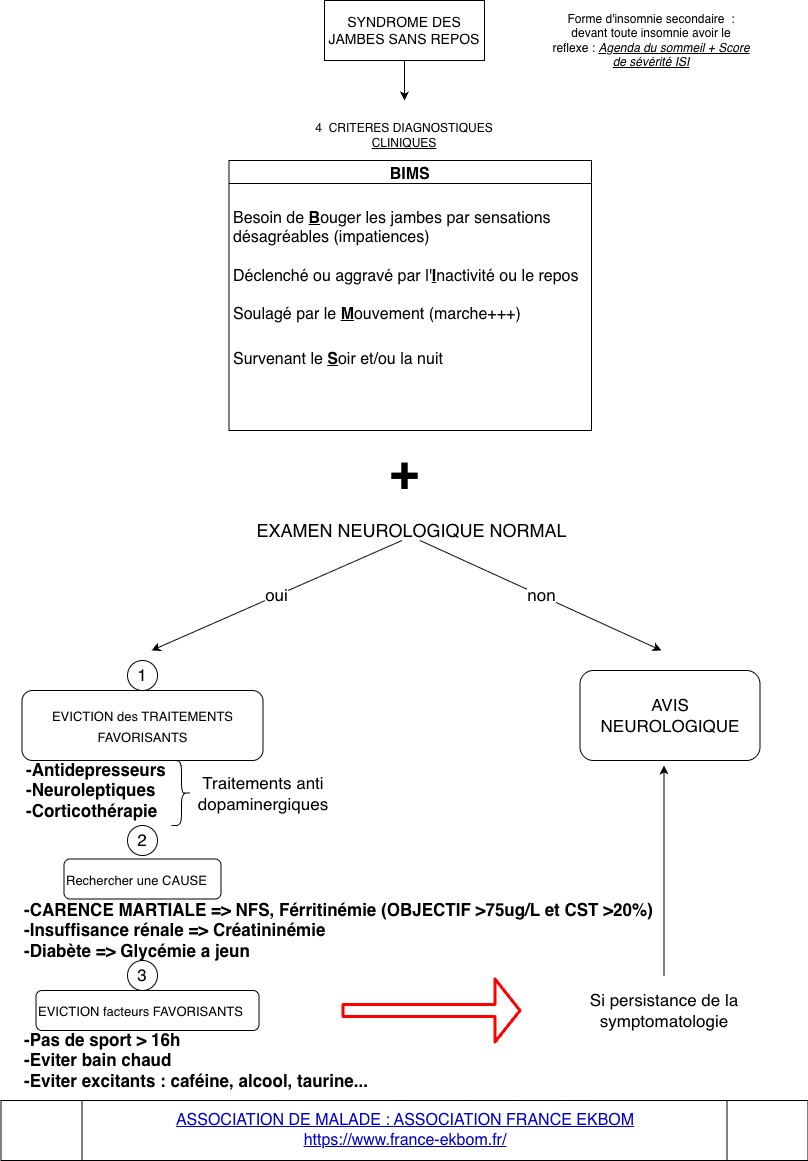
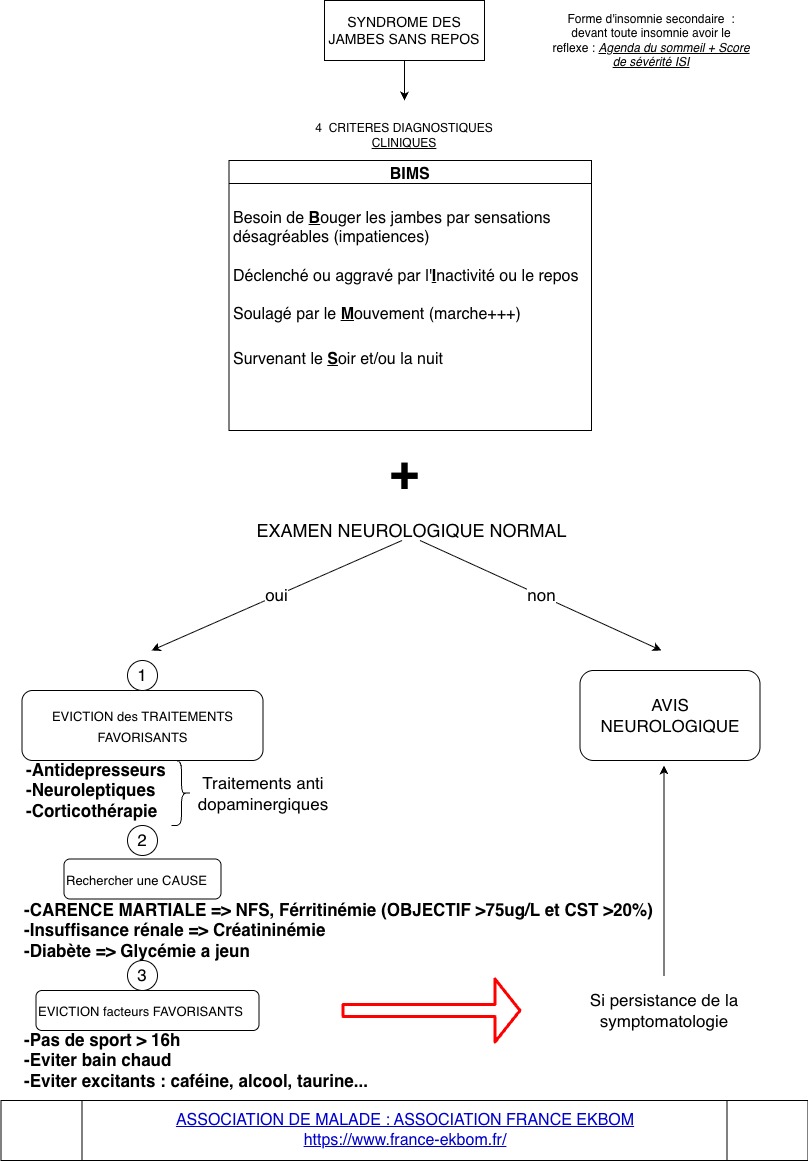
Dr Pauline Fra, pneumologue, nous parle du syndrome des jambes sans repos dans cette coute video :
Le syndrome des Jambes Sans Repos résumé en une slide, c'est ici : 👇

En consultation, besoin de vérifier la CAT : vous avez la fiche de synthèse guideline.care dispo ici :
Et voilà c'est la fin de ce cas clinique !
Félicitations !

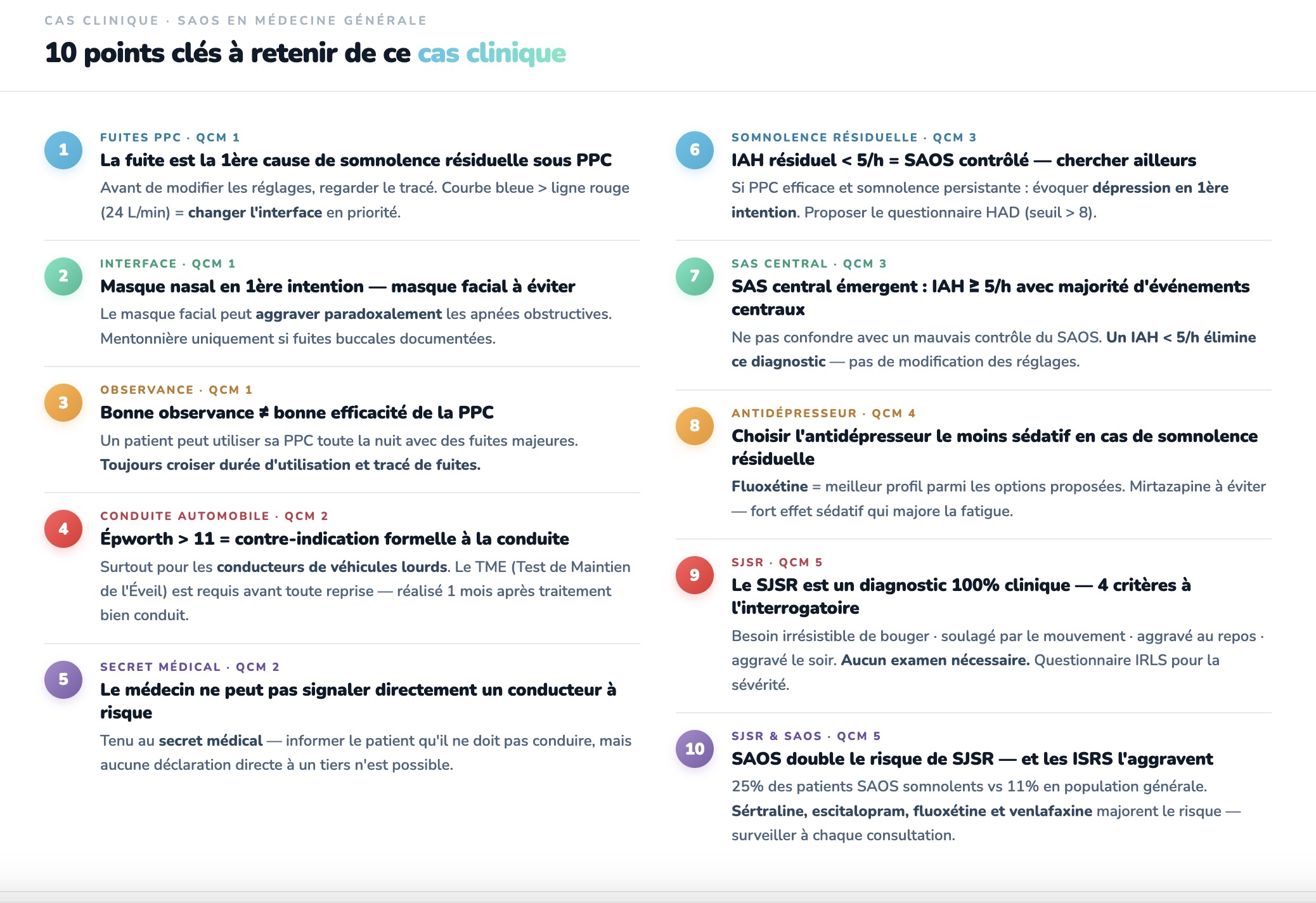
Messages clés à retenir
La fiche de synthèse "Somnolence" pour la consultation :

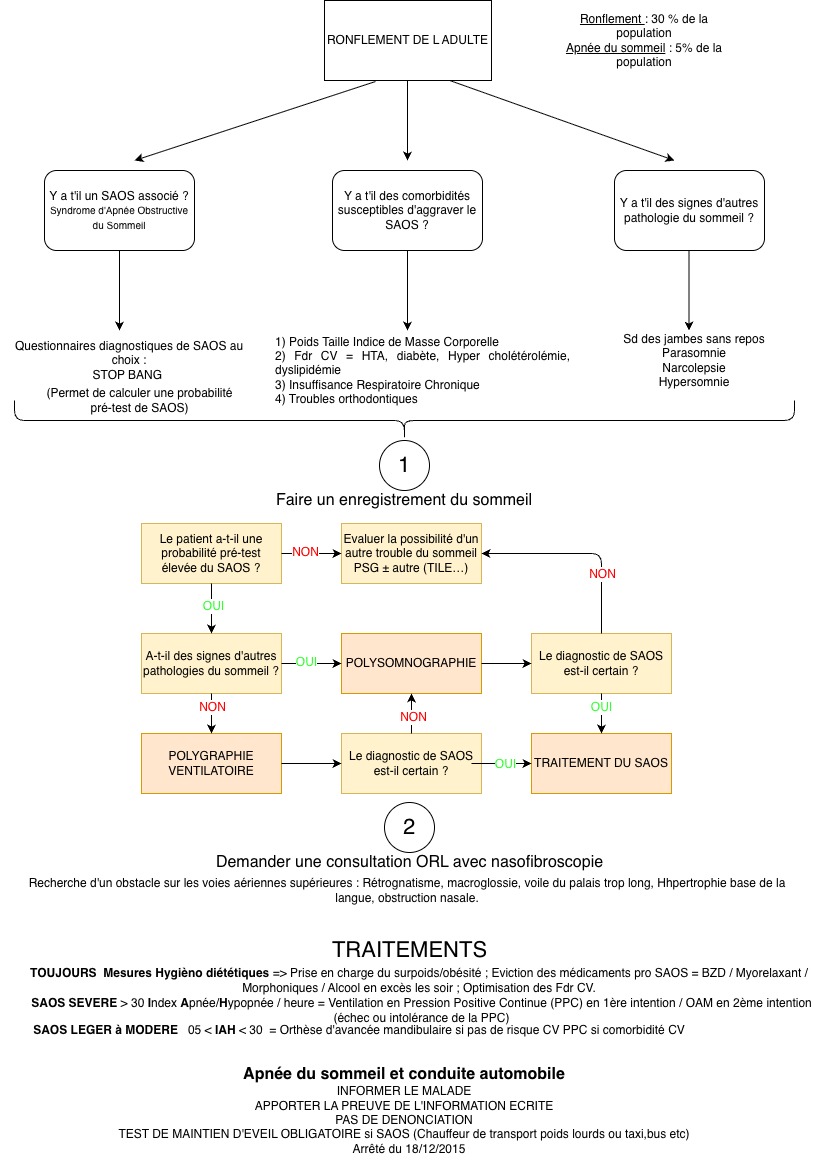
La fiche de synthèse "Ronflement SAOS" pour la consultation :
La fiche de synthèse "Syndrome des Jambes Sans Repos" pour la consultation :