Si vous êtes déjà inscrit, tapez juste votre adresse email puis votre mot de passe
Cas clinique de la semaine 02 - Acouphènes en médecine générale
Introduction
Au cours de ce cas clinique, vous verrez :
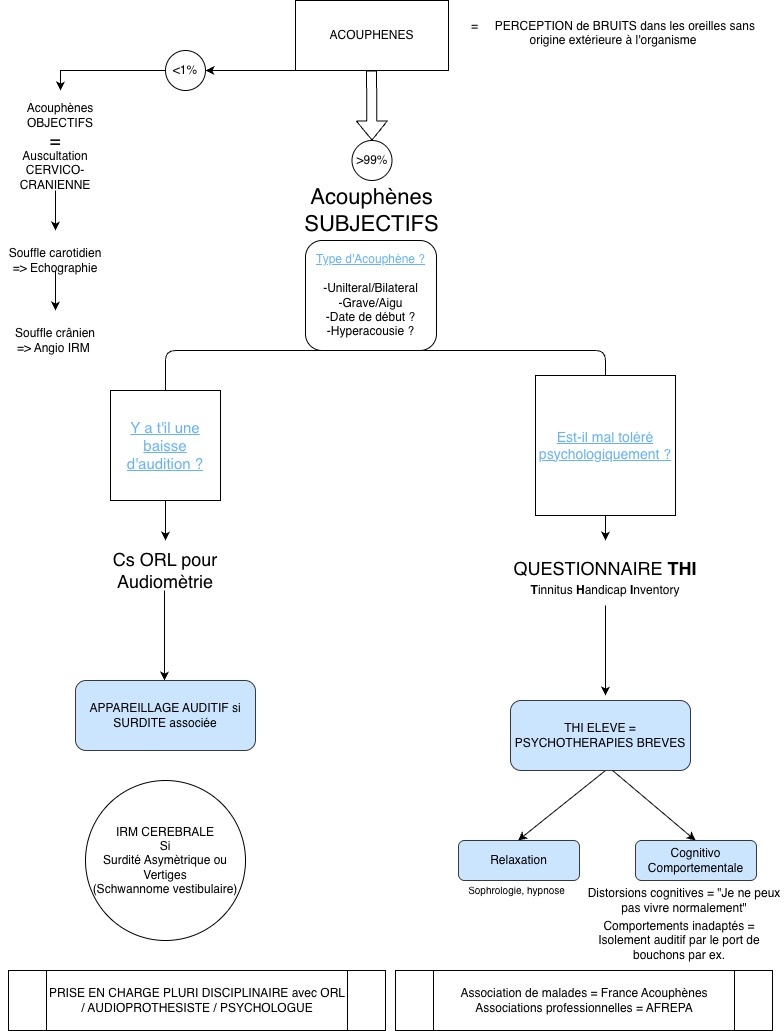
Quel bilan faire face à un acouphène ?
Comment le traiter en MG en 1ère intention ?
Quand demander un avis ORL, quand demander un audiogramme ?
Quelle information donner au patient pour le rassurer ?
A la fin du cas clinique, vous recevrez :
les points clefs à retenir,
la fiche de reco Guideline.care avec les modèles d'ordonnance type,
les références bibiographiques à jour.
👉 Tout pour gérer au quotidien simplement, rapidement et en mode Evidence Based Medicine (EBM) 😉
Cas clinique de la semaine 02 - Acouphènes
Monsieur L., 56 ans, ouvrier du bâtiment depuis plus de 30 ans, consulte pour des acouphènes évoluant depuis environ 6 mois.
Il décrit un sifflement aigu continu, plus gênant le soir au calme. Le bruit perturbe son sommeil, entraîne une fatigue diurne et une inquiétude croissante : « Docteur, j’ai peur que ça ne s’arrête jamais… »
Il ne rapporte pas de douleur auriculaire.
Antécédents :
Hypercholestérolémie traitée par statines
Tabagisme actif 15 PA
👉 Vous êtes son médecin généraliste, au cabinet,
Devant cette plainte d’acouphènes, quelle(s) action(s) relèvent de la conduite à tenir immédiate du MG ?
- Demander un avis ORL
- Réaliser une otoscopie bilatérale
- Prescrire une IRM
- Aucune réponse exacte
Les bonnes réponses sont B et C.
Réponse A : faux, demander un avis ORL d'emblée en 1ère intention n'est pas indiqué face à un acouphène. Cela ne veut pas dire que le patient ne verra pas d'ORL mais à ce stade de la découverte de ce symptôme, en MG, il y a d'autres actions à faire et proposer AVANT ! On va le voir ci-dessous 👇
Réponse B : vrai, l’otoscopie est obligatoire devant tout acouphène ! Voilà la 1ère chose à faire sur le plan de l'examen physique.
Elle est simple, accessible et peut révéler une cause traitable comme un bouchon de cérumen ou une otite séreuse !
Mon astuce d'ORL 💎 : Un acouphène est un symptôme... pas une pathologie et en soit tout ce qui peut gêner un patient dans la perception d'un son peut créer un acouphène ! En MG, quelle partie de la chaîne auditive peut-on visualiser ?
👉 Le CAE et la membrane du tympan => il faut donc rechercher quelque chose qui peut bloquer le passage du son à ce niveau... Un bouchon de cerumen, une perforation du tympan ignorée, une otite séreuse (car elle ne fait pas mal). En effet, ici si le patient avait une otite moyenne aiguë il dirait qu'il a mal !
Réponse C : Faux, la demande d'une IRM là aussi peut avoir sa place dans l'évaluation d'acouphènes mais pas à ce stade, d'emblée en 1ère intention. Il faut encore une fois rechercher des causes traitables facilement ! bouchon ect...
Finalement, que faut-il faire face à un acouphène, symptôme souvent noyés dans d'autres plaintes, en MG ? En 3 points, c'est dans cette petite video avec Dr Boulanger Nicolas, ORL :
Vous réalisez une otoscopie bilatérale :
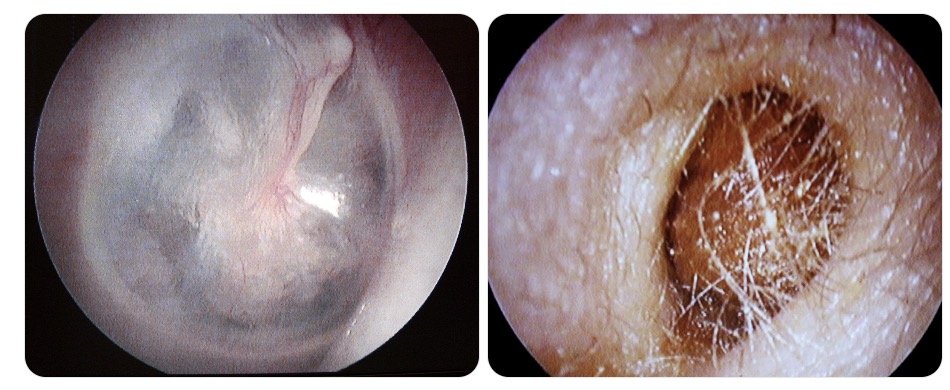
Quelle est votre hypothèse diagnostique ?
- Otite séreuse droite
- Tympan normal à droite
- Otite externe mycotique gauche
- Bouchon de cérumen gauche
Les bonnes réponses sont B et C.
Réponse A : faux, il n'y a pas d'épanchement rétro tympanique visible sur ce tympan et surtout on perçoit toujours le triangle lumineux ce qui signe l'absence d'épanchement !
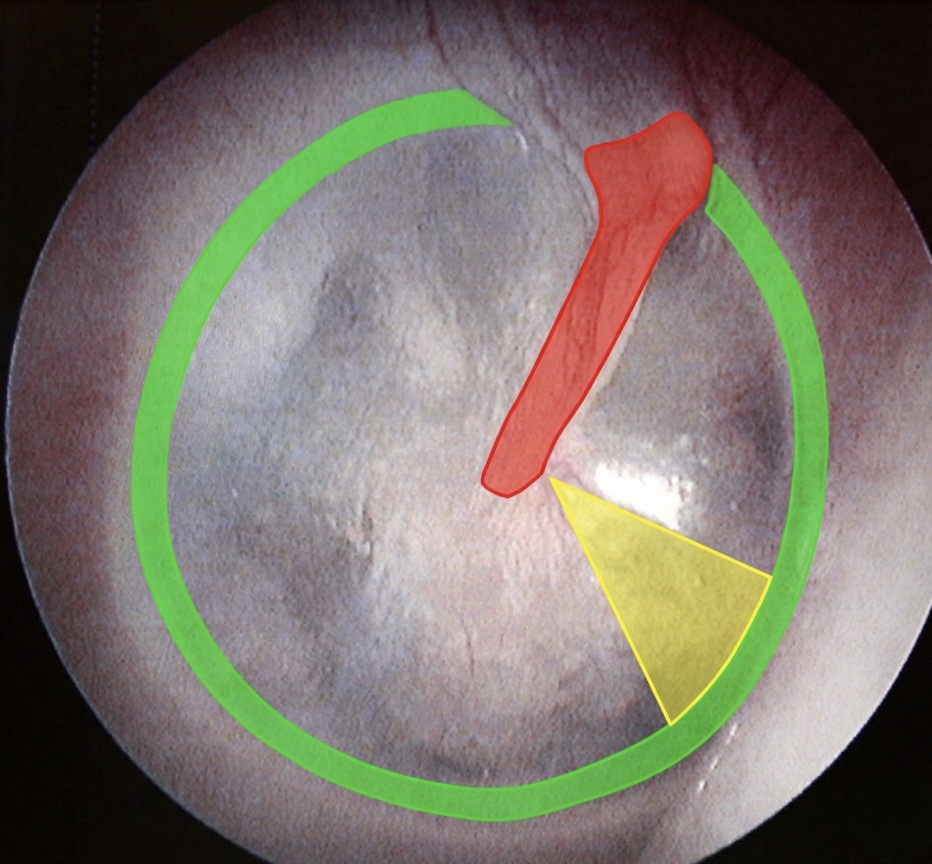
Rouge : manche du marteau / Vert : annulus / Jaune : triangle lumineux
Réponse B : vrai, il s'agit d'un tympan bien transparent (triangle lumineux présent) sans perforation tympanique, sans rétraction du tympan : bref il est normal.
Voici un tympan normal que je vous décrit pas à pas en video avec annotations :
Tympan gauche normal
Réponse C : faux, il n'y a pas de mycose visible dans cette otoscopie. Lorsqu'une mycose est présente on voit des spores qui ressemblent à du "coton" =>
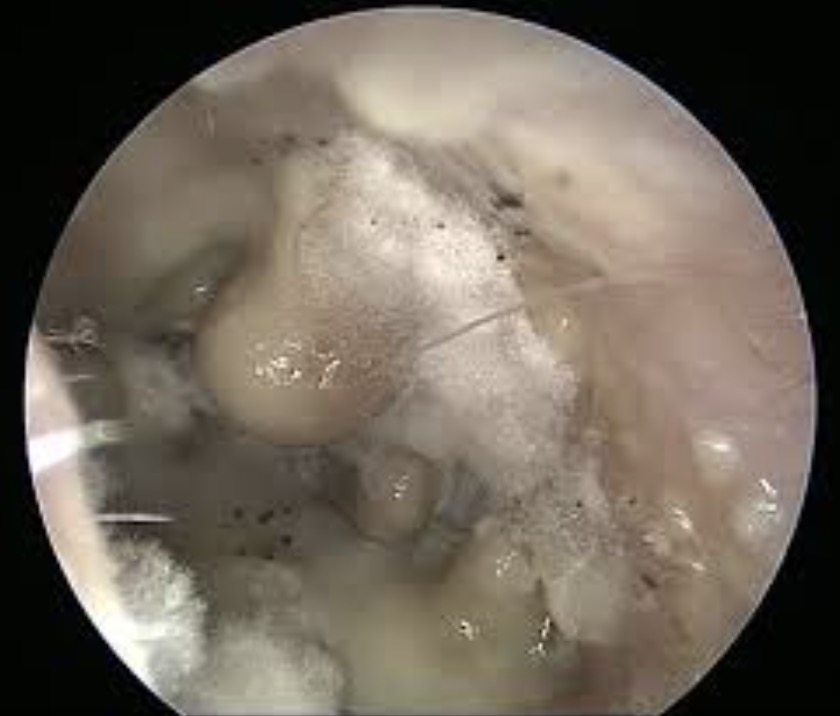
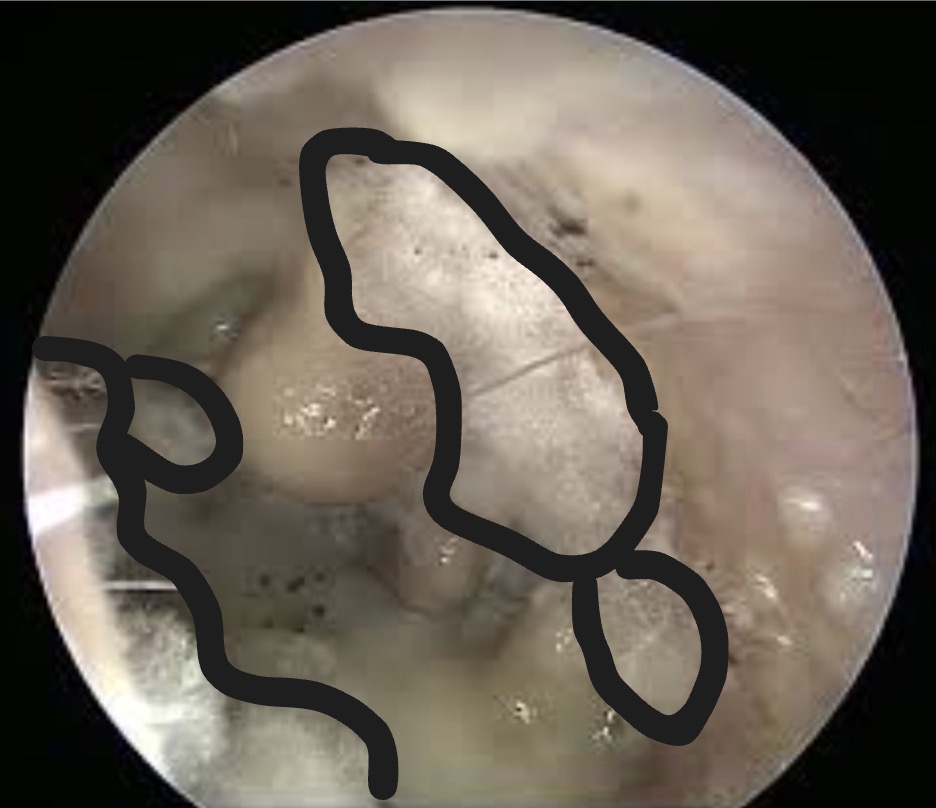
Mycose entourée en noir
Réponse D : vrai, il s'agit d'un bouchon de cérumen. Beaucoup de collègues MG ont abandonnés l'ablation de bouchon de cerumen... pourtant c'est simple. 2 situations se présentent à vous :
1) Vous n'avez jamais vu le tympan du patient avant la cs => vous ne savez pas s'il y a une perforation => vous ne faites rien : Primum non nocere
2) Vous connaissez le patient, il n'y pas d'ATCD de perforation de tympan : vous pouvez enlever le bouchon.
Comment faire ? Il faut être bien équipé ... c'est tout !
La meilleure solution est de faire un lavage d'oreille pour enlever le cérumen. Le meilleur système que je connaisse est le Ear Wash System WelchAllyn 👇
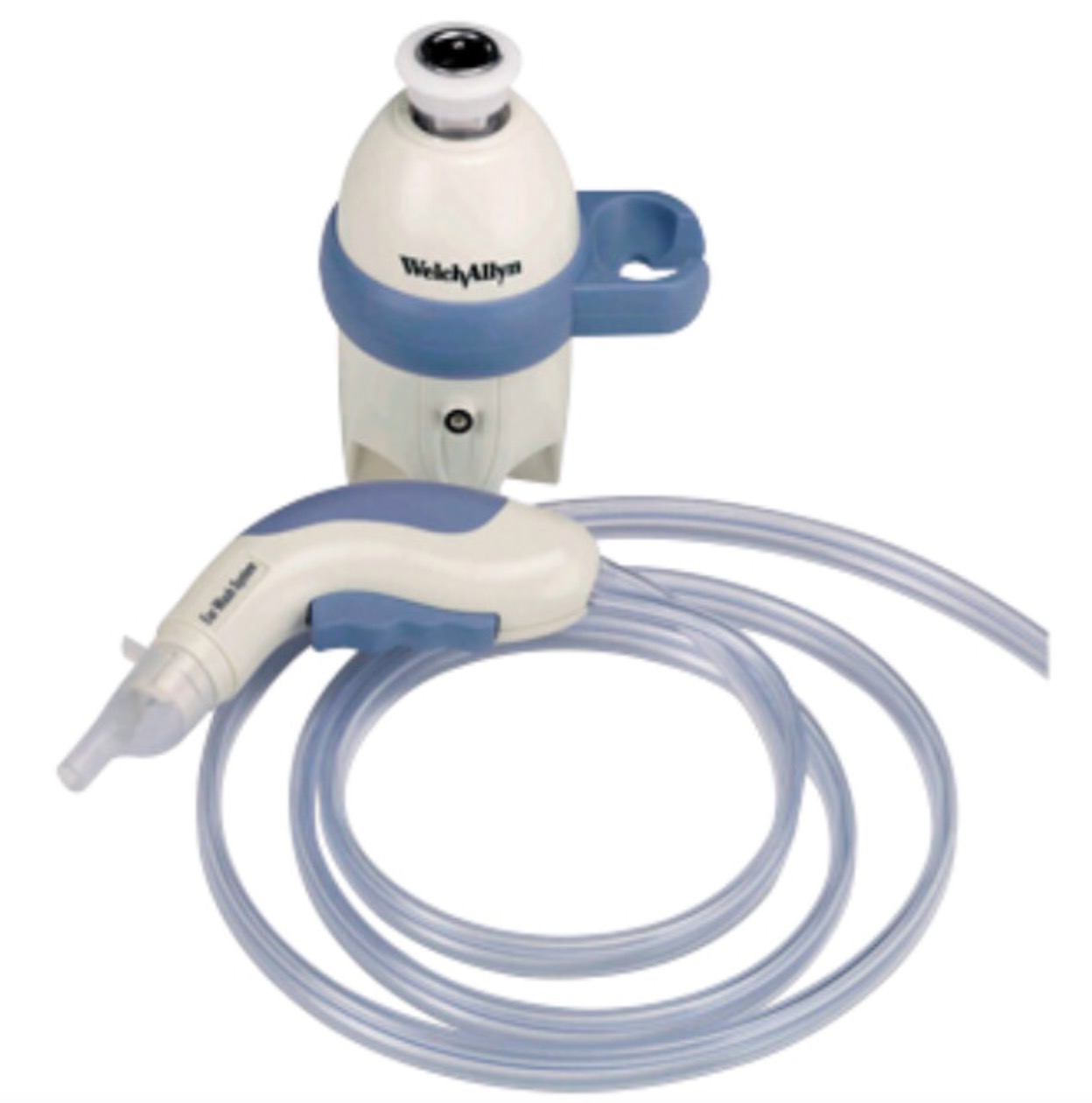
Toujours utiliser de l'eau tiède, l'eau trop chaude ou trop froide entraîne une stimulation calorique de l'oreille interne et peut créer un vertige rotatoire. Ce système se branche au robinet, il vous faudra donc un point d'eau dans votre salle de consultation pour vous en servir.
Je n'ai pas de lien d'intérêt avec cette marque.
Vous enlevez le bouchon et vous constatez que le tympan est normal. Le patient ressent toujours ses acouphènes, l'ablation du bouchon n'a pas changé le symptôme acouphénique.
Après une otoscopie normale et des acouphènes persistants, quelle est la conduite à tenir ?
- Caractériser l’acouphène (unilatéral/bilatéral, aigu/grave)
- Rechercher vertiges et baisse d’audition
- Évaluer le retentissement psychologique
- Prescrire systématiquement un traitement médicamenteux
Les bonnes réponses sont A,B et C.
Réponse A : Vrai, l’unilatéralité est un signal d’alerte. Pourquoi ? Car le cas typique des acouphènes est ceux du sujet âgé qui développe une hypoacousie liée à l'âge : la presbyacousie. Dans cette situation "d'usure" de l'audition, le patient se plaint (ou pas) d'entendre moins bien notamment dans les ambiances bruyantes environnantes. Quelque fois ces patients n'ont vraiment pas l'impression d'entendre moins bien et ce sont les proches qui le remarquent mieux ! Un acouphène unilatéral a plutôt tendance à alerter sur le fait qu'il y a peut être une pathologie spécifique derrière ce symptôme.
Réponse B : Vrai, oriente la prise en charge. L'oreille assure 2 fonctions : l'audition et l'équilibre. L'acouphène est symptôme "productif" de cet appareil, la surdité est un symptôme "négatif". L'autre grande fonction de l'oreille est d'assurer l'équilibre. En fait, face à un acouphène (comme pour tout en médecine) une façon efficace d'orienter l'interrogatoire est le tryptique : "Où, quand et comment".
Où : quel oreille ?
Quand : début brutal ou progressif, depuis quand ?
Comment : acouphène unilatéral ou bilatéral ?
Réponse C : Vrai, la souffrance ressentie guide la stratégie thérapeutique ! Ici le patient d'emblée fait une remarque forte : « Docteur, j’ai peur que ça ne s’arrête jamais… » C'est là le problème principal des acouphènes en MG => repérer les patients qui vont avoir du mal à les supporter et bien les accompagner les rassurer sans banaliser leur plainte ! L'écoute est très importante dans la prise en charge.
Réponse D : Faux, aucun traitement n’est systématique dans les acouphènes. Et c'est là qu'on rejoint la réponse C. Ce n'est pas parce qu'il n'y a pas de traitement médicamenteux qu'il n'y a rien à faire en matière d'acouphènes dans la prise en soins des patients !
Quel outil validé pouvez-vous utiliser en consultation de MG pour évaluer l’impact des acouphènes ?
- EVA de la douleur
- Questionnaire THI
- Audiogramme
- Scanner cérébral
La bonne réponse est B.
Le questionnaire validé, standardisé est le Tinnitus Handicap Inventory. THI : c'est l'équivalent de l'EVA pour la douleur.
Quand vous sentez que la plainte acouphènique du patient à un impact sur sa capacité à le supporter, faites un THI. Cela permet de mesurer la gêne liée à l'acouphène et cela constitue aussi une phase d'écoute active. C'est un score sur 100 et cela est très utile pour les patients de pouvoir chiffrer "ses acouphènes".
Vous pouvez télécharger ce score sur notre plateforme www.guideline.care rubrique "scores".
Monsieur L. vous demande :
« Docteur… concrètement, qu’est-ce que je peux faire ? »
Quelle(s) réponse(s) correspond(ent) à une bonne conduite à tenir ?
- Lui dire qu’il n’y a rien à faire et qu’il doit apprendre à vivre avec
- Lui expliquer qu’il n’existe pas de traitement médicamenteux, mais qu’une prise en charge efficace est possible
- L’orienter vers des associations reconnues pour l’informer et l’accompagner
- Aucune réponse exacte
Les bonnes réponses sont B et C.
Réponse A : Faux, phrase anxiogène et iatrogène, favorisant hypervigilance et chronicisation. Le patient subit un son non informatif qu'il a du mal à gérer.... lui dire qu'il n'y a rien faire ne fera que renforcer sa gêne, son anxiété et donc son acouphène...
Réponse B : Vrai, formulation juste : elle ouvre la voie à la réassurance, à la TCC et à l’habituation.
Réponse C : Vrai, l’orientation vers des structures reconnues fait partie intégrante de la prise en charge :
AFREPA : France Acouphènes. Elle évite l’isolement et l’errance paramédicale.
Je vous explique comment communiquer sur la prise en soins face à un acouphène 👉
Et voilà en guise de fin de cas clinique, la fiche concernant les acouphènes pour ne rien oublier en consultation :
Fin du cas clinique.
Messages clés à retenir
Les 10 points clefs à retenir face à un acouphène :
1) Les acouphènes sont une plainte fréquente en MG
2) L’otoscopie est systématique
3) Le cérumen est une cause simple et traitable à vérifier
4) Les acouphènes objectifs sont rares mais graves
5) L’IRM n’est jamais systématique
6) Le THI mesure la souffrance
7) Dire « il n’y a rien à faire » est iatrogène
8) L’objectif est l’habituation, pas le silence absolu
9) Le MG coordonne le parcours et protège de l’errance
10) Il n'y a pas de traitement médicamenteux efficace pour contrer le mécanisme physiopathologique à l'origine de l'acouphène... ce qui ne veut pas dire qu'il n'y a rien à faire !
La fiche de recommandation synthétisée de guideline.care :