Si vous êtes déjà inscrit, tapez juste votre adresse email puis votre mot de passe
Cas clinique de la semaine 38 - Trouble neuro-développemental en médecine générale
Introduction
Au terme de ce cas clinique, vous aurez revu :
Quels sont les facteurs de risque modérés qui doivent vous faire penser à un TND (trouble du neuro développement) ?
Comment effectuer une recherche d’arguments en faveur d’un TND compatible avec une consultation de médecine générale ?
Où vous positionner dans le parcours de soins des enfants porteurs d’un TND ?
Quelle démarche adopter pour orienter un enfant de moins de 7 ans avec suspicion de TND ?
À la fin du cas clinique corrigé, vous recevrez :
Les 10 points clefs à avoir en tête dans le cadre d’un enfant de moins de 7 ans à risque de TND
Une fiche de synthèse sur le repérage des TND
Les liens vers la grille de repérage d’un développement inhabituel chez les enfants de 0 à 7 ans
Les liens vers les recommandations de l’HAS pour les TND
Cas clinique de la semaine 38 - Trouble neuro-développemental
Mme B vous amène son fils Théo, 4 ans 1/2, en consultation. Elle est inquiète. Son fils est en bonne santé mais l’enseignante de Moyenne Section lui a conseillée de consulter car les productions graphomotrices de Théo sont très pauvres. Elle a également remarqué qu’il semble en décalage dans les activités motrices de groupe à l’école.
Elle vous présente le carnet de santé de Théo.
Quelles informations du carnet de santé pourraient vous aider à explorer la problématique de Théo ?
- Terme de naissance
- Poids de naissance
- Suivi vaccinal
- Antécédents périnataux
Les bonnes réponses sont A, B et D
Réponse A : Vrai, la prématurité modérée (32 SA + 0 à 33 SA + 6 j) ou tardive (34 SA + 0 j à 36 SA + 6 j) sont des facteurs de risque modérés de TND (en dessous de 32 SA, il s’agit de grande prématurité et on passe dans la catégorie des facteurs de risque élevés de TND).
Réponse B : Vrai, un petit poids de naissance par rapport à l’âge gestationnel avec un décalage < 3e percentile ou < -2 DS sur les courbes de référence.
Réponse D : Vrai, les antécédents périnataux sont à prendre en compte car certains sont considérés comme des facteurs de risque modérés.
À ce stade, il faut rechercher les facteurs de risque modérés de TND décrits par l’HAS dans les recommandations de bonne pratique de mars 2020 :

À noter qu’il existe des facteurs de risque dit élevés (grande prématurité, AVC périnatal, anomalie de croissance cérébrale…). En règle générale, ces enfants sont, a priori, déjà dans un circuit particulier de suivi.
Quel est l'enjeux numéro 1 dans les TND en MG ?
Quelles questions pertinentes pouvez-vous poser à la maman en ce qui concerne le développement et l’autonomie de Théo au quotidien ?
- Est-ce que sa vue a été contrôlée ?
- Est-ce que le langage oral se développe bien ?
- Est-il dans la communication ?
- Aucune de ces questions
Les bonnes réponses sont A,B et C.
Réponse A : Vrai, c’est un classique mais le dépistage de la vue et de l’audition sont 2 élements clés à interroger dans le cadre d’un décalage dans le développement psychomoteur du jeune enfant. Il est impératif de s’assurer que des tests ont été effectués.
Réponse B : Vrai, s’intéresser au langage oral est une bonne façon de savoir si le développement global (autre que moteur), est dans les attendus de son âge.
Réponse C : Vrai, là encore, la communication est un point clé du développement de l’enfant. Ce champ de l’interrogatoire permet d’obtenir des informations qui pourraient orienter vers certains TND en particulier.
Théo est né à 34 SA + 4 jours avec un poids de naissance à 2780 g. Les suites néonatales ont été simples. Il a marché à 20 mois. Il n’a pas présenté de pathologies importantes hormis quelques otites.
Théo est décrit comme lent et maladroit. Il court “bizarrement” et il tombe régulièrement. Sa maman trouve qu’il est plus fatigable que son frère et sa soeur ainés (tous les 2 en bonne santé et sans retard de développement).
Théo se rend compte de ses difficultés et cela l’attriste. Sa mère dit qu’il est de bonne volonté mais qu’il s’énerve quand il n’arrive pas à faire des activités manuelles.
En revanche, Théo s’exprime très bien à l’oral, il est dans l’interaction. Il montre un vocabulaire riche pour son âge et semble parfaitement comprendre ce qu’on lui dit.
Que cherchez-vous à l’examen clinique ?
- Testing rapide de force
- Poids, taille et périmètre crânien
- Recherche d’une anomalie du tonus (hypertonie ou hypotonie)
- Aucune réponse exacte
Les bonnes réponses sont A, B et C.
Réponses A et C : Vrai, de principe, devant le tableau décrit, l’examen doit chercher des signes en faveur d’une pathologie neuromusculaire (fatigabilité) ou d’une paralysie cérébrale (ATCD de prématurité modérée). Néanmoins certains TND, notamment le TDC (trouble développemental de la coordination) peut montrer des signes neurologiques mineurs. Au moindre doute sur une anomalie de l’examen clinique neurologique, il est souhaitable d’orienter vers un neuropédiatre (ou, à défaut, un pédiatre).
Réponse B : Vrai, la courbe staturo-pondérale et du périmètre crânien fait partie de l’examen de base de consultation du jeune enfant.
Votre examen clinique ne retrouve pas d’anomalie évidente. Les différentes courbes sont dans les couloirs attendus pour son âge.
Que pouvez-vous faire pour vous aider dans votre démarche afin d’aiguiller au mieux cette maman et son enfant dans cette situation ?
- Vous relativisez la situation et temporisez
- Vous prenez directement un avis spécialisé
- Vous utilisez la grille de repérage des signes de TND
- Aucune de ces réponses
La bonne réponse est C.
Réponse A : Faux, la plainte est réelle et les difficultés décrites par l’enseignante sont concordantes avec les propos de la mère. Elles impactent le quotidien et la scolarité. De plus, l’inquiétude parentale est à considérer comme un signe d’appel, d’autant plus qu’il ne s’agit pas du 1er enfant de la maman et qu’elle n’a eu aucune inquiétude pour les 2 aînés.
Réponse B : Faux, avant de prendre un avis spécialisé, il faut explorer si des signes tangibles existent en faveur d’un décalage dans les acquisitions motrices.
Réponse C : Vrai, il s’agit de la grille de repérage d’un développement inhabituel chez les enfants de moins de 7 ans. Ce document est téléchargeable gratuitement et détaille les critères d’orientation vers la plateformes de coordination et d’orientation (PCO) en fonction des signes d’appel et d’alerte de TND selon l’âge.
Cette grille a été conçue à l’intention des médecins de 1re ligne pour les aider à repérer et à orienter les enfants présentant des facteurs de risque modérés :

Votre interrogatoire, couplé à votre examen, confirme que plusieurs critères (3 en tout) ont été cochés “non” dans les domaines de motricité (fine et globale) de la grille de repérage d’un enfant de 4 ans.
Que proposez-vous à Théo et sa maman ?
- Vous remplissez le formulaire et le remettez à la maman avec les coordonnées de la PCO (Plateforme de Coordination et d’Orientation) pour qu’elle prenne contact
- Vous la rassurez et lui dites que chaque enfant se développe à son rythme
- Vous prescrivez un bilan psychomoteur
- Vous l’orientez vers la MDPH
La bonne réponse est A et C
Réponse A : Vrai, lorsque vous repérez un tableau évocateur de TND chez un enfant de moins de 7 ans, vous remplissez un formulaire d’adressage pour orienter la famille vers la PCO du département.
Ce dispositif est spécifiquement dédié à la structuration du parcours de soins des enfants présentant une suspicion de TND. La PCO facilite et coordonne la réalisation de bilans et/ou d’interventions précoces. Elle sera également en mesure d’adresser la famille à la structure pluriprofessionnelle de deuxième ligne ou à un médecin spécifiquement formé aux TND chargé de coordonner le parcours de soins.
Les bilans réalisés auprès de professions non conventionnées peuvent désormais bénéficier d’un forfait bilan intervention précoce.
Réponse B : Faux. Les signes détectés doivent être considérés comme des signes d’appel vers un TND et demandent la réalisation d’un bilan et d’une intervention précoce.
Réponse C : Vrai, un bilan psychomoteur, dans le cas de Théo, peut être d’emblée prescrit par le médecin traitant en parallèle de la démarche de contact de la PCO par la famille, pour ne pas perdre de temps.
Réponse D : Faux, ce n’est pas le sujet, il n’y a pas de reconnaissance de handicap à ce stade. La mise en place d’interventions précoces et le suivi de l’enfant permettront de poser ou non un diagnostic.
Voici une liste indicative des professionnels à solliciter en fonction du domaine de décalage des acquisitions (HAS) :
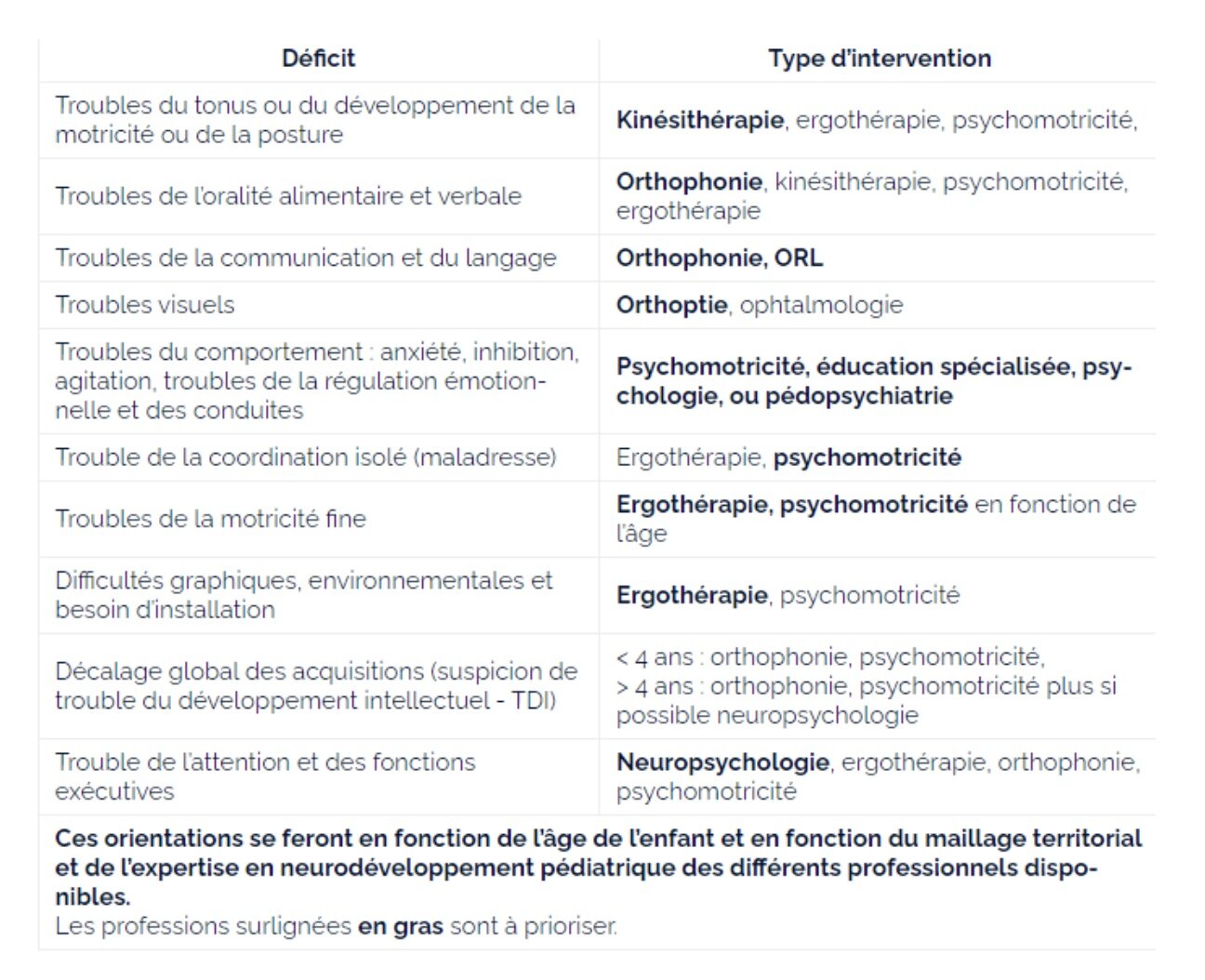
Voici une synthèse de ce qu'il faut retenir :
Félicitations, c'est la fin de ce cas clinique !

Messages clés à retenir
Les 10 points clefs à retenir :
1) Il existe plusieurs niveaux dans le parcours des TND : 1re, 2e et 3e ligne.
2) Le médecin généraliste fait partie du niveau 1 du parcours de soins des enfants porteurs d’un TND. C’est acteur essentiel de 1e ligne.
3) Son rôle principal est de repérer les signes évocateurs et d’orienter l’enfant et sa famille vers les professionnels et les structures adéquats.
4) Une grille, téléchargeable gratuitement, sert de guide pour détecter les signes d’un developpement inhabituel chez les enfants de moins de 7 ans.
5) Une cotation existe pour ce type de consultation de repérage par le médecin traitant. Cette consultation, nécessairement longue et majorée, fait partie de la tarification des consultations complexes proposée par l’Assurance Maladie.
6) La PCO (Plateforme de Coordination et d’Orientation) est un dispositif dédié à l’orientation et à la coordination du parcours de soins des enfants présentant des signes évocateurs de TND.
7) Le TDC (Trouble Développemental de la Coordination) correspond à un décalage significatif et durable des acquisition en motricité globale et/ou fine.
8) Ce trouble impacte les activités de la vie quotidienne de l’enfant et sa scolarité.
9) Il faut déjà s’assurer que les troubles moteurs ne sont pas attribuables à une paralysie cérébrale (vérifier le tonus et recherche d’une spasticité).
10) Il faut également s’assurer que les troubles moteurs ne sont pas attribuables une pathologie neuromusculaire (absence de ROT, hypotonie, faiblesse musculaire).
Les références et supports pour + d'infos :
👉 Grille de repérage des signes d’alerte de TND
👉 Recommandations HAS TND
https://www.has-sante.fr/jcms/p_3161334/fr/troubles-du-neurodeveloppement-reperage-et-orientation-des-enfants-a-risque
👉 Repérage et orientation des enfants à risque - Fiche outil pour les médecins de 1ère ligne :
https://www.has-sante.fr/upload/docs/application/pdf/2020-03/fs_tnd_fiche_v2.pdf
👉 Coordonnées des PCO par région et département
https://handicap.gouv.fr/sites/handicap/files/2023-08/Coordon%C3%A9es%20PCO%20mises%20%C3%A0%20jour%20280823.pdf
La fiche de reco guideline au format A 4 :

Pour accéder aux liens et documents de cette fiche, il faut ouvrir aller lire notre fiche sur notre site web (section " fiches recos") , le document ci-dessus n'est qu'une capture d'écran.


