Si vous êtes déjà inscrit, tapez juste votre adresse email puis votre mot de passe
Cas clinique de la semaine 36 - SOPK en médecine générale
Introduction
Au terme de ce cas clinique, vous aurez appris :
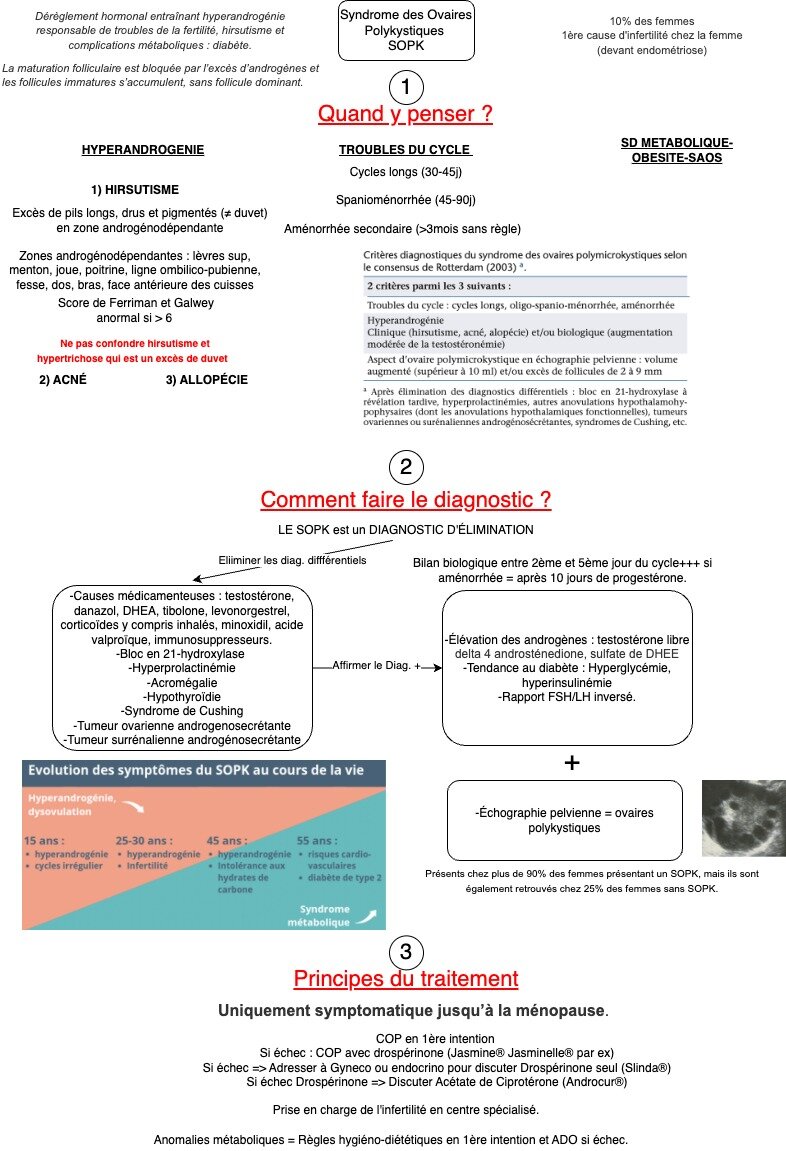
Comment repérer un SOPK ? Quand y penser ?
Comment faire le diagnostic en MG ? Quand adresser au spécialiste ?
Comment traiter en 1ère intention, comment surveiller les risques à long terme liés à cette pathologie ?
A la fin du cas clinique corrigé, vous recevrez :
une fiche de synthèse avec un algorithme décisionnel simple à appliquer devant une suspicion de SOPK,
des modèles d'ordonnance type,
les 10 points clefs à retenir concernant le SOPK,
les liens vers les recommandations actualisées en 2023.
👉 tout pour gérer au quotidien les otites de l'enfant simplement, rapidement et en mode Evidence Based Medicine (EBM) 😉
Cas clinique de la semaine 36 - SOPK
Une femme de 29 ans se présente à votre consultation car elle très gênée par une pilosité mammaire inhabituelle depuis quelques mois.
La patiente ne prend pas de contraception oestro-progestative et vous signale qu'elle "n'a plus trop ses règles" en ce moment.
Vous réalisez un examen clinique et retrouvez une TA normale, un surpoids avec un IMC à 29. L'abdomen est souple.
La patient vous signale qu'elle se sent "super fatiguée en ce moment".
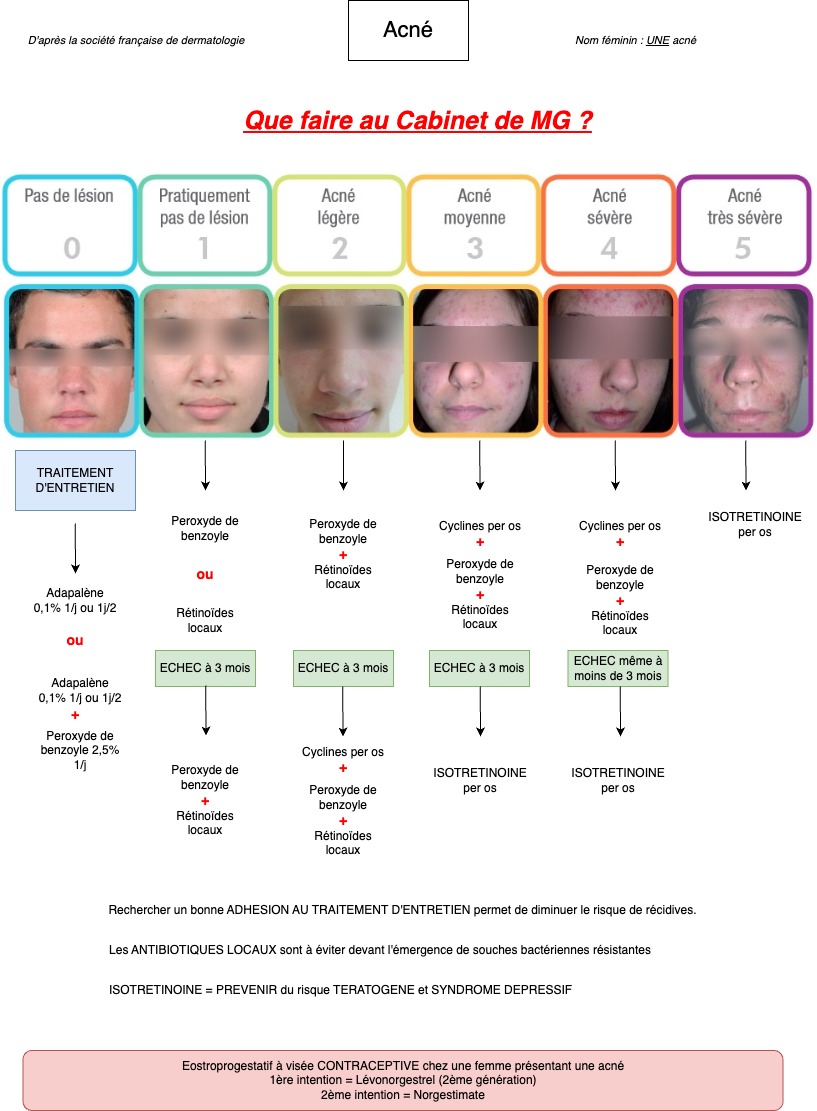
Vous retrouvez une légère acné au visage.
QUEL BILAN VOUS SEMBLE INDIQUÉ A CE STADE ?
- ß HCG
- Echographie pelvienne
- Testostéronémie totale
- Rapport FSH/LH
Les bonnes réponses sont A et C.
Réponse A : Vrai. Bon là, c'est simple. Femme en âge de procréer, pas de règle = ßHCG systématiquement.
Réponse B : Faux. L'échographie pelvienne n'est pas indiquée à ce stade. La patiente présente un hirsutisme. Qui dit hirsutisme dit suspicion d'hyperandrogénie. Le bilan à ce stade est donc biologique.
Réponse C : Vrai. Oui Devant une hyperandrogénie suspectée, le seul examen à demander à la testostéronémie totale.
Réponse D : Faux. Il y a des tas de dosages biologiques possibles. Le tout n'est pas de les demander mais de garder à l'esprit ce que l'on cherche. Alors oui, le rapport de FSH/LH peut être utile dans certaines situations mais à ce stade que ferait on d'un dosage FSH/LH ? Pas grand chose. Il faut rester simple, ici la patiente présente un hirsutisme, le réflexe est de rechercher une hyperandrogénie via la testostérone totale.
Comment repérer le SOPK en pratique clinique de médecine générale ? 👉
Vous rédigez donc votre ordonnance comprenant ßHCG et Testostéronémie totale. Le lendemain, la patiente vous rappelle.
"Dites Dr, ils ont pas voulu faire la prise de sang de la testostérone car ils disent qu'elle doit être faite pendant les règles..."
"Oui exactement et du coup quel est le problème ? " répondez-vous
"Bah Dr, j'ai plus mes règles justement !"
QUE FAITES-VOUS ?
- Je demande à la patiente d'attendre la survenue des règles.
- Je dis à la patiente de déjà attendre le résultat de ßHCG puis de venir chercher une ordonnance pour provoquer les règles.
- Je prescrirai Duphaston 10mg/j pendant 10 jours
- Aucune réponse exacte
Les bonnes réponses sont B et C.
Réponse A : Faux. Si la patiente a une aménorrhée liée à l'hyperandrogénie, les règles ne surviendront pas spontanément.
Réponse B : Vrai. Il est logique d'attendre si la patiente est en enceinte déjà puis de voir après.
Réponse C : Vrai. Cela n'est souvent pas bien expliqué dans le bilan de l'hyperandrogénie mais le dosage de testostéronémie totale doit être fait impérativement entre le 3ème et le 5ème jour du cycle donc durant le 3ème à 5ème jour des règles. Si la patiente est en aménorrhée secondaire, il convient de provoquer les règles avec du Duphaston 10 mg/j pendant 10 jours et voilà !
Quel bilan demander face à une hyperandrogénie finalement ? 👉
Les résultats montrent une absence d'élévation des ßHCG et une hypertestostéronémie totale à 0.5ng/L.
Vous avez donc une patiente présentant une hyperandrogénie clinico-biologique. Vous suspectez un Syndrome des Ovaires Polykystiques (SOPK).
QUE FAITES-VOUS ?
- J'adresse la patiente en gynécologie médicale
- Je demande une IRM pelvienne
- Je demande une échographie pelvienne par voie trans vaginale
- Aucune réponse exacte
La bonne réponse est C.
Réponse A : Faux. A ce stade, vous pouvez encore compléter le bilan avant l'adressage au spécialiste.
Réponse B : Faux. L'imagerie de référence n'est pas l'IRM dans la suspicion de SOPK mais l'échographie.
Réponse C : Vrai. L'échographie pelvienne par voie transvaginale est le GOLD STANDARD. Cependant en cas de virginité, on pourra demander une échographie trans abdominale. A savoir que plus la patiente présente une obésité abdominale, moins l'échographie sera performante !
A propos de l'imagerie dans le SOPK :
Tips : Hyperandrogénie => retenez HAS
- H : Hirsutisme
- A : Alopécie
- S : acnée Sévère
Tips 2 : Face à une hyperandrogénie, dosez la testostéronémie totale uniquement et faites bien attention de préciser que le test doit être fait vers le 3ème jour des règles (Début de cycle).
Si la testostéronémie est normale, alors là vous pouvez faire le bilan de 2ème intention suivant :
- Testostérone / Testostérone libre
- Prolactine
- LH/FSH/Oestradiol (Taux de LH classiquement élevé dans le SOPK)
- ∂4 androstenedione => indicateur de la sécrétion ovarienne => évoque le SOPK
- Sulfate de DHEA => indicateur de la sécrétion surrénalienne
Ce bilan de 2ème intention permettra d'y voir plus claire face aux 5 grandes catégories de causes possibles d'hyperandrogénie 👉 le SOPK est une des causes possible mais pas la seule.
- Les tumeurs surrénaliennes ou hypophysaire (la plus fréquente : Maladie de Cushing +++)
- Les hyperandrogénies fonctionnelles par blocage enzymatique
- Les tumeurs ovariennes
- L'obésité 👉🏻 cause la plus fréquente d'hyperandrogénie
- Le SOPK
Petite anecdote pour aller plus loin : je vois une patiente qui se plaint d'un excès de pilosité sur la lèvre et au menton . Elle est en surpoids, a des cycles irréguliers . Je me dis c'est un SOPK . La teststérone totale est normale, je prescris donc le bilan bio de 2ème intention et là l'augmentation +++ du Sulfate de DHEA m'interpelle . Question de flair, je préconise un test au Synacthène (que seul l'endocrino peut réaliser) et celui-ci montre que son hirsutisme léger est dû à un bloc enzymatique. Donc, pas d'hésitation, si anomalie au bilan des hormones masculines , adressez en endocrino 👉🏻 6 % des femmes consultant pour un hirsutisme ont cette pathologie génétique (maladie autosomique récessive qui concerne 1/ 2000 naissances"
La patiente revient de l'échographie avec une confirmation de suspicion de SOPK écrite par le radiologue. Il retrouve en effet des ovaires polykystiques bilatéralement.
QUE FAITES VOUS ?
- Je conseille un régime hypocalorique
- Je conseille une activité physique adaptée si la patiente ne fait pas de sport
- Je prescris une glycémie a jeun et une exploration des anomalies lipidiques
- J'introduis Drospérinone comme contraceptif
Les bonnes réponses sont A et B.
Réponse A : Vrai. Le 1er traitement de l'hyperandrogénie est de lutter contre le surpoids.
Réponse B : Vrai. La perte de poids est essentiel dans la prise en charge de ce syndrome. Il s'agit de la 1ère étape du traitement à considérer avant tout traitement pharmacologique.
Le traitement de l'hyperandrogénie (hirsutime, acné) comprend 2 volets :
- la prise en charge du surpoids
- la prise en charge en tant que telle de l'hyperandrogénie
Pour les femmes atteintes de SOPK, l'excès d'adiposité abdominale et l'augmentation du BMI accentue l'hyperandrogénémie. La prise en charge première de l'hyperandrogénie est, chez la femme en surpoids, une prise charge nutritionnelle visant à réduire le surpoids sans perdre de masse musculaire.
💎💎💎 Retenons qu'une perte de poids de 5% rétablit la fonction ovarienne dans plus de 50% des cas 💎💎💎
👉 Il faut d'ailleurs informer la patiente de cette statistique car cela renforce la motivation des patientes.
Réponse C : Vrai. C'est très important de demander un bilan glycémique dans le SOPK. Et d'une manière plus globale de prendre en compte les risques cardiovasculaires ! Le SOPK induit souvent une insulinorésistance. C'est le problème numéro 1 des SOPK sur le plan cardio-vasculaire !
C'est cette résistance à l'insuline qui a des effets délétères sur le système cardiovasculaire à long terme , sur le maintien d'un poids stable et qui peut entraîner un diabète.
Voilà pourquoi, lorsque l'on soupçonne un SOPK, un bilan glycémique ET une exploration des anomalies lipidiques est indiquée.
Réponse D : Faux. On a vu que la 1ère étape du traitement de l'hyperandrogénie reposait sur la perte de poids. La deuxième étape consiste en une mise au repos de l'ovaire par contraception. La contraception recommandée doit suivre des paliers :
PALIER 1 : Contraception oestro-progestative (COP)
PALIER 2 : COP avec anti androgénique type Drospirénone, par ex. Jasmine®
PALIER 3 : Anti androgénique seul Drospirénone, par ex. Slinda® => cs spécialisée endocrino-gynéco
PALIER 4 : Acétate de Ciprotérone Androcur® => cs spécialisée endocrino-gynéco
L'Androcur® expose à un risque de méningiome multiplié par 7. Il n'est plus indiqué de prescrire des anti androgéniques en cas d'hirsutisme isolé. Ce traitement doit être proposé en dernière intention dans le cadre d'un authentique SOPK.
On revoit les bases du traitement du SOPK dans cette video 👉
Quid du désir de grossesse ?
On a vu que qui dit traitement de l'hyperandrogénie dit 1) Perte de poids 2) Contraception pour mise au repos de l'ovaire. Mais si la femme désire une grossesse, bien entendu cela va contre indiquer la contraception. Hors dans le SOPK, il va y avoir un risque d'infertilité lié à la maladie justement. Dans ce cas, en médecine générale, ce n'est pas très compliqué : il faut adresser la patiente à un centre d'assistance médicale à la procréation.
La patiente vous revoit quelques semaines plus tard accompagnée de son mari car elle ronfle beaucoup et celui-ci a mis en évidence des pauses la nuit chez sa compagne. De plus la patiente vous signale qu'elle a besoin de se lever la nuit pour soulager ses jambes...
PARMI LES PROPOSITIONS SUIVANTES LA(LES)QUELLE(S) EST(SONT) JUSTE(S) ?
- Pour dépister un Syndrome d'Apnée Obstructif du Sommeil (SAOS), l'échelle d'Epworth est adaptée
- Le SAOS est plus fréquent chez les patientes souffrant du SOPK que dans la population générale
- Je demande une polygraphie respiratoire nocturne pour diagnostiquer un SAOS
- Devant une suspicion de syndrome dans jambes sans repos, le 1er examen biologique à demander est une glycémie a jeun
La bonne réponse est B.
Réponse A : Faux. Pour dépister un SAOS, l'échelle adaptée est le STOP BANG. Cette échelle comporte 8 items et est très rapide à faire passer en consultation. L'échelle d'Epworth, elle, mesure la somnolence diurne excessive. Un score élevé avec Epworth peut orienter indirectement vers un SAOS mais stricto sensu :
- STOP BANG : Dépistage du SAOS
- Epworth : dépistage de la somnolence diurne excessive
👉 Ces 2 scores sont disponibles sur notre site dans la rubrique "scores" de notre page d'accueil. L'avantage est que tous les scores ont une calculatrice intégré qui vous permet simplement en cochant les réponses d'avoir les résultats automatiquement. 👉 https://www.guideline.care/score/
Réponse B : Vrai. Oui le SAOS est fréquent dans le SOPK. Il faut savoir y penser en cas d'asthénie. D'ailleurs, dès la 1ère consultation de la patiente, on aurait pu y penser car elle décrivait alors une fatigue.
Réponse C : Faux. Si l'on suspecte un SAOS, il convient de s'assurer de l'absence de prise de traitement hypnotique/anxiolytique et de l'absence de syndrome des jambes sans repos. Si oui, il faut demander une polysomnographie car elle ajoutera un EEG et un EMG à l'étude du sommeil classiquement réalisée par polygraphie respiratoire nocturne ! La polysomnographie s'est longtemps pratiquée uniquement en centre hospitalier, elle se réalise de + en + en ambulatoire.
Réponse D : Faux, devant une suspicion de syndrome des jambes sans repos, la 1ère chose à faire est de demander une férritinémie. Si elle basse, le traitement est de la corriger, si le problème persiste malgré la normalisation du fer, il conviendra d'adresser à un médecin somnologue, un neurologue par exemple spécialisé dans les troubles du sommeil.
Et voilà, c'est la fin de ce cas clinique ! Félicitations :

Messages clés à retenir
Les 10 points clefs à retenir dans le SOPK :
1) Pour diagnostiquer le SOPK, les patientes doivent présenter deux des trois éléments suivants : oligoménorrhée, hyperandrogénie et/ou ovaires polykystiques visibles à l'imagerie.
2) Le SOPK peut se manifester par de nombreuses affections dermatologiques, notamment l'hirsutisme, l'alopécie et l'acné liés à l'hyperandrogénie.
3) La clef du diagnostic est la testostéronémie totale reflétant l'hyperandrogénie à demander au 3ème jour des règles ou après 10 jours de Duphaston si aménorrhée.
4) L'imagerie de référence pour rechercher des micro-kystes ovariens est l'échographie par voie transvaginale. On demandera une écho abdo chez la patiente vierge.
5) L'ovaire polykystique échographique n'est pas synonyme de SOPK ! Il faut d'autres signes pour affirmer le diagnostic : hyperandrogénie et/ou troubles du cycle-infertilité.
6) Le traitement repose sur une perte de poids par régime hypocalorique et activité physique. Retenons qu'une perte de poids de 5% rétablit la fonction ovarienne dans plus de 50% des cas.
7) Dans un 2ème temps, une contraception oestro-progestative classique est à mettre en place pour mise au repos de l'ovaire ce qui permettre de lutter contre l'hyperandrogénie. Si une contraception classique n'a pas d'effet clinique, on y associera des progestatifs avec drospérinone type Jasmine Jasminelle. En cas d'échec après ce 2ème type de contraceptif : adresser au gyneco ou endocrino pour discuter progestatifs seuls type Slinda.
8) Si la patiente souhaite avoir un enfant, sa prise en charge relève d'un centre d'assistance médicale à la procréation.
9) SOPK = partie visible de la maladie : hirsutisme / acné / Alopécie ET partie invisible : Risques cardiovasculaires par hyperinsulinisme. Il faut donc toujours faire un bilan glycémique et une recherche des anomalies lipidiques et prendre en charge les patientes sur le plan des Fdr cardiovasculaires ! Pensons donc au diabète de type II et aux HTA et dyslipidémies.
10) 1ère cause d'infertilité chez la femme et touche 10% des femmes !
Les fiches de synthèses Guideline au format A4 :