Si vous êtes déjà inscrit, tapez juste votre adresse email puis votre mot de passe
Cas clinique de la semaine 09 - Elévation de la créatininémie en médecine générale
Introduction
Dans ce cas clinique vous verrez :
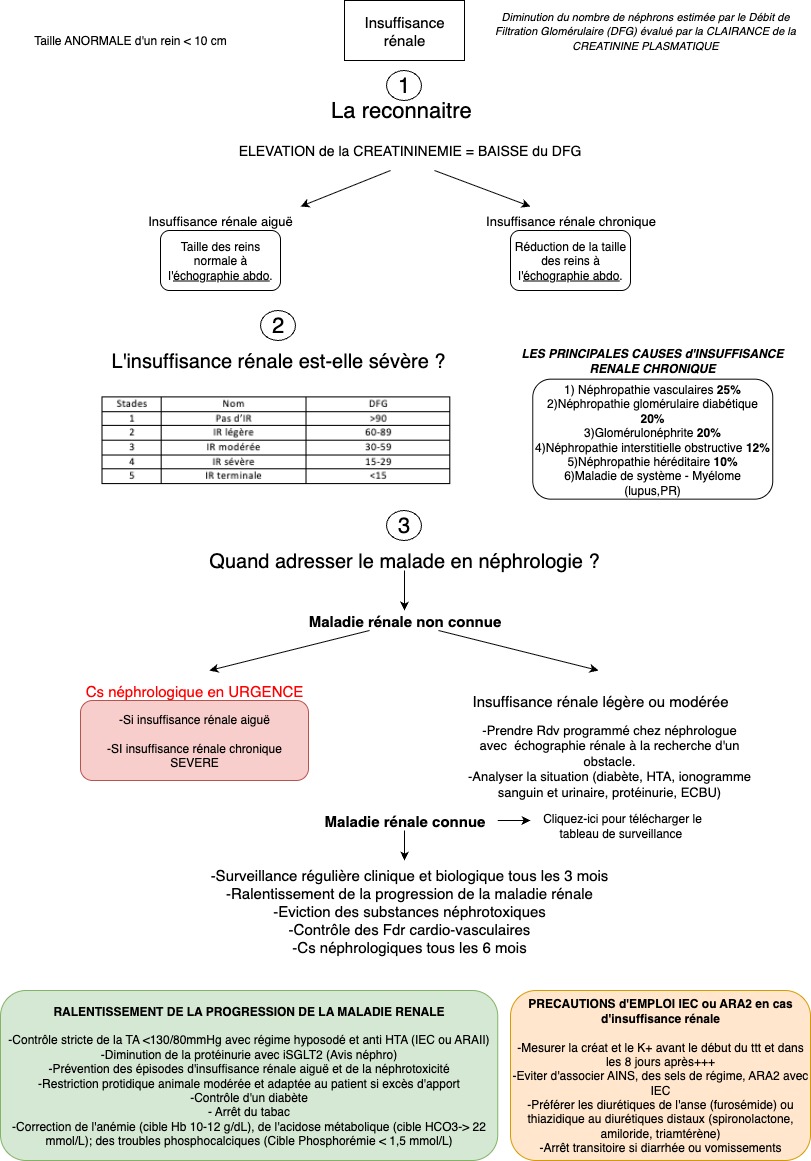
Que faire face à une Insuffisance rénale aiguë en MG ?
Comment surveiller une maladie rénale chronique en MG ?
Place des iSGLT2, des IEC et des ARA II dans la maladie rénale chronique.
Quand adresser au néphrologue face à une perturbation du Débit de Filtration Glomérulaire (DFG) ?
A la fin du cas clinique, vous recevrez :
une fiche de synthèse des recommandations à appliquer au format A4, des modèles d'ordonnance type,
les points clefs à retenir,
👉 tout pour gérer au quotidien simplement, rapidement et en mode Evidence Based Medicine (EBM) 😉
Cas clinique de la semaine 09 - Elévation de la créatininémie
Monsieur Dupont, 58 ans, consulte pour un renouvellement d’ordonnance.
ATCD : HTA, dyslipidémie, ex-fumeur.
Traitement actuel : périndopril (IEC), amlodipine, atorvastatine.
Bilan récent : créatinine 135 µmol/L, DFG estimé (CKD-EPI) = 50 ml/min/1,73 m².
Dernier contrôle (1 an avant) : créatinine 85 µmol/L (DFG ≈ 90 ml/min).
Pas de protéinurie demandée. TA 132/78 mmHg, examen clinique normal. Le patient est asymptomatique et surpris par ce résultat.
IMC : 29 kg/m².
Face à une élévation isolée de la créatinine, quelle(s) affirmation(s) est/sont juste(s)
- Une élévation de la créatinine doit être confirmée par un second dosage à distance pour parler de maladie rénale chronique.
- Le diagnostic de MRC est retenu si l’altération de la fonction rénale dure ≥ 3 mois.
- Chez ce patient on ne peut pas parler d'insuffissance rénale aiguë (IRA) car il n'a pas de symptôme.
- L’âge avancé explique toujours une baisse de clairance, sans notion de maladie.
Les bonnes réponses sont A et B.
Réponse A : Vrai – Selon la HAS (2021), une anomalie isolée doit être confirmée avant de conclure à une pathologie chronique => toujours confirmer par un second dosage.
Réponse B : Vrai – La définition de la Maladie Rénale Chronique est une atteinte rénale persistante ≥ 3 mois (DFG réduit et/ou anomalies urinaires => protéinurie).
Réponse C : Faux – Chez ce patient, il y a une cassure du DFG, il avait un DFG à 90 il y a un an, quelque chose est en train de se passer dans ses reins. Il faut considérer cette présentation comme une IRA
Réponse D : Faux – L’âge peut réduire le DFG, mais n’exclut jamais une pathologie.
Mon tip de néphrologue 💎 :
Le DFG commence à baisser d'un point par an à 40 ans.
Retenez DFG >80 à 40 ans et DFG > 40 à ...80 ans.
Il s'agit d'une notion importante que celle de la baisse PHYSIOLOGIQUE du DFG avec l'âge, souvent les collègues s'inquiètent pour une baisse qui en fait est physiologique...
Je vous indique les 3 situations qui doivent être considérées comme des drapeaux rouges face à une élévation de la créatininémie isolée ou "Quand s'inquiéter face à une élévation de la créatininémie en MG ?"
Vous décidez de compléter le bilan. Le patient n’a pas eu d’exploration rénale depuis 2 ans.
Quels examens sont pertinents ?
- Protéinurie des 24h systématique
- Échographie rénale
- Ionogramme sanguin, calcémie, phosphorémie
- Albuminurie/Créatininurie (RAC)
Les bonnes réponses sont B,C et D.
Réponse A : Faux – C'est un point clef ! La protéinurie des 24h est un examen très contraignant et inutile pour faire le bilan d'une baisse de DFG. Ne retenez qu'une seule indication à étudier les urines des 24h : bilan urinaire de colique néphrétique pour explorer une lithiase => Quelle est la composition de l'urine qui permet d'en déduire les modifications
Réponse B : Vrai – L’écho rénale est indispensable pour rechercher cause obstructive à cette baisse du DFG, c'est la fameuse IRA fonctionnelle. C'est super important dans votre aiguillage du patient ! En effet :
IRA sur obstacle vue à l'écho => Direction UROLOGIE
IRA sans obstacle vue à l'écho => Direction NEPHROLOGIE
L'idée c'est de ne pas adresser un globe chez le néphrologue... 😫

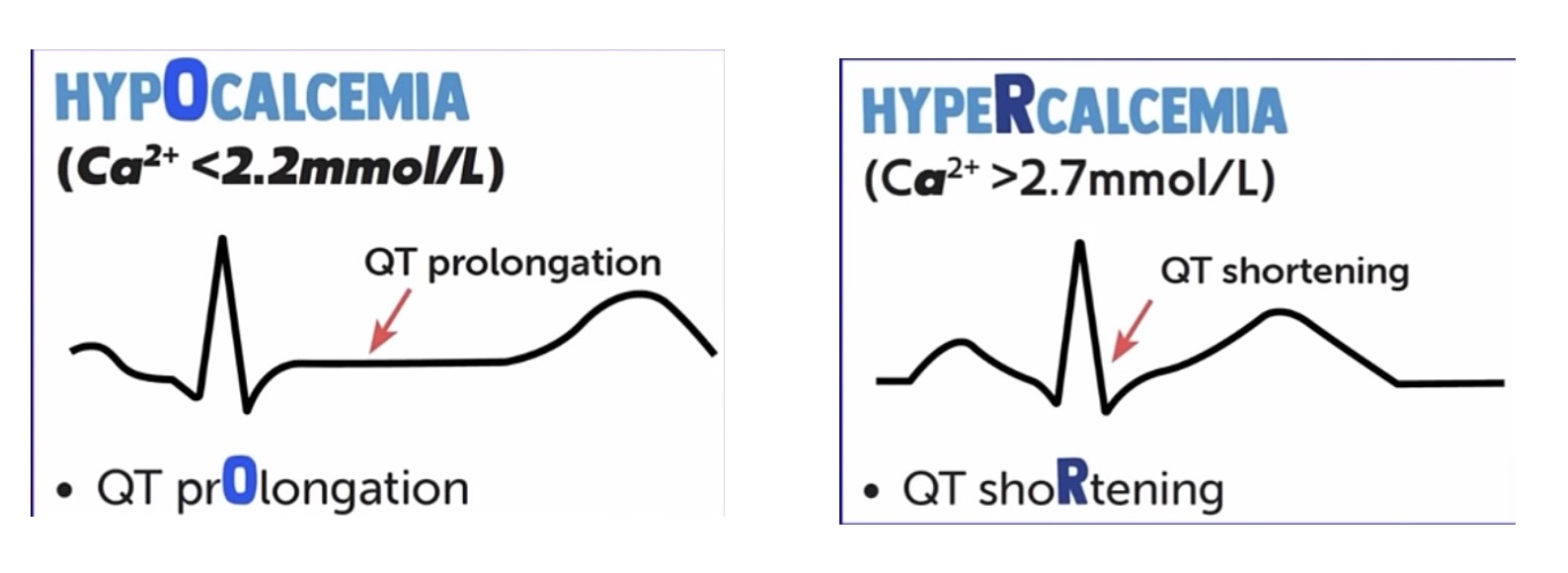
Réponse C : Vrai – Le bilan phosphocalcique et l'ionogramme sont là pour éliminer des COMPLICATIONS sanguines de l'IRA. On sait tous que le rein fait de l'épuration sanguine => s'il ne marche plus : des toxiques vont circuler dans le sang !
Les 2 grands toxiques à redouter sont le potassium et le phosphore/calcium. C'est l'hyperkaliémie et l'hypocalcémie.
Voici une petite animation sur les modifs ECG engendrées par l'hyperkaliémie pour réviser la cardio ECG :
Pour le calcium, cela donne :
Réponse D : Vrai –Le RAC (ou la protéinurie sur créatininurie) est incontournable : marqueur pronostic !
Mon tip de néphrologue 💎 :
Le DFG vous donne la météo du jour, le RAC (ou protéinurie/créatininurie) vous donnera la météo rénale attendue dans plusieurs années ... Le DFG vous donne la sévérité à un instant, le RAC est élément supplémentaire qui vous donnera le Pronostic à venir !
Retrouvons Dr Benjamin Savenkoff qui nous résume les points clefs concernant le bilan à réaliser face à une baisse brutale du DFG en MG :
M. Dupont a passé son échographie et son bilan biologique.
=> Pas de dilatation des voies urinaires, pas de complications hydro-electrolytique.
Face à cette baisse brutale du DFG, quelles sont les mesures appropriées ?
- Prendre un avis urgent par télé expertise au près d'un néphrologue
- Stopper l’IEC (périndopril)
- Éviter les AINS et surveiller les médicaments néphrotoxiques
- introduire un inhibiteur de SGLT2 si indiqué (DFG ≥ 20–25 ml/min, diabète ou IC)
Les bonnes réponses sont A,B et C.
Réponse A : Vrai, nous sommes ici face à un tableau d'insuffisance rénale aiguë, on a éliminer une IRA fonctionnelle sur obstacle. Il s'agit d'un des 3 drapeaux rouges pour lesquels demander un avis néphrologique comme vu au QCM 1.

Réponse B : Vrai, alors il s'agit d'un point important à comprendre ! On dit que dans la maladie rénale chronique, il faut placer des IEC ou ARA II car ils protègent le rein mais en cas d'insuffisance rénale aiguë : il faut de toute urgence stopper ces molécules protectrices rénales mais pourquoi donc cette opposition ?
Les IEC-ARA II agissent sur le système rénine-angiotensine-aldostérone en réduisant la pression à l’intérieur des glomérules rénaux. Cette baisse de pression intra-glomérulaire diminue la surcharge mécanique ce qui ralentit la progression des lésions rénales chroniques.
Ok, prenons l'exemple du moteur d'une voiture. Et bien les IEC ARA II vont brider le moteur, la voiture n'ira pas trop vite mais elle durera longtemps !
Imaginez maintenant que votre voiture ainsi bridée attaque une côte, elle aura besoin de toute sa puissance sinon elle n'arrivera jamais en haut ! Et bien la côte, c'est l'IRA ! En cas de côte, on enlève tout ce qui peut brider le moteur ! IEC ARA II et iSGLT2.
👉 A long terme, on préserve le moteur rénal en bridant sa pression glomérulaire par IEC ARA II ou iSGLT2 mais à court terme en cas d'IRA il faut lever ces brides !
Réponse C : Vrai. Cela va de soit mais le plus dur est d'y penser !
Réponse D : Faux, ce n'est pas le moment d'introduire un iSGLT2 comme on vient de l'expliquer. Il y a donc 2 logiques celle du court terme et celle du long terme.
Retenez donc bien :
A long terme, brider la perfusion glomérulaire est protecteur comme pour un moteur de voiture qui durera longtemps.
A court terme, brider le rein est délétère car le moteur rénal a besoin d'utiliser toute la puissance disponible !
Le patient finalement stabilise son DFG et passe le cap de l'IRA après avis néphrologique.
Il est tout de même rentré dans une maladie rénale chronique avec HTA toujours bien équilibrée.
Vous prévoyez donc le suivi à moyen long terme de cette Maladie Rénale Chronique chez ce patient.
Il est selon la classification KDIGO G3a A0.
Quelle stratégie adopter pour cette MRC stade 3a (DFG ≈ 50) ?

- Bilan biologique (créat, DFG, RAC) tous les 6 à 12 mois.
- Bilan phosphocalcique uniquement en cas de symptômes
- Surveillance tensionnelle régulière.
- Consultation annuelle obligatoire chez le néphrologue.
Les bonnes réponses sont A et C.
Réponse A : Vrai.
Réponse B : Faux,Le bilan phosphocalcique doit être systématique dès le stade 3
Réponse C : Vrai.
Réponse D : Faux, Dr Savenkoff vous explique pourquoi dans cette video 👇
Quelques années plus tard, ce patient a présenté une protéinurie, vous l'avez adressé chez le néphrologue.
Le DFG est à 40.
Il conseille de continuer IEC, statines et introduit empagliflozine 10mg/j.
Le patient vient vous voir car il a fait une mesure de son DFG sur les conseils d'un voisin infirmier, son DFG est à 35, il est inquiet et souhaite arrêter ce traitement "qui lui abîme les reins" !
Que faites-vous ?
- Il y a une nouvelle IRA, je prescris le bilan de l'IRA en urgence (echo, bio...)
- Je demande avis par Télé Expertise auprès du néphrologue
- Je ne fais rien de spécial
- Je stoppe l'iSGLT2
La bonne réponse est C.
Après initiation d'un iSGLT2 → Il y a toujours une baisse initiale du DFG de 2–5 ml/min attendue et réversible, ne pas arrêter le traitement pour cela.
Le principal à ce stade est plutôt de surveiller les effets indésirables éventuels : infections urinaires/mycoses fréquentes au début (prévenir le patient).
🔎 Comment savoir si un iSGLT2 sera bénéfique dans la MRC ?
1. Les indicateurs biologiques et cliniques de bénéfice attendu
Présence d’albuminurie (RAC ≥ 30 mg/g)
→ Plus l’albuminurie est élevée, plus le bénéfice est fort (même sans diabète).
DFG ≥ 20–25 ml/min/1,73 m²
→ Au-dessus de ce seuil, les études (DAPA-CKD, EMPA-KIDNEY) montrent un ralentissement net de la progression.
Comorbidités associées : diabète de type 2, HTA, insuffisance cardiaque → bénéfice renforcé.
2. Ce qu’on observe après l’initiation
Baisse initiale attendue du DFG de 2–5 ml/min → réversible et protectrice à long terme (mécanisme hémodynamique : réduction de l’hyperfiltration glomérulaire).
Stabilisation secondaire du DFG : au lieu de chuter de 3–4 ml/min/an (évolution naturelle), la perte est réduite à ~1 ml/min/an sous iSGLT2.
Réduction de l’albuminurie de 30–40 % en moyenne → signe que le traitement agit.
3. Bénéfices démontrés dans les essais
DAPA-CKD (2020, dapagliflozine, NEJM) : réduction de 39 % du risque d’aggravation rénale ou de décès CV, même chez les non-diabétiques.
EMPA-KIDNEY (2022, empagliflozine, NEJM) : réduction de 28 % du risque de progression de la MRC ou de décès CV, bénéfice large (diabétiques + non diabétiques).
4. Sur quoi se baser en pratique ?
➡️ Avant traitement :
Vérifier RAC (si élevé → bénéfice majeur attendu).
Noter DFG de départ.
➡️ Après 3–6 mois :
Contrôler DFG et RAC.
Si RAC baisse et DFG se stabilise → traitement efficace.
Si aggravation rapide malgré iSGLT2 → revoir la stratégie, adresser au néphrologue.
Mon astuce de néphrologue 💎 :
Le meilleur marqueur de bénéfice d’un iSGLT2, c’est la chute de l’albuminurie et la stabilisation du DFG dans le temps.
Un patient dont le RAC diminue de moitié a déjà “gagné plusieurs années” avant la dialyse.
Dr Benjamin Savenkoff refait le point sur les indications des iSGLT2 dans la maladie rénale chronique :
Et voilà c'est la fin de ce nouveau cas clinique, à la semaine prochaine ! Félicitations 😃

Messages clés à retenir
Fiche de synthèse :