Si vous êtes déjà inscrit, tapez juste votre adresse email puis votre mot de passe
Cas clinique de la semaine 07 - Vertiges en médecine générale
Introduction
Au terme de ce cas clinique, vous aurez revu :
Comment éliminer une urgence neurologique face à un vertige ?
Comment s'orienter à l'interrogatoire pour trouver la cause d'un vertige ORL ?
Quel traitement en MG est disponible pour les vertiges ORL ?
Quand adresser le patient à un ORL ?
Vous aurez à la fin du cas :
des fiches de synthèse avec algorithme décisionnel simple à appliquer,
une fiche de synthèse des recommandations à appliquer au format A4, des modèles d'ordonnance type,
les 10 points clefs à retenir,
👉 tout pour gérer au quotidien simplement, rapidement et en mode Evidence Based Medicine (EBM) 😉
Cas clinique de la semaine 07 - Vertiges
Une patiente de 45 ans, commerçante, sans antécédents particuliers, vous consulte car elle a présenté la veille une crise vertigineuse rotatoire aiguë avec vomissements, apparue sans facteur déclenchant apparent.
La crise a duré 3 heures. Elle reste épuisée, nauséeuse et encore très instable. Son IMC est de 30. Elle veut pouvoir retravailler très vite et s’inquiète.
Par leur fréquence, trois grandes étiologies sont à évoquer sur ces seuls éléments. Parmi ces questions, quelles sont les 3 qui peuvent orienter vers l’une d’elles ?
- Avez-vous eu mal à la tête avant ou pendant la crise ou une gêne à la lumière?
- Avez-vous eu des troubles auditifs pendant la crise?
- Avez-vous eu des troubles visuels (flou visuel, vue double)?
- Avez-vous la tête qui tourne quand vous bougez la tête ?
Les bonnes réponses sont A,B et C.
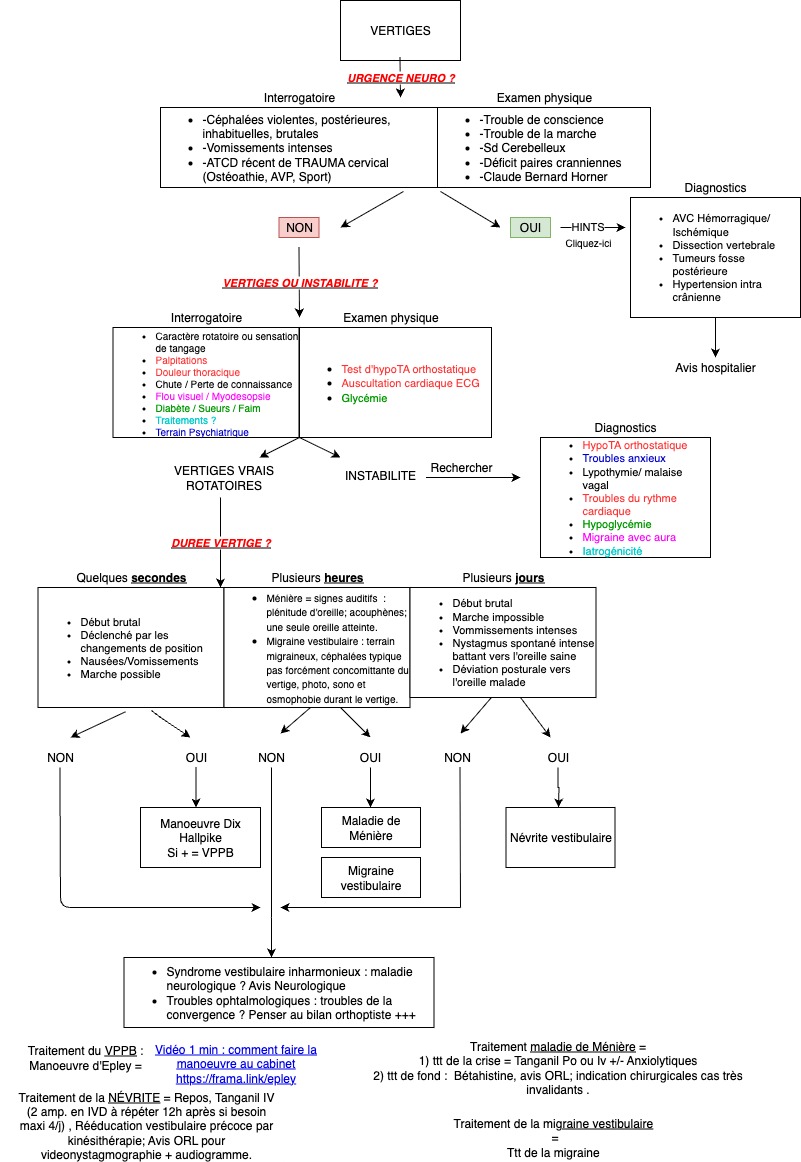
L'approche diagnostique d'un vertige en MG (et ailleurs...) comporte des étapes logiques, successives à savoir appliquer dans le bon ordre pour arriver au bon diagnostic.
INTERROGATOIRE :
Etape 1 : Eliminer un faux vertige : Acrophobie (peur du vide), palpitations, malaise-lipothymie, hypoglycémie, hypoTA orthostatique.
👉 "Un vertige est rotatoire ! Tout ce qui ne tourne pas n'est pas un vertige !"
Etape 2 : Eliminer un vertige neurologique :
👉 "Un vertige neurologique tue le patient, un vertige ORL ne tue pas !"
Etape 3 : Trouver le bon vertige parmi les 4 grandes causes ORL qui représentent +90% des cas.
- VPPB
- Névrite vestibulaire
- Maladie de Ménière
- Migraine vestibulaire
Pour savoir s'orienter vers une de ces 4 grandes causes, il faut connaître le "tableau" global sémiologique de chacune d'entre elles. Un peu comme reconnaître une peinture d'un grand maître. On appelle cela reconnaître un "pattern".
Tableau du VPPB : C'est le plus fréquent ! Il touche le sujet de > 50-60 ans. Un VPPB a 30 ans cela ne correspond pas au tableau clinique. C'est la crise rotatoire, brutale en se tournant dans son lit. Crise rotatoire très intense qui dure qqs sec - qqs minutes et qui va se répéter quand le patient prendra la même position déclenchante. Il n'y a pas de signe auditif associé.

Attention à 2 pièges :
PIEGE 1 : Quand vous demandez la "durée" de la crise au patient, dites "Combien de temps tournez-vous brutalement, je ne veux pas savoir combien de temps vous êtes nauséeux après avoir tourné mais uniquement combien de temps dure la crise où tout tourne"
Si vous ne faites pas clairement le distinguo, le patient peut vous dire que la crise dure depuis 1/2 demi-journée... pour lui les vertiges sont faits de crises rotatoires + de nausées-vomissements post crise.
PIEGE 2 : "Je vous adresse M. Dupont pour VPPB, en effet : il a des vertiges qui s'accentuent aux changements de positions"
Alors, tout vertige s'accentue quand on bouge ! Cela ne signe pas spécifiquement un VPPB. Ce qui est confondu ici c'est le fait qu'un VPPB soit déclenché dans certaines positions. En fait, ce qui signe le caractère positionnel d'un VPPB c'est le NYSTAGMUS ! Un VPPB crée un NYSTAGMUS aux changements de positions !
Ne confondez plus : Nystagmus provoqué par un changement de position qui est spécifique du VPPB de Vertiges aux changements de position qui est spécifique de rien du tout !
Voici les réponses commentées dans une courte video par Pr Vincent Darrouzet, ORL au CHU de Bordeaux :
La durée de la crise peut tout à fait correspondre à une névrite vestibulaire.
- Vrai
- Faux
La bonne réponse est B.
Bien connaître les durées de crise des différents tableaux vertigineux ORL est très utile.
VPPB : qqs secondes - minutes.
Ménière et Migraine vestibulaires : qqs heures.
Névrite vestibulaire : qqs jours.
La durée de la crise vertigineuse, un piège diagnostique pas si évident à déjouer :
Elle n’a pas eu de céphalées. Elle n’a pas ressenti de surdité.
Vous apprenez qu’avant que la crise ne s’amorce, elle a ressenti une plénitude associée à une très forte pression, presque douloureuse, dans l’oreille droite, pression qui n’a pas totalement disparu.
Cela évoque-t-il quelque chose pour vous ?
- Une atteinte pressionnelle de l’oreille interne
- Une migraine vestibulaire
- Une arthropathie de l’articulation temporo-mandibulaire
- Une otite moyenne droite
La bonne réponse est A.
Vous l'avez vu plus haut un vertige rotatoire qui dure plusieurs heures oriente vers un une crise de Ménière ou une migraine vestibulaire.
Comment alors faire le distinguo entre les 2 ?
Et bien c'est relativement simple, encore une fois il faut savoir reconnaître les 2 tableaux sémiologiques classiquement retrouvés dans ces deux pathologies.
Comme lorsque vous êtes devant une toile de peinture d'un grand maître !
 .
. 
PICASSO VAN GOGH
Ainsi une crise de Ménière ne ressemble pas du tout à une crise de migraine vestibulaire. Seule la durée est un peu près la même.
Ici les 2 toiles ont la même dimension, taille et pourtant elles ne ressemblent pas ! C'est pareil avec Ménière et Migraine vestibulaire, elles la même durée mais elles ne se ressemblent pas du tout.
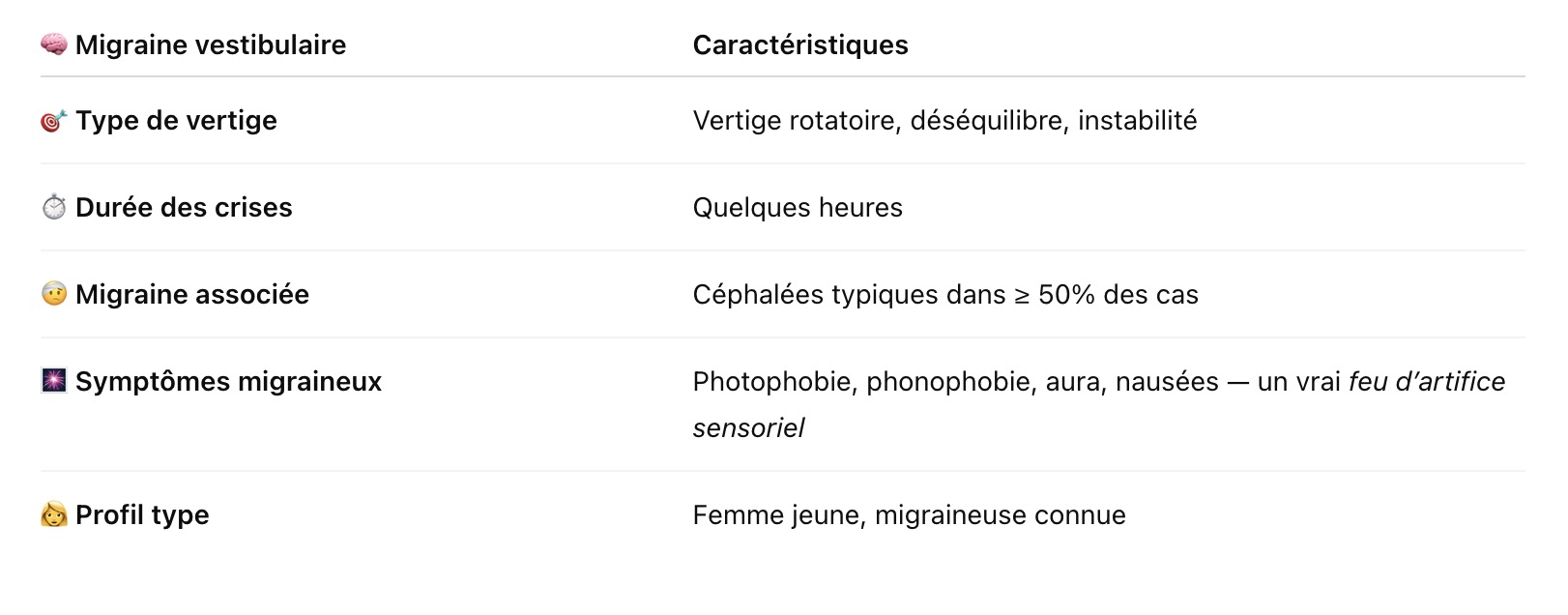
Alors quel est le tableau d'une migraine vestibulaire ?
Et voici le tableau de la maladie de Ménière :

Alors, revenons au cas clinique. La patiente vous dit qu'elle a : "Plénitude associée à une très forte pression, presque douloureuse, dans l’oreille droite".
=> cela signe donc un tableau de Ménière : CQFD ! 😃

Attention ! Si vous savez maintenant reconnaître un tableau de maladie de Ménière, gardez-vous bien de prononcer ce terme !!!!
Pourquoi ?
2 raisons :
1 = le patient risque d'aller sur internet, de taper "maladie de Ménière" et là il va tomber du 30ème étage car il va découvrir que c'est une maladie chronique, qu'on peut devenir sourd ect ect ... Cela va l'inquiéter au plus haut point et risque d'aggraver sa situation sur le plan clinique (inutile de rajouter un stress à un vertige !) Il s'agit en effet d'une maladie qui peut se chroniciser et handicaper au quotidien mais lors d'une première crise ressemblant à celle d'un Ménière : "Choisissez bien vos mots !"
2 = le diagnostic de certitude est ORL, il nécessite un audiogramme montrant une surdité sur les graves et des crises répétées. Et souvenez-vous : des crises répétées de vertige : cela doit faire tilt : "ELIMINER un SCHWANNOME de l'ACOUSTIQUE" Donc faire une IRM cérébrale. A ce stade, tout ceci va nécessiter du temps, plusieurs mois.
Alors que dire ? Voyons cela avec Pr Vincent Darrouzet qui vous donne son expérience :
Quel est le premier geste clinique à réaliser à ce stade ?
- Une otoscopie
- Un HIT (head impulse test)
- Faire marcher la patiente
- Rechercher un gaze nystagmus
La bonne réponse est A.
Il s'agit d'un piège classique, tout vertige doit nécessiter une otoscopie a minima en MG. Comme tout vertige doit nécessiter a minima un audiogramme chez l'ORL quand il voit un patient. Ce sont des bases cliniques trop souvent oubliées en pratique clinique.
Maxime à retenir : pbm d'oreille ou de vertige en MG = OTOSCOPIE !
Vous pouvez visionner cette video d'otoscopie commentée.
Vous observez sous lunettes de Fresnel (50 euros sur Amazon... pas lien d'intérêt) un nystagmus spontané horizonto-rotatoire gauche qui disparaît à la fixation.
Quelle est sa signification dans ce cadre clinique?
- Une hypercompensation
- Une hypovalence vestibulaire droite = déficit de l'oreille interne droite
- Une hypervalence vestibulaire droite = sur activation de l'oreille interne droite
- Un déficit vestibulaire bilatéral
La bonne réponse est B.
L’otoscopie est normale. Mais son habitus et sa tension artérielle (165/95) vous font finalement craindre une atteinte vasculaire pour ce 1er vertige aigu.
Que faites-vous tout de suite pour vous rassurer?
- Un head impulse test (HIT)
- Une recherche de désalignement oculaire vertical (skew deviation)
- Une manoeuvre de Dix et Hallpike
- Une prescription d’IRM
Les bonnes réponses sont A et B.
Pour ELIMINER une URGENCE NEUROLOGIQUE au cabinet de MG, il faut savoir faire ce test simple qu'on appelle sous l'acronyme HINTS.
Il comprend 3 tests successifs :
1er TEST : le Head Impulse Test = HIT
2ème test : le nystagmus est-il UNIdirectionnel ou MULTIdirectionnel ?
3ème test : Skew test.
Ce HINTS test prend moins de 2 minutes à faire.
1er test, le HIT :
Demandez au malade de fixer votre nez, prenez sa tête dans vos mains et tourner la tête de la droite vers la gauche lentement puis d’un mouvement rapide de 30° environ, vous tournerez la tête du malade vers un côté.
Si l'oreille interne marche correctement : l’oeil doit suivre le mouvement rapide que vous avez réalisé (Les canaux semi circulaires fonctionnent normalement)
Le ciblage visuel est plus lent que le ciblage vestibulaire donc lorsqu’il y a une pathologie vestibulaire vous verrez une saccade de rattrapage !
Ainsi, chez un malade souffrant d’un syndrome vestibulaire : lorsque vous ferez un mouvement rapide vers la gauche, l’oeil n’arrivera plus à cibler votre nez donc l’oeil va partir à gauche puis quand vous allez stopper la rotation il va recibler votre nez en réalisant un mouvement de rattrapage vers la droite.
Un nystagmus lors d'un HIT signe donc un problème de l'oreille interne. Si le patient arrive à garder la fixation oculaire sans nystagmus, c'est qu'il a l'oreille interne qui marche bien... et donc dans un contexte de vertiges... cela est plutôt inquiétant. En effet, si l'oreille interne marche bien et que le patient est vertigineux... c'est que le vertige est peut être NEUROLOGIQUE.
2ème test : le nystagmus est il UNI ou BI DIRECTIONNEL.
Si le nystagmus est bidirectionnel, par exemple : il bat à droite quand la patiente regarde à droite et il bat à gauche quand elle regarde à gauche, cela oriente vers une cause NEUROLOGIQUE ! Bi directionnel = neurologique. Uni directionnel = ORL.
3ème test : le skew deviation.
Demandez au malade de fixer votre nez, recouvrez son oeil avec la paume de votre main 2 ou 3 sec puis retirez rapidement votre paume de son oeil puis recouvrez l’autre oeil avec votre paume.
Le test est positif lorsque l’oeil du patient se dévie vers le haut ou le bas lorsqu’il est recouvert. Donc lorsque vous enlèverez votre main l’oeil étant trop haut ou trop bas, il va se recentrer sur le point que le malade fixait c’est à dire votre nez 👇
Regardez cette video pour bien comprendre tous ces tests composant le HINTS :
Pr Vincent Darrouzet vous commente les réponses de ce QCM dans cette courte video :
Il n’y pas de désalignement oculaire. Au HIT on note en rotation brusque céphalique droite une saccade oculaire de rattrapage très nette.
Quel est à ce stade le diagnostic le plus probable compte tenu des informations récoltées ?
- Un AVC de la fosse postérieure
- Une maladie de Menière droite
- Une névrite vestibulaire
- Une migraine vestibulaire
La bonne réponse est B.
Commentaires des réponses dans cette video de notre expert :
Et bien voilà, c'est la fin de ce cas clinique sur le diagnostic des vertiges en MG.
Et les traitements me direz-vous ?
Et bien c 'est très simple, tout d'abord tout est résumé dans notre fiche de synthèse au format A4 sur le site de
VPPB : manoeuvre libératoire d'Epley. Aucun médicament. Vous pouvez adresser au kiné pour la faire. Cliquez-ici pour voir une manoeuvre d'Epley
Ménière : Adressage à l'ORL avec IRM pour éliminer Schwannome. Le traitement pour soulager qui marche le mieux est la Betahistine.
Névrite : Antiémétiques, tanganyl IM ou per os pendant les 2,3 premiers jours + repos et marche dès que possible pour compenser ! Là aussi excellent indication d'adressage au kiné.
Migraine vestibulaire : traitement de la crise de céphalée si elle est là sinon rien.
Stop au tanganyl +/- Bétahistine à tout ce qui bouge... enfin ce qui tourne.
Cela ne sert strictement à rien ! 😀 Regardez notre fiches de synthèse des modèles d'ordonnance type y figurent.
Et voilà le cas clinique est terminé.

Messages clés à retenir
Les 10 points clefs à retenir :
1) Un vertige tourne, si cela ne tourne pas c'est peut être un faux vertige... (HypoTA, hyppoglycémie ect)
2) Face à un vertige éliminer l'urgence neurologique avec le HINTS.
3) Pour bien examiner un vertige ORL, utiliser un bon otoscope et des lunettes de Fresnel (Dispo pour < 100euros).
4) Un vertige ORL = 4 grandes causes : VPPB, Migraine vestibulaire, Maladie de Ménière et Névrite.
5) Bien faire définir la durée de la crise en demandant au patient "Combien de temps cela tourne sans compter la période où après vous n'êtes pas bien avec nausées et vomissements."
6) Tout vertige est accentué aux mouvements. Le VPPB, lui, c'est un vertige avec nystagmus déclenché par une position précise.
7) Si le HIT est négatif chez un patient vertigineux, c'est inquiétant ! Car cela oriente vers une cause Neurologique.
8) Bien connaître les durées de crise rotatoires : VPPB qqs secondes, Ménière et Migraine : qqs heures, Névrite : qqs jours.
9) Un patient qui a tendance à faire plusieurs vertiges en qqs mois, années => IRM : est-ce un schwannome ?
10) VPPB = manoeuvre d'Epley, Névrite = repos + antiémétique et marche dès que possible + kiné, Ménière : Lectil et Migraine : ttt de a crise habituel.
Les fiches reco avec modèles d'ordonnance type :