Si vous êtes déjà inscrit, tapez juste votre adresse email puis votre mot de passe
Cas clinique de la semaine 19 - Lombosciatique aiguë en médecine générale
Introduction
Au cours de ce cas clinique, vous verrez :
Comment distinguer la lombalgie aiguë des lombosciatiques ?
Quels sont les drapeaux rouges à rechercher en cas de sciatique ?
Comment traiter une lombalgie aiguë et une lombosciatique aiguë ?
Quand adresser au kiné, au radiologue pour infiltration ou au chirurgien du rachis ?
A la fin de ce cas clinique vous recevrez :
Les 10 points clefs à retenir face à une lombosciatique aiguë
Les fiches de synthèses conformes aux recommandations actuelles pour ne rien oublier le jour J en cs,
Les modèles d'ordonnances types,
100% Evidence Based Medicine, 100% MG, Court pratique et efficace ! Fait par les médecins pour les médecins.
Cas clinique de la semaine 19 - Lombosciatique aiguë
Mme Dubois, 52 ans, secrétaire médicale, consulte ce vendredi à 18 h 15 (dernière consultation de la semaine, salle d'attente pleine).
« Je n'en peux plus du dos, ça descend dans la jambe droite depuis 5 jours, j'ai besoin d'une IRM, Docteur. »
Douleur descendant de la fesse droite, face postérieure de la cuisse, mollet, bord externe du pied droit. Apparition brutale en portant un carton lourd au bureau il y a 5 jours. EVA 6/10 au repos, 8/10 à la marche. Soulagée en décubitus, aggravée par la toux (signe d'impulsivité).
ATCD : HTA équilibrée par amlodipine 5 mg. Tabagisme sevré il y a 5 ans (15 PA). IMC 28, sédentaire (poste assis). Aucun antécédent néoplasique. Pas de prise d'AINS au long cours.
Examen clinique : apyrétique, 36,7 °C. Lasègue droit positif à 45°. Hypoesthésie face latérale du mollet et dos du pied droit (territoire L5). ROT achilléens et rotuliens : présents et symétriques.
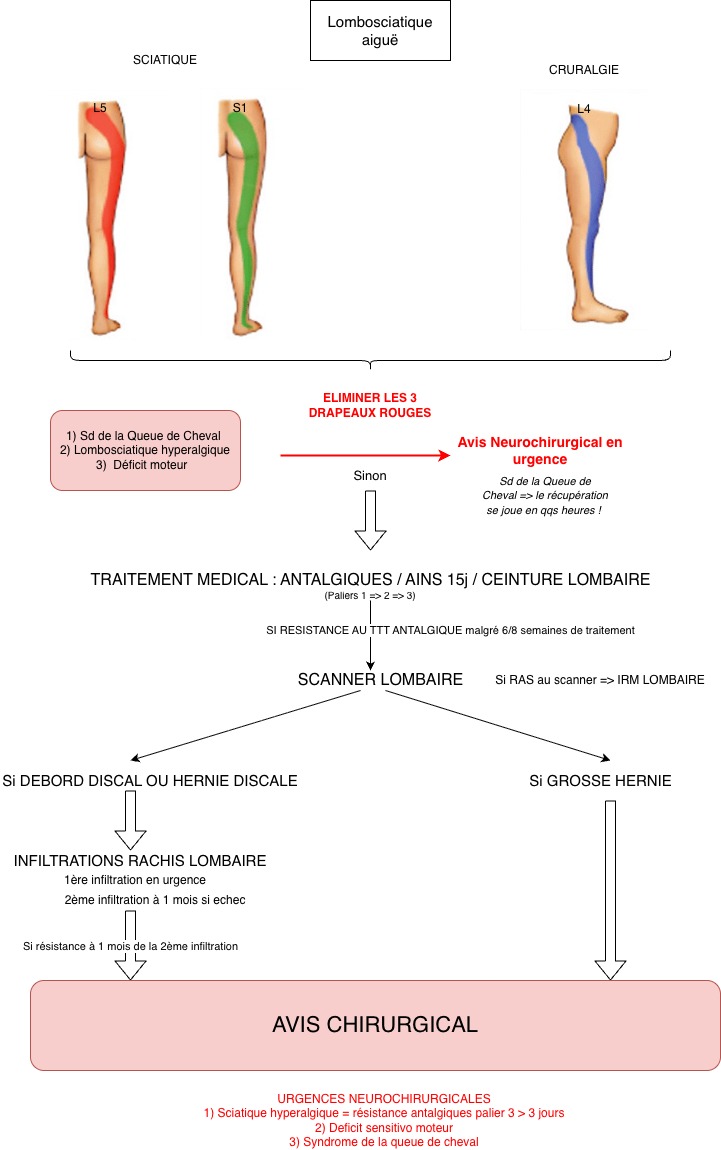
Vous disposez de 12 minutes pour cette consultation, la salle d'attente est pleine à craquer. Avant de poser le diagnostic de lombosciatique L5 droite commune, parmi les éléments suivants, lesquels sont indispensables à rechercher pour ne pas méconnaître une urgence ou une cause secondaire ?
- Recherche d'une hypoesthésie en selle et de troubles génito-sphinctériens (sensation à l'essuyage, troubles urinaires, atonie anale)
- Réalisation systématique d'un bilan biologique de débrouillage (NFS, CRP, calcémie, EPP, PSA).
- Recherche d'une altération de l'état général, d'une fièvre, d'un amaigrissement involontaire > 5 kg, d'un ATCD personnel de cancer, d'une immunodépression ou toxicomanie IV.
- Demande d'une radiographie standard du rachis lombaire dès la première consultation pour rassurer la patiente.
Les bonnes réponses sont A et C.
Réponse A : Vrai.
L'hypoesthésie en selle est le signe le PLUS spécifique du syndrome de la queue de cheval (SdQDC). Sa recherche doit être systématique devant toute lombosciatique, même apparemment banale.
À chercher : anesthésie périnéale, troubles urinaires (rétention OU incontinence par regorgement), troubles ano-rectaux (« sensation bizarre lors de l'essuyage », atonie au TR), dysfonction érectile aiguë.
👉 Le diagnostic est CLINIQUE et impose un adressage immédiat aux urgences. Une fois installés, ces troubles génito-sphinctériens ne récupèrent pas bien, même après chirurgie en urgence : la fenêtre thérapeutique est étroite (quelques heures).
Réponse B : Faux.
Le bilan biologique systématique n'est PAS recommandé en première intention devant une lombosciatique typique sans drapeau rouge. Il n'est demandé que si l'interrogatoire/examen évoque une cause secondaire : fièvre, AEG, immunodépression, ATCD néoplasique, toxicomanie IV, douleur nocturne réveillante, raideur matinale > 30 min (rhumatisme inflammatoire).
Réponse C : Vrai.
Ces signes (AEG, fièvre, perte pondérale > 5 kg involontaire, ATCD néo, immunodépression, toxicomanie IV) sont les drapeaux rouges majeurs. On élimine raisonnablement une métastase vertébrale chez un patient < 50 ans sans ATCD personnel de cancer, sans amaigrissement > 5 kg ni AEG. On élimine une infection vertébrale en l'absence de fièvre, de signe infectieux clinique (BU normale, pas de foyer), d'immunodépression et de toxicomanie IV. Ces 4–5 questions prennent moins d'une minute et sécurisent toute la consultation.
Réponse D : Faux.
Selon la HAS, AUCUNE imagerie n'est recommandée dans les 4 à 6 premières semaines d'évolution d'une lombosciatique sans drapeau rouge. La radiographie standard a une rentabilité diagnostique très faible (signes dégénératifs hyperfréquents et asymptomatiques après 40 ans, ne montre ni hernie discale ni inflammation des tissus mous), expose à une irradiation gonadique évitable, et donne une fausse réassurance.
💡 SOFT SKILL : l'agenda caché (j'améliore mes compétences en communication) :
Mme Dubois arrive avec une demande explicite (l'IRM) qui masque presque toujours une demande implicite (peur d'être grabataire comme son frère, peur du cancer, peur de perdre son emploi...). Avant de répondre à la demande d'IRM, posez une seule question ouverte :
« Qu'est-ce qui vous inquiète le plus dans ce que vous ressentez ? »
Vous gagnerez 5 minutes de débat stérile et tripleriez l'observance du plan thérapeutique. Le patient qui se sent entendu accepte plus facilement de différer une imagerie — il l'accepte parce qu'il a été reconnu, pas parce qu'il a été convaincu.
La synthèse de connaissances sur ce QCM en 2 diapos :
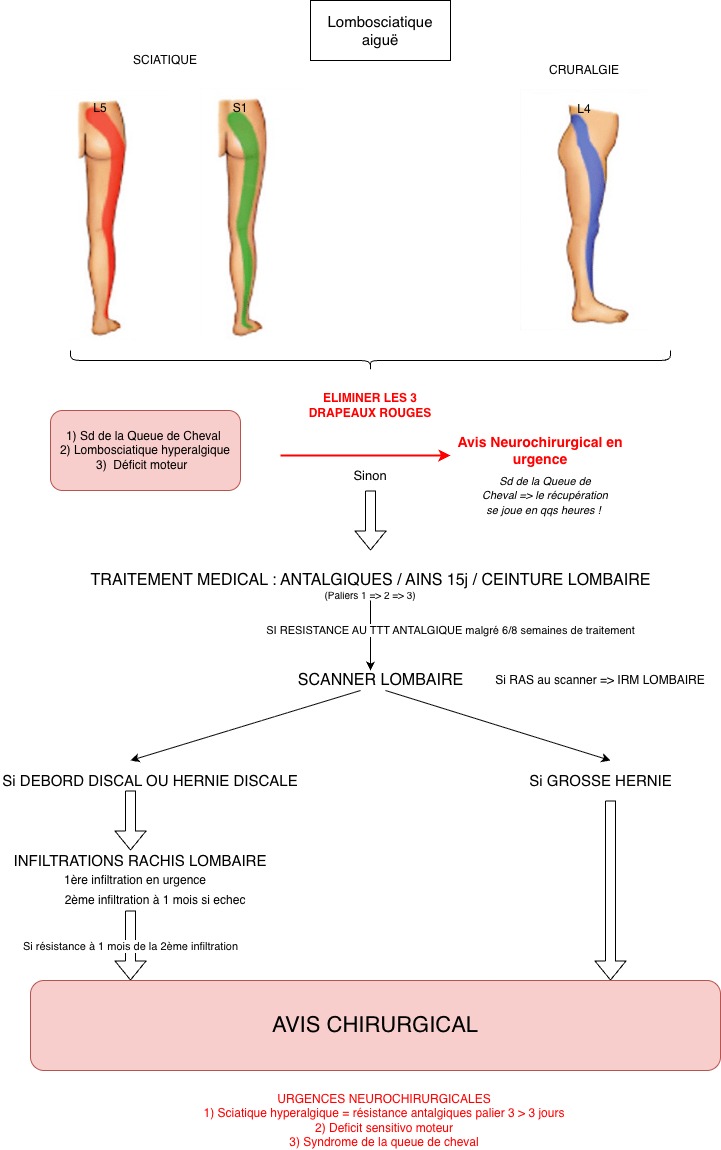
Face à un patient qui une douleur lombaire, voici les 6 questions à vous poser en 1er lieu.
=> Si toutes les réponses sont négatives, le patient a une lombalgie aiguë commune = aucun examen complémentaire + traitement symptomatique (cf 2ème diapo). "Emballé c'est pesé" 🙂
Et voilà l'algorithme de traitement à appliquer 👇
Les points clefs et tips de l'expert en video avec Dr Merlot PH de neurochirurgie au CHRU de Nancy :
L'examen clinique est rassurant : pas de drapeau rouge, pas de déficit moteur, pas de signe de la queue de cheval. Vous concluez à une sciatique L5 droite commune.
Mme Dubois insiste, debout dans votre cabinet, manteau déjà sur l'épaule :
« Docteur, mon frère a été opéré d'une hernie discale, c'était la même chose. Je veux une IRM tout de suite. Si vous ne me la prescrivez pas, j'irai en clinique privée ce week-end, ils m'ont dit qu'il y a des créneaux. »
Quelle est la conduite la plus appropriée ?
- Prescrire l'IRM lombaire pour préserver l'alliance thérapeutique et éviter le nomadisme médical.
- Expliquer que l'IRM révèle des anomalies dégénératives chez 80 à 90 % des sujets > 50 ans asymptomatiques, et qu'une découverte fortuite pourrait l'inquiéter inutilement.
- Différer l'imagerie de 4 à 6 semaines en l'absence de drapeau rouge ou de signe de gravité, en remettant un filet de sécurité écrit (signes qui doivent ramener en consultation immédiatement).
- Prescrire une radiographie standard de débrouillage en alternative à l'IRM pour « faire quelque chose ».
Les bonnes réponses sont B et C.
Réponse A : Faux.
Céder à la demande d'IRM « pour préserver la relation » n'est pas adapté d'un point de vue pédagogique et économique. L'IRM précoce dans la lombosciatique commune ne modifie PAS le pronostic (Jarvik et al., JAMA 2003 ; Chou et al., Lancet 2009), augmente le risque de chirurgie inappropriée, majore l'anxiété par découvertes fortuites, et grève les ressources d'imagerie.
👉 Le bon réflexe : transformer la demande en occasion d'éducation thérapeutique. La menace de « fuite vers le privé » se gère par la pédagogie, pas par la prescription complaisante.
Réponse B : Vrai
C'est l'argument-clé issu de la revue de référence (Brinjikji et al., AJNR 2015 — « Systematic literature review of imaging features of spinal degeneration in asymptomatic populations »).
À 50 ans : 80 % de discopathies, 60 % de protrusions discales, 36 % de hernies discales chez des sujets totalement asymptomatiques. La valeur prédictive positive de l'IRM précoce est donc faible et le risque d'« incidentalome » majeur. Partager cette information, idéalement avec une fiche patient, apaise sans frustrer. Reformulation utile : « L'IRM voit beaucoup de choses qu'on ne doit pas opérer ; c'est votre clinique qui décide, pas l'image. »
Voici une fiche d'info patient à télécharger et imprimer le cas échéant :
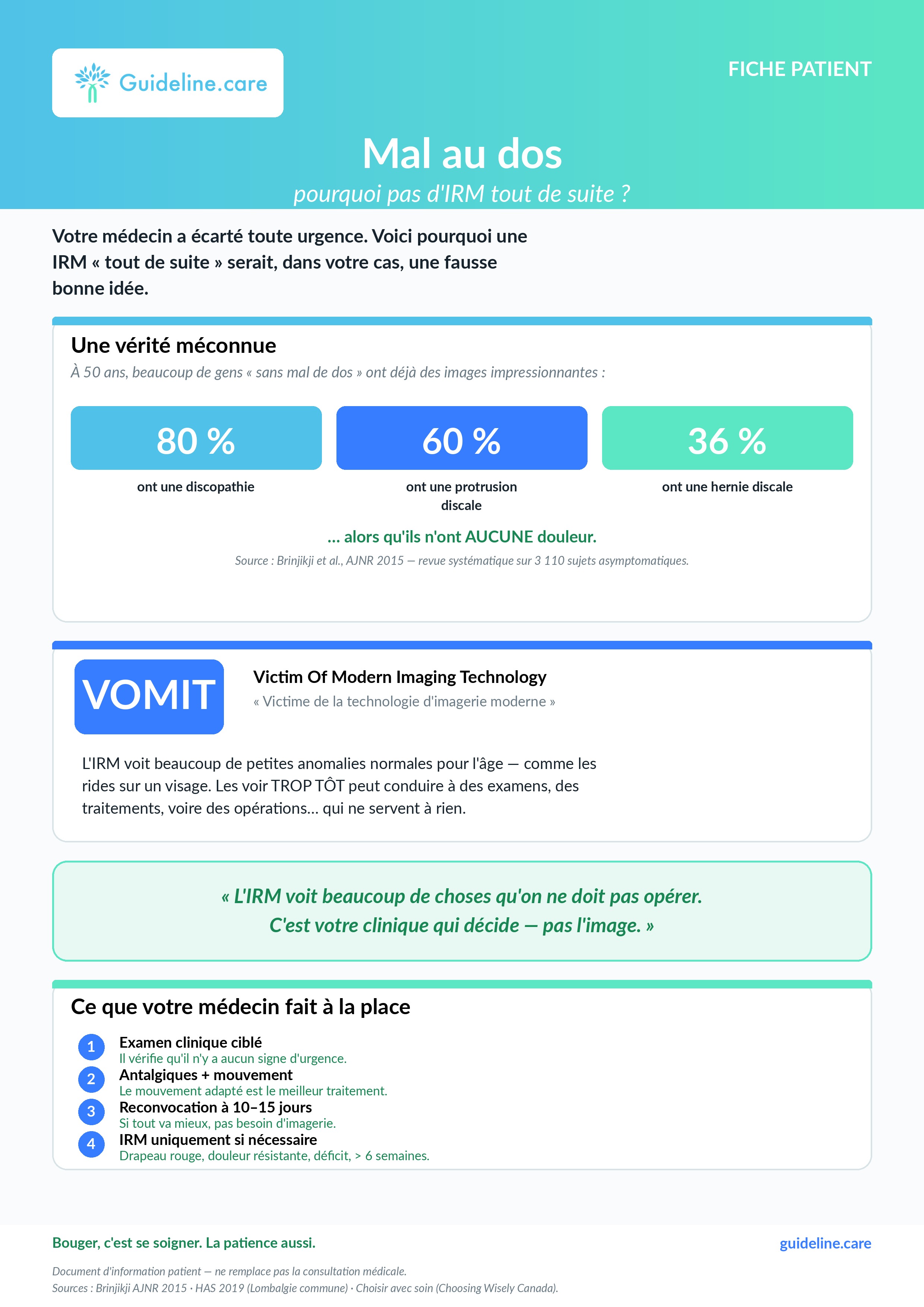
Réponse C : Vrai
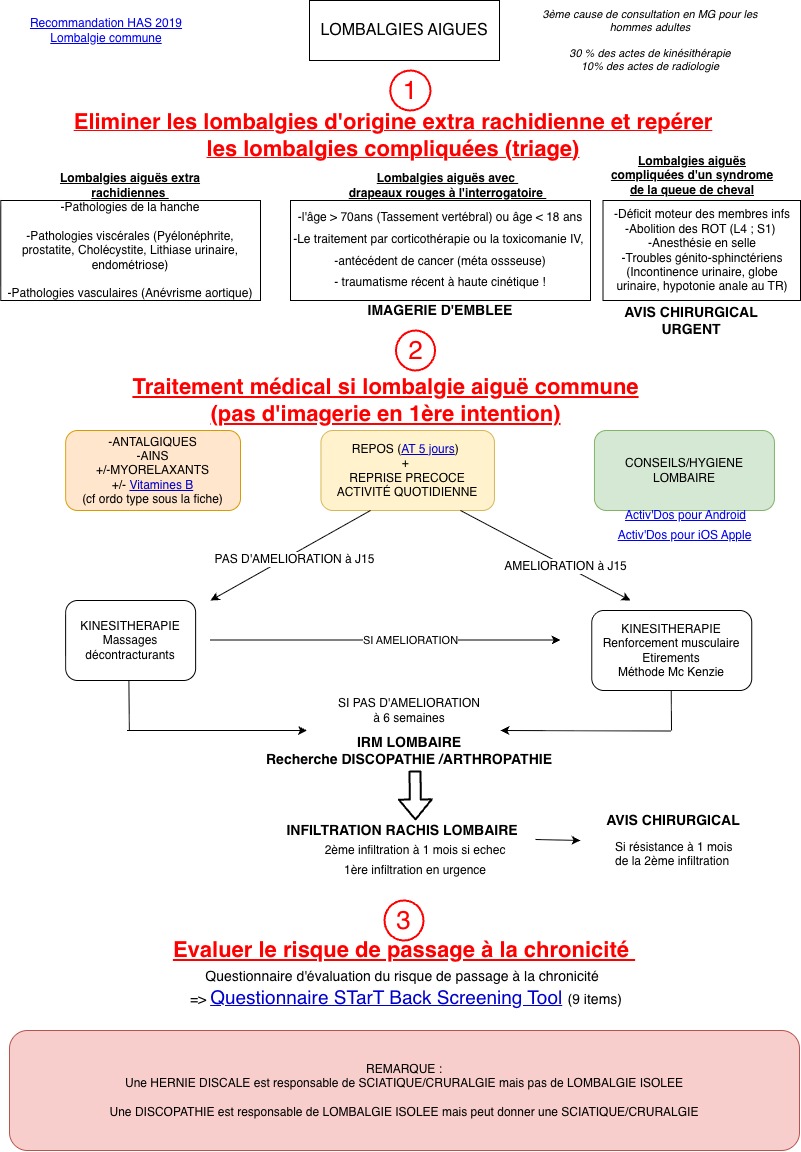
Recommandation HAS 2019 : pas d'imagerie avant 4 à 6 semaines d'évolution d'une lombosciatique commune sans drapeau rouge. Le « safety net » écrit est l'outil-clé : remettre les signes d'alerte qui doivent ramener la patiente immédiatement → déficit moteur (faiblesse à la marche talon-pointe), troubles urinaires/anaux/sensitifs périnéaux, fièvre, AEG, douleur résistante au palier III à 48 h. Cette consigne écrite vaut autant qu'une ordonnance et protège médico-légalement le médecin. Reconvocation programmée à J10–J14 pour réévaluation systématique.
Réponse D : Faux
La radiographie standard de débrouillage a une rentabilité diagnostique très faible dans la lombosciatique aiguë : signes dégénératifs hyperfréquents non spécifiques, ne montre ni hernie discale ni inflammation des tissus mous, expose à une irradiation gonadique évitable (équivalente à plusieurs mois d'irradiation naturelle), et donne une fausse réassurance. Si une imagerie est indiquée (drapeau rouge, déficit, échec à 6 semaines), c'est l'IRM qui doit être prescrite d'emblée. La radiographie ne se justifie que dans des indications spécifiques : suspicion de fracture (trauma + corticoïdes au long cours/ostéoporose), spondylolisthésis, suivi d'arthrose connue.
Le mot de l'expert en vidéo sur "l'imagerie dans la lombalgie aiguë et la lombosciatique" :
💡 SOFT SKILL : micro-counselling => 90 secondes chrono. Plutôt que de débattre avec la patiente sur l'utilité de l'IRM (combat perdu d'avance), utilisez la séquence "BATHE" :
Background — « Racontez-moi en quelques mots comment ça a commencé. »
Affect — « Comment vous sentez-vous face à ça ? »
Trouble — « Qu'est-ce qui vous gêne le plus dans cette situation ? »
Handling — « Comment gérez-vous habituellement quand vous avez mal ? »
Empathy — « C'est compréhensible d'être inquiète, surtout après l'expérience de votre frère. »
Cette séquence en moins de 2 minutes réduit la pression vers la prescription tout en faisant sentir au patient qu'il est entendu. Effet observé : réduction de 30 à 50 % des prescriptions d'imagerie inappropriées (cf. travaux de Stuart & Lieberman sur BATHE).
Mme Dubois accepte (à contrecœur) de différer l'imagerie après votre explication BATHE. Il vous reste 7 minutes pour le traitement, l'arrêt de travail éventuel et les conseils.
Quelle prise en charge thérapeutique de 1re intention proposez-vous ?
- Repos strict au lit pendant 7 jours pour favoriser la « cicatrisation discale ».
- Paracétamol 1 g x 3/j en première ligne ; AINS oraux à dose minimale efficace sur courte durée (5–7 jours) si insuffisant et en l'absence de contre-indication.
- Corticothérapie orale courte systématique (prednisone 1 mg/kg/j pendant 5 jours)
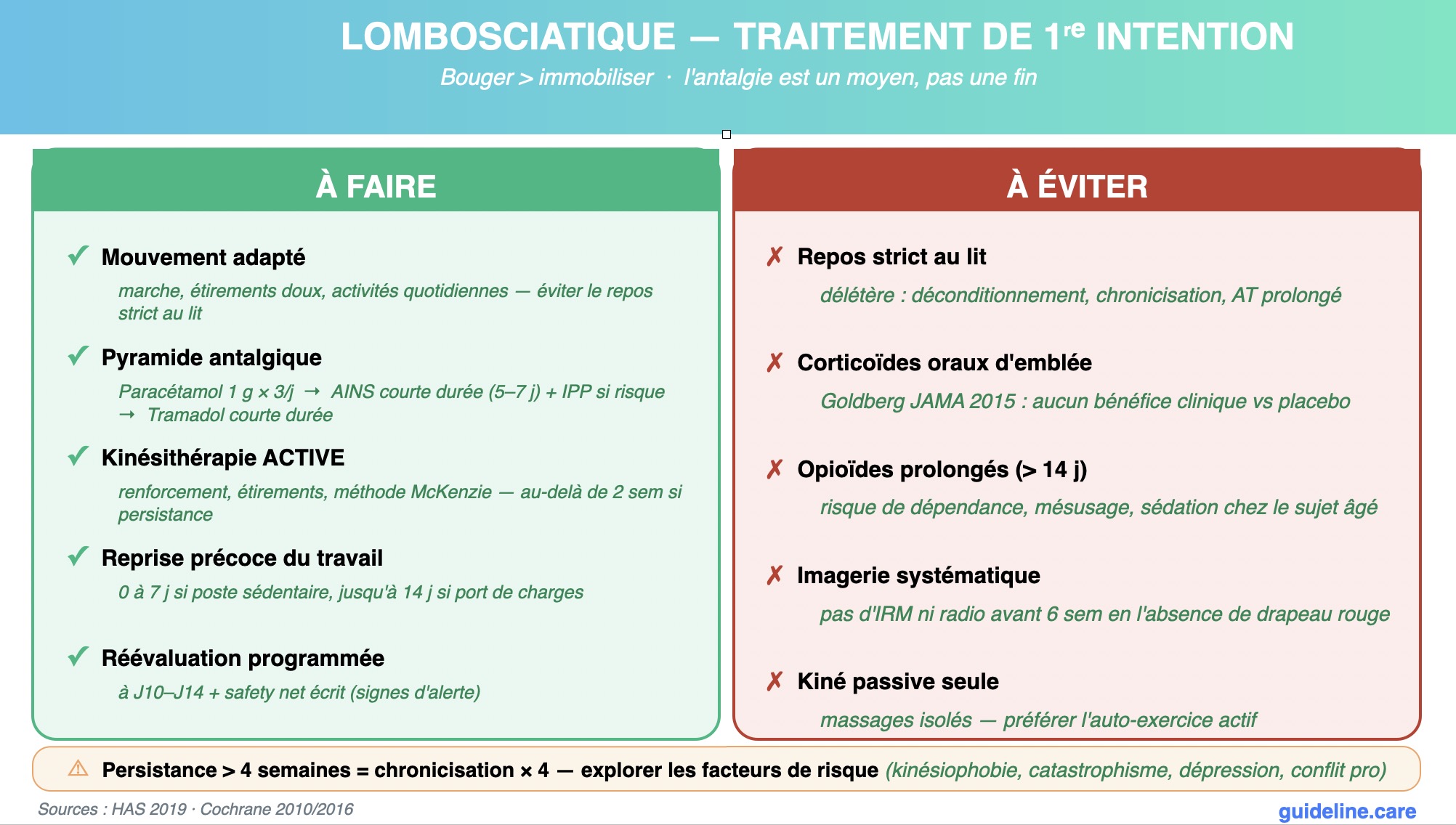
- Maintien d'une activité physique adaptée, kinésithérapie ACTIVE prescrite si évolution > 2 semaines, reprise précoce du travail dès que la douleur le permet.
Les bonnes réponses sont B et D.
Réponse A : Faux.
Le repos strict au lit est délétère : il aggrave le déconditionnement musculaire, prolonge l'arrêt de travail, augmente le risque de chronicisation (passage > 3 mois) et n'a démontré AUCUN bénéfice sur la douleur ou la récupération (revues Cochrane 2010). La recommandation actuelle est sans ambiguïté : éviter le repos au lit, encourager le maintien d'une activité physique adaptée, garder le mouvement comme antalgique et thérapeutique. Le décubitus ponctuel pour soulager la douleur en crise aiguë est acceptable, mais l'alitement prescrit n'a plus sa place dans la sciatique commune.
Réponse B : Vrai.
Le paracétamol seul a une efficacité modeste mais reste recommandé en 1ère marche (palier I) chez le sujet âgé, fragile ou avec contre-indication aux AINS. Les AINS oraux à courte durée (5–7 jours, dose minimale efficace, ex. ibuprofène 400 mg x 3 ou naproxène 500 mg x 2) sont plus efficaces sur la sciatique aiguë, mais à pondérer au risque digestif (IPP si > 65 ans, ATCD ulcéreux, association anticoagulant/aspirine), du risque CV (HTA non contrôlée, insuffisance cardiaque) et du risque rénal (DFG < 60). Chez Mme Dubois (HTA équilibrée, 52 ans), AINS court avec IPP est raisonnable. Les opioïdes faibles (tramadol, codéine) sont une 2ème ligne courte ; jamais > 14 jours, jamais chez le sujet âgé en première intention (chutes, confusion).
Réponse C : Faux.
La corticothérapie orale n'est PAS recommandée en 1ère intention dans la sciatique commune non hyperalgique. L'essai randomisé de référence (Goldberg et al., JAMA 2015 : 269 patients, prednisone 60 mg/j décroissante sur 15 j vs placebo) n'a montré AUCUN bénéfice cliniquement significatif sur la douleur, et un bénéfice modeste seulement sur la fonction. Les effets indésirables (hyperglycémie, HTA, insomnie, troubles psychiques, ostéoporose si répétés) ne se justifient pas. Sa place reste discutée et minoritaire en cas de sciatique hyperalgique vraie (résistance palier III).
Réponse D : Vrai.
Maintenir une activité physique adaptée (marche, étirements doux), prescrire une kinésithérapie ACTIVE (renforcement, reconditionnement, éducation à l'auto-exercice) et non passive (massages seuls, physiothérapie thermique) au-delà de 2 semaines en cas de persistance, et favoriser une reprise précoce du travail (avec aménagement temporaire si poste contraignant) sont des recommandations centrales. La sédentarité prolongée est le principal facteur de chronicisation. L'arrêt de travail doit être le plus court possible, individualisé : 0 à 7 jours pour un poste sédentaire adaptable, 7 à 14 jours pour un poste de port de charges. Au-delà de 4 semaines : risque de chronicisation × 4.
Il est très utile, une fois la douleur contrôlée, d'essayer d'anticiper sur le risque de chronicisation. Il existe un outil pour cela :
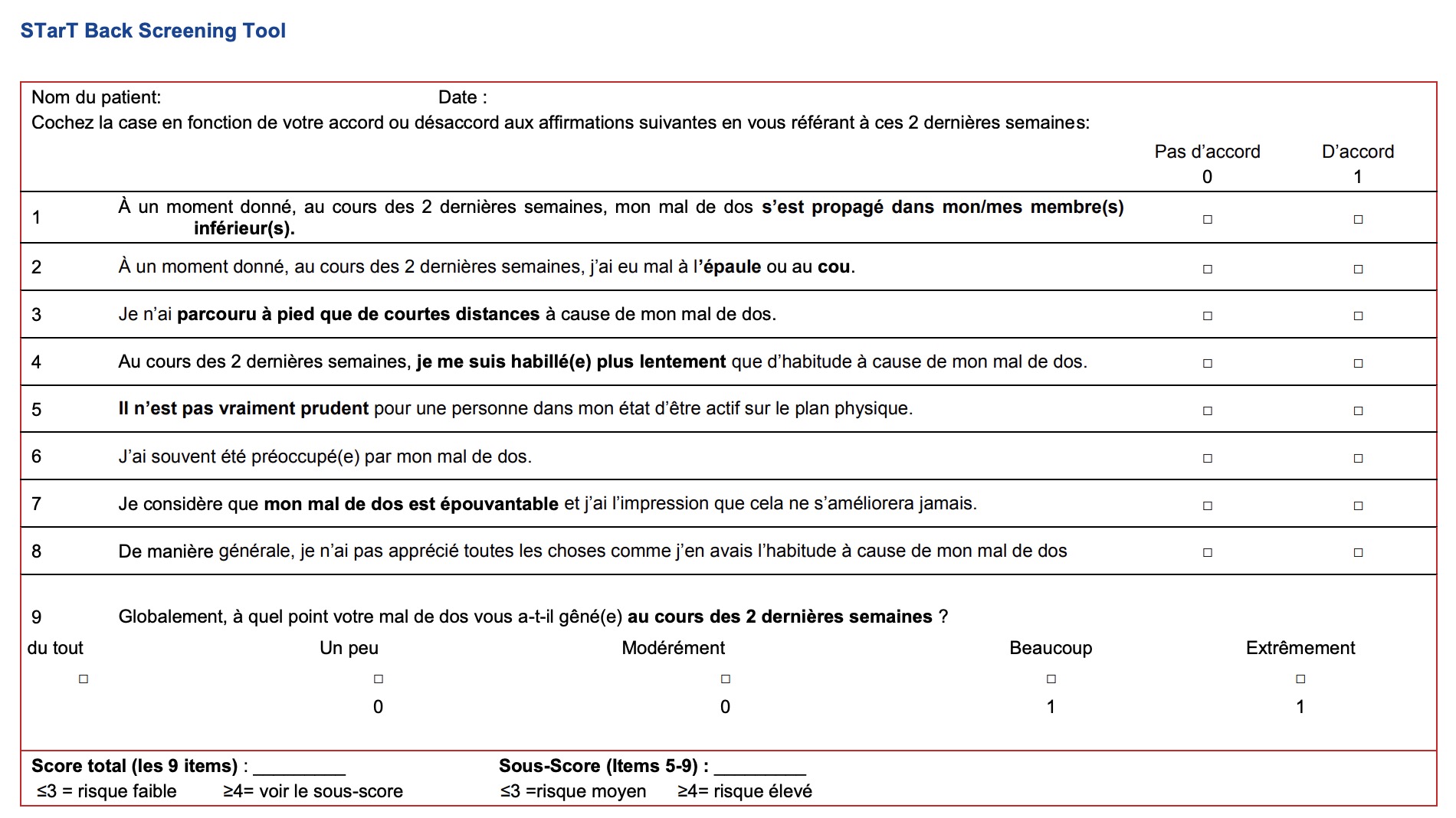
Cet outil est disponible avec calculateur automatique sur guideline.care => cliquez-ici pour tester
La synthèse de l'expert en video sur le traitement de la lombosciatique aiguë simple et compliquée en MG :
La synthèse en diapo :
Mme Dubois reconsulte 10 jours plus tard (reconvocation programmée). Elle prend depuis 5 jours :
Paracétamol 3 g/j - Ibuprofène 400 mg x 3/j (avec oméprazole 20 mg/j) - Tramadol 50 mg x 3/j depuis 4 jours.
EVA toujours à 7/10 au repos, 9/10 à la marche. Pas de troubles génito-sphinctériens. Marche talon-pointe possible. Force motrice 5/5. Lasègue droit positif à 30° (vs 45° à J0). Hypoesthésie L5 stable, sans extension. Pas de fièvre, pas d'AEG.
Elle est démoralisée : « Docteur, ça empire, il me faut cette IRM maintenant — je suis sûre que c'est grave. »
Comment qualifier et gérer la situation ?
- Il s'agit d'une sciatique hyperalgique : adressage immédiat aux urgences neurochirurgicales pour IRM en urgence et discussion chirurgicale.
- Il ne s'agit PAS d'une sciatique hyperalgique stricto sensu (résistance au palier III non documentée). Il s'agit d'une sciatique mal contrôlée justifiant une optimisation thérapeutique (palier III court bien conduit, réévaluation à 48 h).
- Avant de modifier le traitement, vérifier l'observance réelle, la durée minimale d'AINS efficace, le démarrage de la kinésithérapie active, et explorer les yellow flags (kinésiophobie, catastrophisme, conflit professionnel, syndrome dépressif).
- Le déficit sensitif L5 stable, isolé, contre-indique la poursuite du traitement médical et impose une chirurgie de discectomie en semi-urgence.
Les bonnes réponses sont B et C.
Réponse A : Faux.
La définition stricte de la sciatique hyperalgique est la RÉSISTANCE à un palier III (morphine ou équivalent) après 48 h à dose adaptée. Ici, la patiente n'a reçu qu'un palier I + AINS + palier II faible (tramadol 150 mg/j). Avant de la qualifier d'hyperalgique, il faut donc avoir essayé un palier III bien conduit. L'erreur classique est de « sauter » l'étape d'optimisation et d'adresser à tort aux urgences. Une véritable sciatique hyperalgique justifie effectivement un avis neurochirurgical et souvent une chirurgie en semi-urgence, mais après documentation de la résistance.
Réponse B : Vrai.
C'est exactement la situation : sciatique commune mal contrôlée, pas hyperalgique vraie. La conduite à tenir est l'OPTIMISATION :
Passer à un palier III court : ex. morphine LP 10 mg x 2 + interdoses morphine LI 5 mg si EVA > 5 (max 4 prises/j), ou oxycodone LP 5 mg x 2.
Maintenir paracétamol et AINS (si tolérés).
Réévaluer à 48 h précisément par téléphone ou consultation courte.
Si soulagement → poursuite traitement conservateur, kinésithérapie active.
Si résistance documentée à 48 h → là on parle de sciatique hyperalgique → IRM + avis neurochir. pour discussion infiltration épidurale ou chirurgie.
Réponse C : Vrai.
Avant TOUTE escalade thérapeutique, vérifier 4 points en 2 minutes :
Observance réelle 👉 La patiente prend-elle vraiment ses 3 g de paracétamol et ses AINS aux bonnes doses, à intervalles réguliers ?
Galénique et durée 👉 AINS pris au moins 5–7 jours à dose efficace, ou interrompu spontanément à J3 « parce que ça ne marche pas tout de suite » ?
Kinésithérapie 👉 A-t-elle été commencée ? Active (renforcement, exercices) ou passive (massages seuls = peu efficace) ?
Facteurs psychosociaux 👉 Kinésiophobie (peur du mouvement), catastrophisme (« ma colonne est foutue »), conflit professionnel, syndrome dépressif, recherche de bénéfice secondaire.
30–40 % des « échecs thérapeutiques » sont en réalité des problèmes d'adhésion non explorés.
Réponse D : Faux.
Un déficit sensitif isolé STABLE (hypoesthésie sans déficit moteur, sans signe de queue de cheval) n'est PAS une indication chirurgicale en urgence. La chirurgie de la hernie discale (discectomie) reste indiquée principalement sur :
- Sciatique hyperalgique vraie (résistance palier III ≥ 48 h)
- Déficit moteur progressif ou < 3/5
- Syndrome de la queue de cheval (urgence neurochir absolue)
À 10 jours d'évolution, la récupération spontanée est de 50 % à 6 semaines et 70 % à 3 mois sans chirurgie (Weber, Spine ; Peul et al., NEJM 2007). La précipitation chirurgicale n'améliore pas le résultat à 1–2 ans. La patiente perdra du temps de récupération naturelle et s'exposera aux complications chirurgicales (FBSS — Failed Back Surgery Syndrome).
La synthèse en diapo :

Vous avez optimisé le traitement la veille (morphine LP 10 mg x 2 + LI 5 mg si besoin, paracétamol et AINS poursuivis, kinésithérapie active prescrite, reconvocation à 48 h).
Le lendemain à 22 h, le mari de Mme Dubois vous appelle (vous êtes de garde / régulation libérale) :
« Docteur, ma femme me demande si c'est normal — elle a une sensation bizarre quand elle s'essuie après être allée aux toilettes, comme si la peau était endormie. Elle dit que c'est gênant mais que c'est sûrement les médicaments. Bon, on rappellera demain matin du coup ? »
Quelle est votre conduite ?
- Rassurer le mari : il s'agit probablement d'un effet indésirable des opioïdes (rétention/incontinence par regorgement, paresthésies). Réévaluer le lendemain matin en consultation programmée.
- Demander à l'époux d'amener IMMÉDIATEMENT sa femme aux urgences pour suspicion de syndrome de la queue de cheval ; rédiger un courrier d'adressage avec les signes constatés.
- Demander une IRM lombaire en ambulatoire dès le lendemain matin, en gardant la patiente à domicile cette nuit avec consignes de surveillance.
- En cas de tableau évoquant une compression médullaire (et non un SdQDC pur), une IRM PAN-rachidienne incluant l'étage dorsal doit être demandée : ne pas se limiter au lombaire.
Les bonnes réponses sont B et D.
Réponse A : Faux.
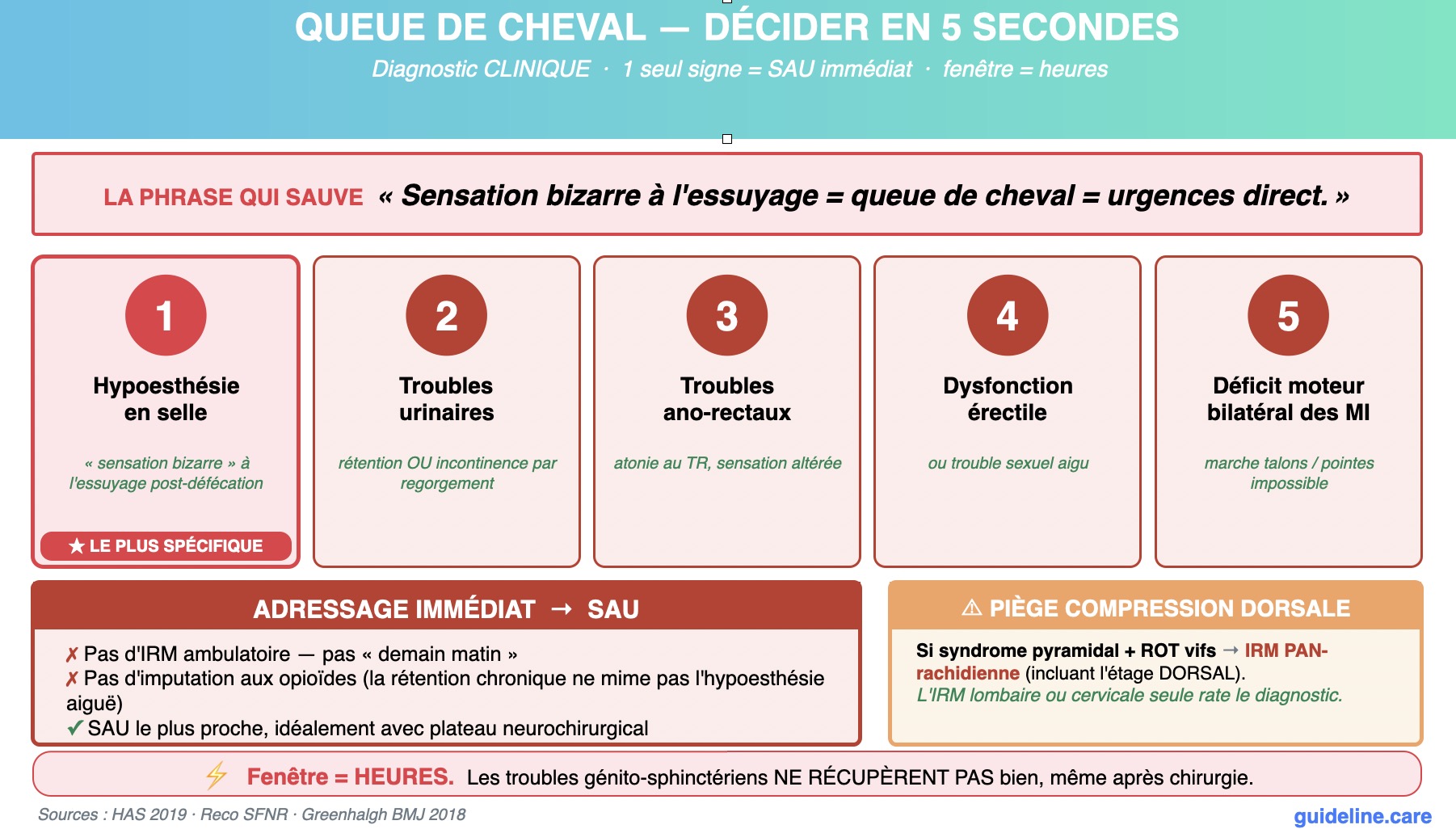
C'est l'erreur à NE PAS commettre. La sensation « bizarre » à l'essuyage post-défécation correspond à une hypoesthésie périnéale => signe le PLUS SPÉCIFIQUE du syndrome de la queue de cheval (SdQDC). Cette présentation impose un adressage immédiat aux urgences. Imputer ces signes aux opioïdes (qui causent classiquement constipation et rétention chronique, pas une hypoesthésie en selle aiguë) constitue une perte de chance. Les troubles génito-sphinctériens du SdQDC NE RÉCUPÈRENT PAS BIEN, même après chirurgie en urgence. La fenêtre thérapeutique est de quelques heures, pas de quelques jours.
Réponse B : Vrai.
Adressage immédiat aux urgences (Service d'Accueil des Urgences le plus proche, idéalement avec plateau neurochirurgical ou conventionné). Diagnostic CLINIQUE => n'attendez JAMAIS un tableau complet. Tout patient lombosciatique présentant l'un des signes suivants doit être adressé sans délai :
Hypoesthésie en selle / paresthésies périnéales / sensation altérée à l'essuyage
Troubles urinaires aigus (rétention OU incontinence par regorgement)
Troubles ano-rectaux (atonie au TR, sensation altérée)
Dysfonction érectile aiguë / troubles sexuels brutaux
Déficit moteur bilatéral des MI
Le médecin urgentiste demandera l'IRM en urgence et déclenchera l'avis neurochirurgical pour chirurgie dans les heures qui suivent.
Réponse C : Faux.
Une IRM ambulatoire « demain matin » est inadaptée :
Délai trop long : la fenêtre thérapeutique du SdQDC se compte en heures, pas en jours.
La patiente nécessite l'évaluation urgentiste/neurochirurgicale parallèle, pas seulement l'imagerie.
Seule l'IRM en urgence dans une structure équipée permet la chirurgie immédiate si confirmation.
Le risque médico-légal d'un retard est majeur (perte de chance documentée, séquelles définitives).
Ne jamais transformer une urgence en consultation programmée. Le bon réflexe — phrase à mémoriser : « Suspicion de queue de cheval = SAU, point. »
Réponse D : Vrai.
Pour le SdQDC strict (atteinte des racines sous L1-L2), une IRM lombaire suffit en théorie. MAIS — et c'est un piège classique :
Une compression médullaire DORSALE peut mimer un SdQDC ou se présenter par une claudication des MI.
Si on demande une IRM cervicale ou lombaire seulement, on manque l'étage dorsal et on rate le diagnostic.
En pratique, devant tout tableau évoquant une compression médullaire (ROT vifs, syndrome pyramidal, déficit mal systématisé non radiculaire) → demander une IRM PAN-RACHIDIENNE incluant l'étage dorsal.
Ici, la priorité reste l'adressage immédiat aux urgences (réponse B), où l'imagerie sera ciblée selon le tableau clinique. Mais le MG doit connaître cette règle pour rédiger une demande d'IRM correcte quand il en prescrit une.
La synthèse en diapo :
Le mot de l'expert sur le parcours type en post-op d'un patient finalement opéré d'une hernie discale :
Et voilà, c'est la fin de ce cas clinique. Bravo !

Voici la fiche de synthèse sur la lombosciatique aiguë :
Cliquez-ici pour ouvrir la fiche
Messages clés à retenir
Les 10 points clés à retenir :
1) Pas d'imagerie avant 4 à 6 semaines dans une lombosciatique sans drapeau rouge (HAS 2019).
2) Six drapeaux rouges à éliminer en < 60 secondes : traumatisme · irradiation/déficit neuro · douleur non mécanique · fièvre · ATCD néoplasie ou amaigrissement · prise d'anticoagulants.
3) Sciatique hyperalgique = résistance au palier III (morphine) pendant ≥ 48 h. Avant ce stade : optimisation thérapeutique, pas d'urgences neurochirurgicales.
4) Hypoesthésie en selle = signe le plus spécifique du syndrome de la queue de cheval (la « sensation bizarre » à l'essuyage post-défécation).
5) Un seul signe génito-sphinctérien aigu = SAU immédiat. Pas d'IRM ambulatoire, pas « demain matin ». Fenêtre thérapeutique = heures.
6) A 50 ans, 80 % de discopathies, 60 % de protrusions, 36 % de hernies… chez des sujets totalement asymptomatiques. L'IRM précoce = anxiogène plus que bénéfique.
7) Repos strict au lit = délétère. Mouvement adapté + kinésithérapie ACTIVE + reprise précoce du travail (recommandation HAS 2019).
8) Pas de corticoïdes oraux d'emblée dans la sciatique commune (Goldberg JAMA 2015 : aucun bénéfice clinique vs placebo).
9) Compression médullaire dorsale = piège classique. Devant un syndrome pyramidal + ROT vifs, demander une IRM pan-rachidienne (incluant l'étage dorsal).
10) Fdr de chronicisation = 30 à 40 % des « échecs thérapeutiques » apparents (kinésiophobie, catastrophisme, conflit pro, dépression). À explorer AVANT toute escalade médicamenteuse !
Les fiches de synthèse :