Si vous êtes déjà inscrit, tapez juste votre adresse email puis votre mot de passe
Cas clinique de la semaine 12 - BPCO en médecine générale
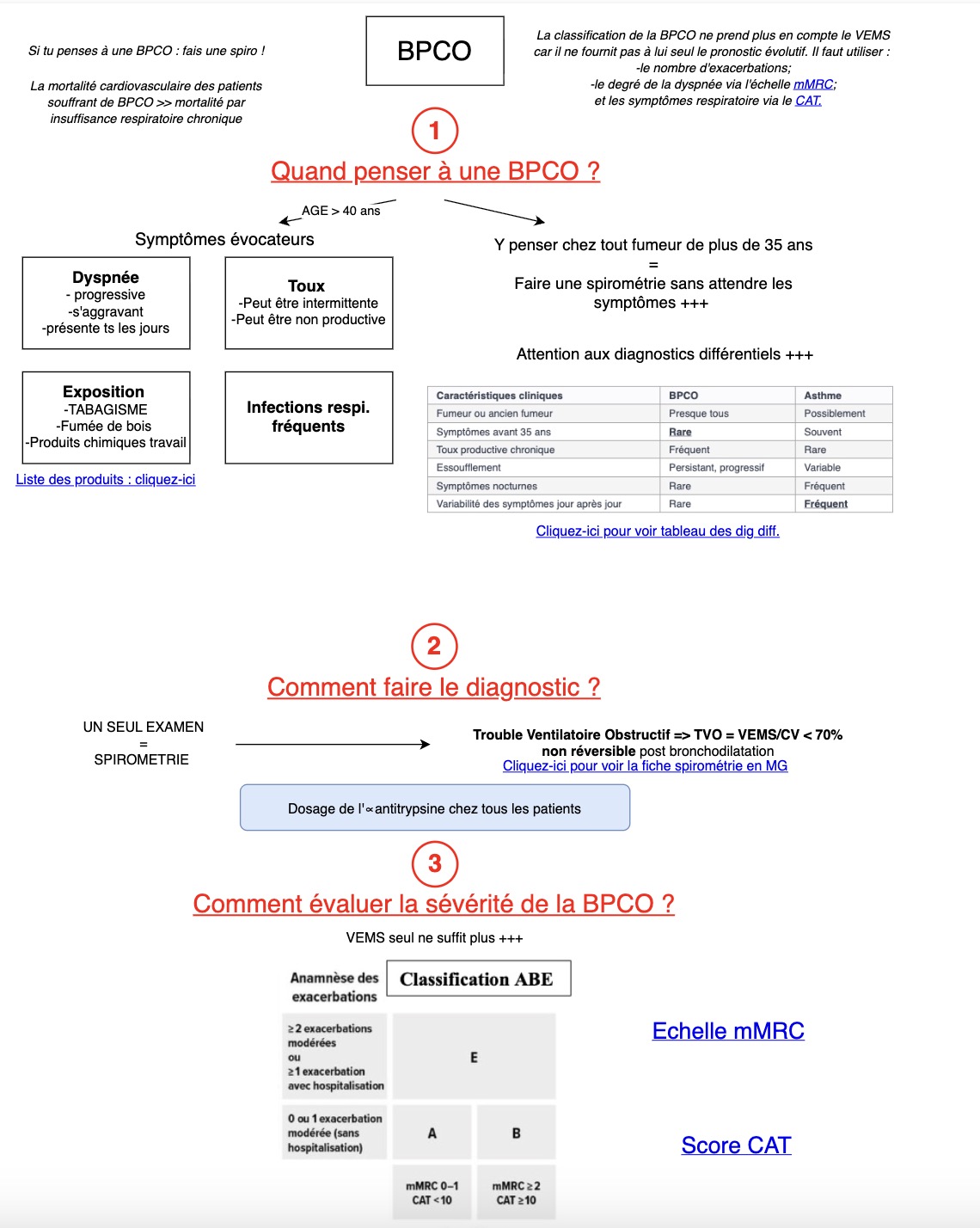
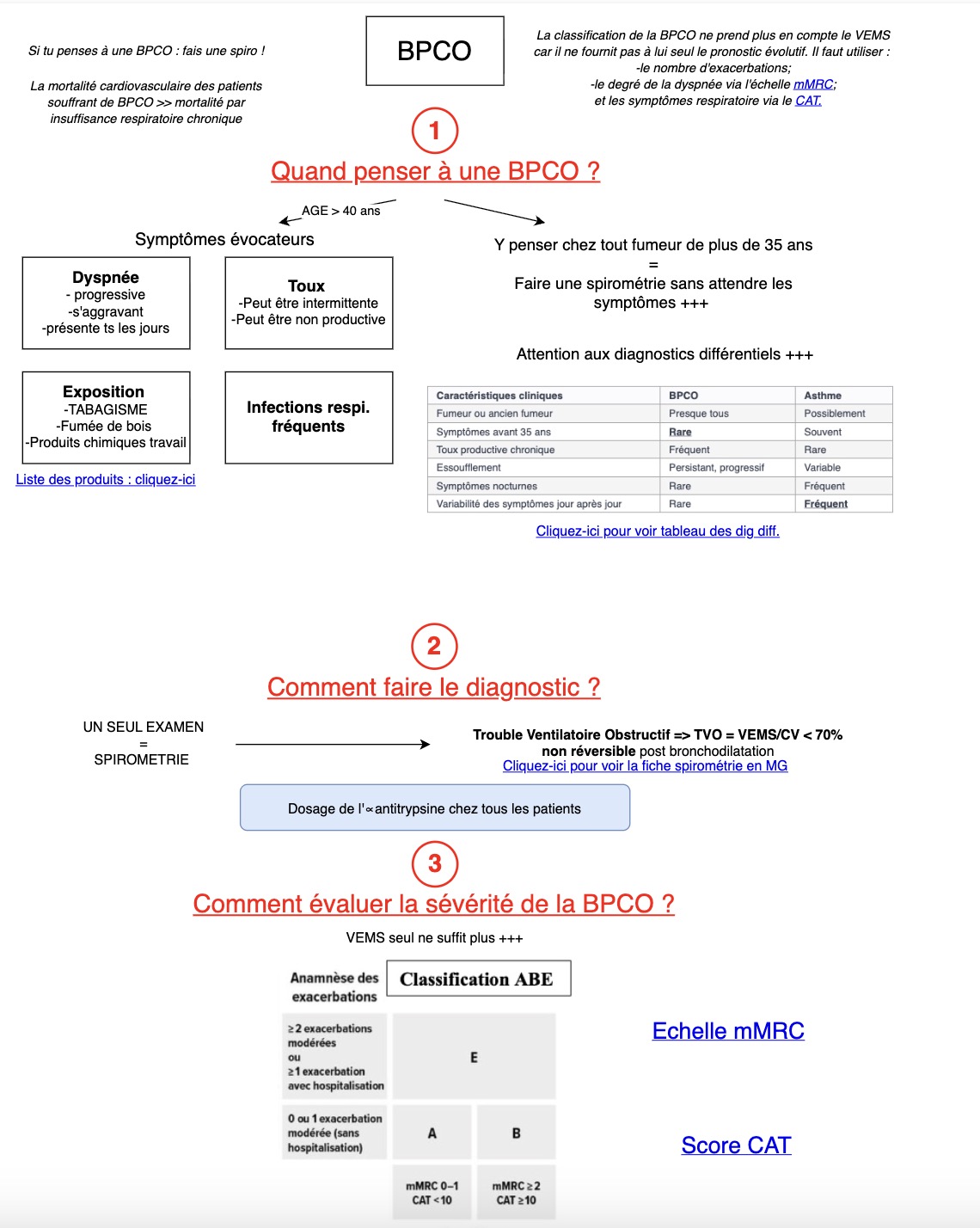
Introduction
Dans ce cas clinique vous verrez :
Comment diagnostiquer une BPCO sur la radiographie thoracique et la spirométrie ?
Quelle stratégie thérapeutique initier selon le profil du patient — choix entre mono-, bi- et trithérapie inhalée selon GOLD.
Comment optimiser la prise en charge globale — vaccination antipneumococcique (HAS déc. 2024), indications de l'oxygénothérapie et place des macrolides.
Les précautions à prendre avant un vol en avion chez le patient BPCO sévère — critères du test en hypoxie et conduite à tenir selon le résultat
A la fin de ce cas clinique, vous recevrez :
Les 10 points à retenir sur la BPCO en 2026 en MG,
Une fiche de synthèse à appliquer en Cs avec modèles d'ordonnance type,
Toute la MG 100% EBM et facile !
Cas clinique de la semaine 12 - BPCO
Vous recevez dans votre cabinet Mr M. 67 ans, que vous suivez pour une hypertension artérielle sous PERINDOPRIL, suite à une hospitalisation lorsqu’il était en vacances en Savoie il y a 1 mois. Il vous dit qu’il a présenté une « infection qui est tombée sur les bronches » et devant la persistance de la toux, il a réalisé une radiographie des poumons qu’il vous tend :
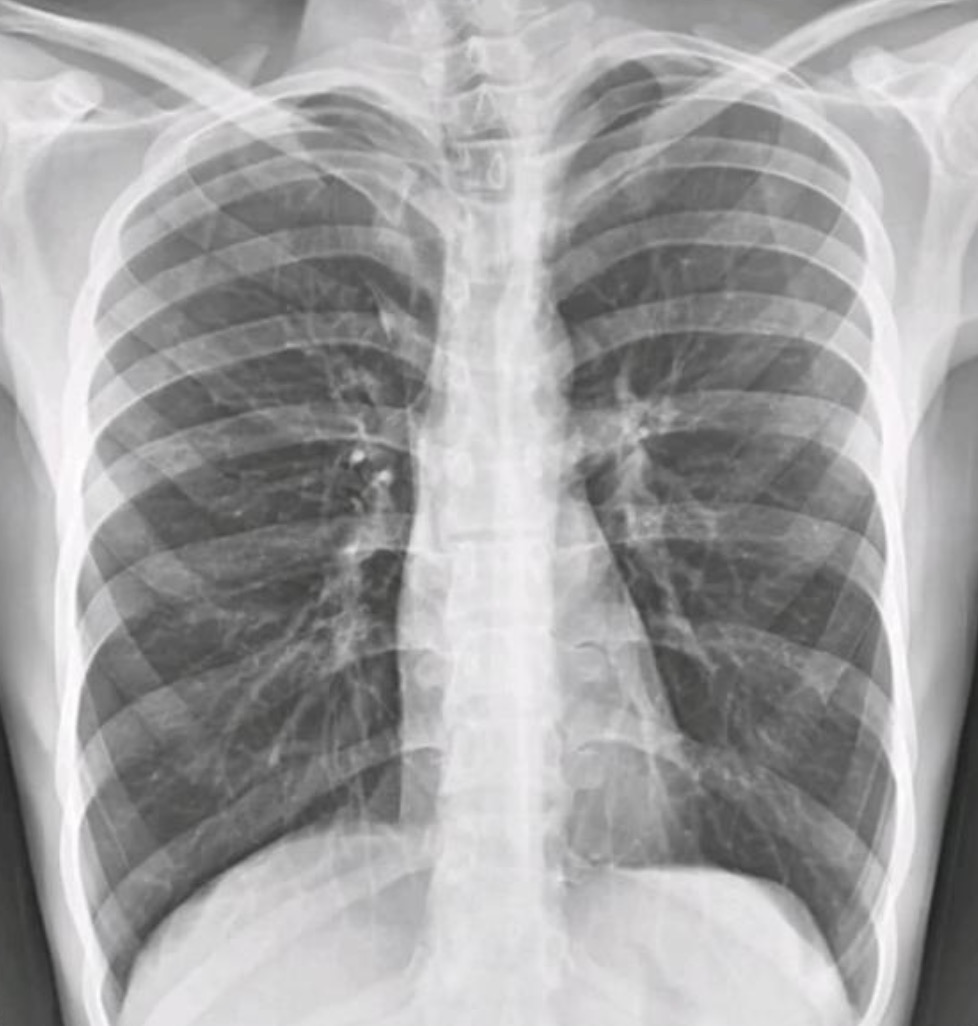
Cette radiographie vous évoque :
- Une pneumonie
- Une bronchopathie chronique obstructive
- Un tableau de décompensation cardiaque
- La radiographie thoracique est normale
La bonne réponse est B.
Réponse A : Faux. La pneumonie se définit radiologiquement par une condensation alvéolaire systématisée : opacité homogène, à limites nettes, respectant une topographie lobaire ou segmentaire, souvent associée à un bronchogramme aérien (bronches visibles en noir au sein de l'opacité blanche).
Exemple de condensation avec bronchogramme aérien :
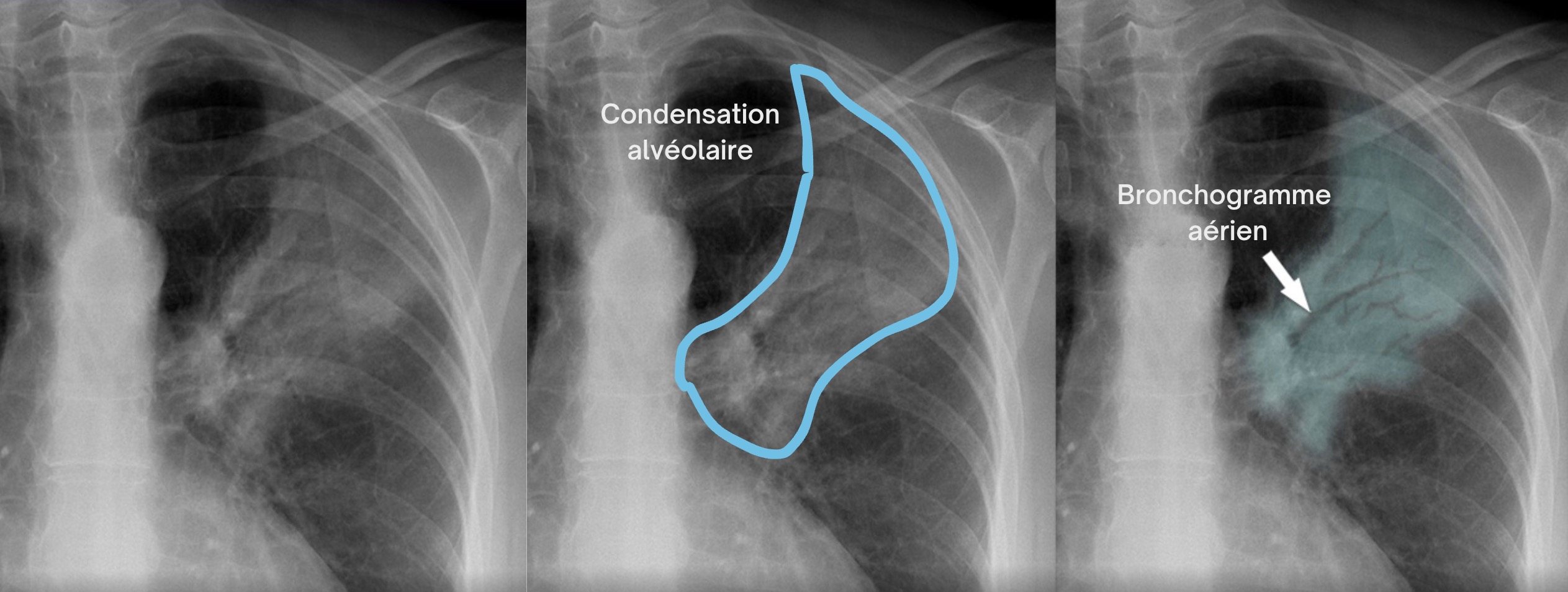
Ici, aucun de ces éléments n'est présent 👉 Le cliché montre au contraire une hyperclarté diffuse des deux champs pulmonaires avec des coupoles basses et des côtes horizontales, en parfait contraste avec l'aspect d'une pneumonie.
RP originale 👇
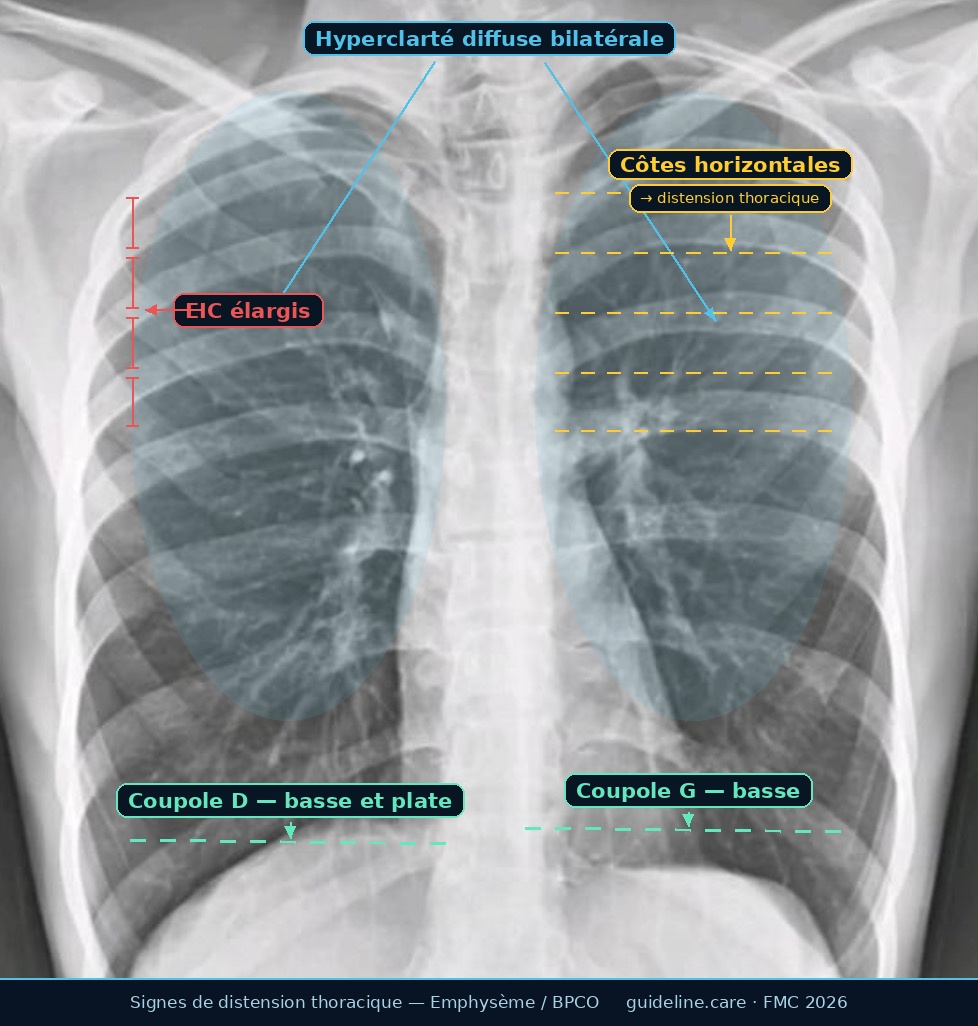
RP annotée 👇
En pratique, une pneumonie s'accompagne presque toujours de fièvre ≥ 38°C, de toux productive récente et d'un syndrome infectieux clinique — des éléments absents ici.
Tips ☝ :
Critères radio d'une pneumonie : condensation alvéolaire systématisée, bronchogramme aérien.
À ne pas confondre avec : atélectasie (rétraction), OAP (opacités bilatérales périhilaires), épanchement pleural (ligne de Damoiseau).
Réponse B: Vrai. La radiographie de Mr M. présente les 4 signes cardinaux de distension thoracique liés à l'emphysème :
- hyperclarté du parenchyme (destruction alvéolaire → air piégé),
- aplatissement des coupoles diaphragmatiques (hyperinflation chronique),
- horizontalisation des côtes (cage thoracique figée en inspiration) et
- élargissement des espaces intercostaux. cf radio illustrée au dessus.
Ces signes traduisent un emphysème, complication fréquente de la BPCO. Attention ! la radio seule ne confirme pas le diagnostic — elle oriente seulement.
Chez ce patient fumeur de 67 ans hospitalisé pour probable exacerbation (il y a un mois) le diagnostic de BPCO doit être au premier plan.
Réponse C : Faux, la décompensation cardiaque gauche (OAP) présente à la radio une sémiologie distincte et reconnaissable. On recherche : cardiomégalie (rapport cardiothoracique RCT > 0,5 mesuré sur un cliché PA en inspiration), opacités péri-hilaires en ailes de papillon, lignes de Kerley B (opacités horizontales périphériques < 2 cm, témoins d'œdème interstitiel), et épanchements pleuraux bilatéraux prédominant à droite.
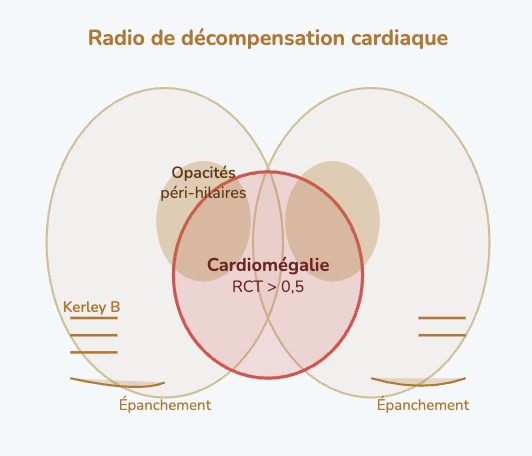
☝ Attention : BPCO et insuffisance cardiaque peuvent coexister — elles partagent la dyspnée et la toux. Le doute imposerait un ECG, un BNP/NT-proBNP et une échographie cardiaque dans ce cas.
Réponse D : Faux.
Une radiographie thoracique normale se caractérise par des coupoles diaphragmatiques arquées et bien visibles, des côtes à orientation oblique descendante, un parenchyme pulmonaire de densité homogène avec une vascularisation visible jusqu'aux 2/3 externes, et un rapport cardiothoracique < 0,5. Ici, les 4 signes de distension sont présents et constituent une anomalie radiologique significative.
☝ Attention : Une radio dite « normale » n'exclut pas une BPCO débutante => Limite de la radio : sensibilité < 50% pour la BPCO débutante. La spirométrie reste indispensable et ne peut pas être remplacée par la radiographie.
👉 En pratique, tout fumeur de plus de 40 ans avec dyspnée ou toux chronique doit bénéficier d'une spirométrie, même si la radio est normale.
En 2026, comment se définit la BPCO, quelle est la différence fondamentale entre BPCO et emphysème, la BPCO est-elle encore sous diagnostiquée, réponses avec Dr Paulin Fra, pneumologue au CHU de Saint Etienne dans cette courte video :
Afin de confirmer votre hypothèse diagnostique, vous retrouvez dans le dossier du patient, une courbe de spirométrie datant d’il y 4 mois :
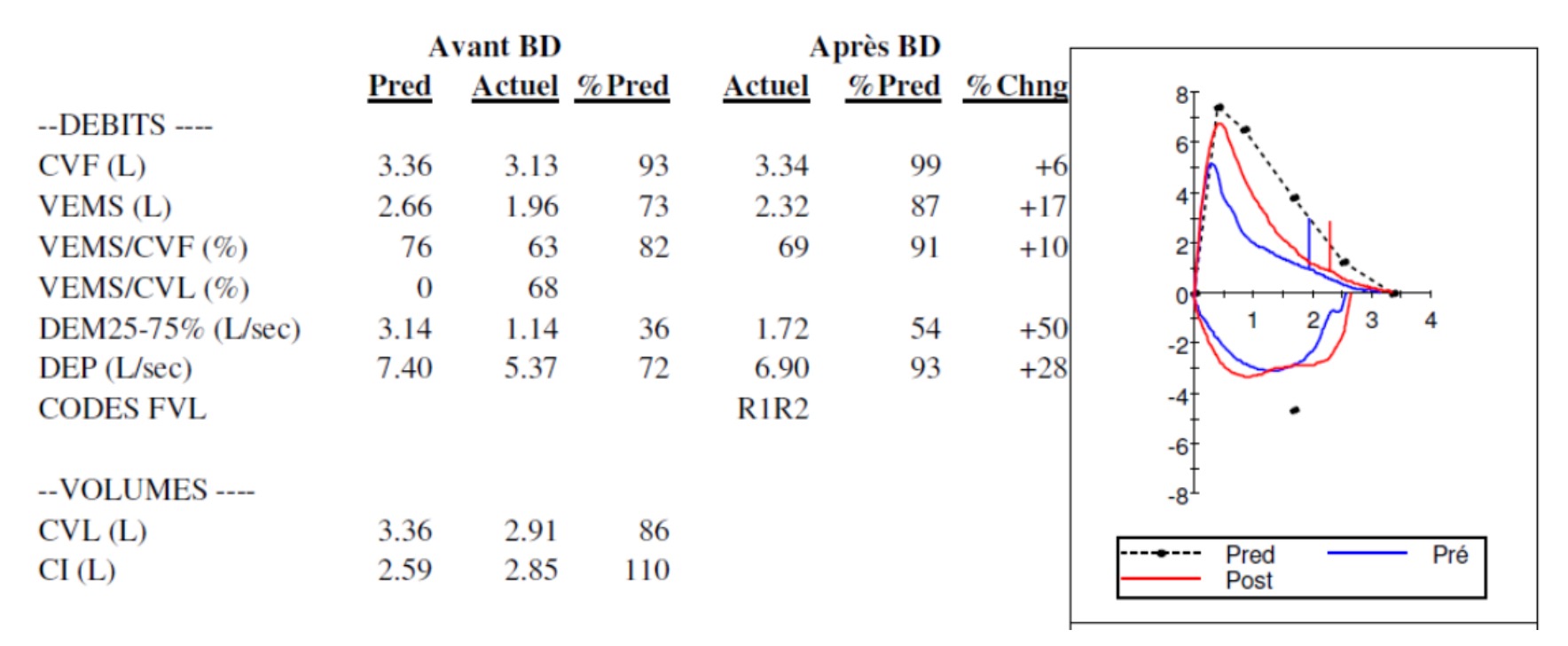
- La spirométrie est dans les limites de la normale pour un homme de 67 ans
- Cette spirométrie vous évoque un asthme « vieilli »
- Vous évoquez une maladie interstitielle, et vous compléter le bilan par un TDM thoracique
- Cette spirométrie confirme le diagnostic de BPCO
La bonne réponse est D.
Une spirométrie normale se définit par un VEMS/CVF ≥ 70% post-bronchodilatateur et un VEMS ≥ 80% de la valeur théorique prédite (ajustée à l'âge, au sexe et à la taille).
Ici, le VEMS/CVF avant BD est à 63% — bien en dessous du seuil de 70% — ce qui signe un trouble ventilatoire obstructif (TVO). De plus, la courbe du patient se situe nettement en dessous de la courbe en pointillés (valeurs prédites), notamment pour les débits distaux (DEM25-75 à seulement 36% du prédit), traduisant une obstruction significative des petites voies aériennes ! Enfin, l'aspect de la courbe débit-volume est concave, caractéristique du TVO. Ces anomalies ne sont jamais normales, quel que soit l'âge du patient.
Critère diagnostique : VEMS/CVF post-BD < 70% = TVO.
Ici : VEMS/CVF = 63% avant BD et 69% après BD → TVO persistant = non réversible
DEM25-75 à 36% : atteinte sévère des petites voies aériennes, marqueur de l'obstruction distale.
Apprenez à faire des spirométrie (en 1h chrono) dans votre quotidien au cabinet de MG, inscrivez-vous à notre formation "SPIROMETRIE FACILE EN MG" avec Pr Poussel Mathias du CHRU de Nancy :
Je m'inscris à la formation en cliquant ici
Le reste de l’interrogatoire vous rapporte que le patient présente une dyspnée lors d’efforts modérés et des expectorations chroniques matinales associées à cette toux depuis plusieurs mois.
- Vous introduisez d’emblée une bithérapie bronchodilatatrice (ex : ULTIBRO)
- Vous introduisez une monothérapie bronchodilatatrice (ex : OMBREZ)
- Vous introduisez une trithérapie avec association de corticostéroïdes inhalés (ex : TRELEGY)
- Vous n’introduisez pas de traitement et proposez un relai du traitement IEC par un autre traitement anti-hypertenseur
La bonne réponse est A.
Réponse A : Vrai. Selon GOLD 2025, M. M. appartient au Groupe E (≥ 1 hospitalisation pour exacerbation dans l'année). Ce groupe impose une bithérapie LABA + LAMA d'emblée, quelle que soit la sévérité spirométrique.
=> Le LABA (β2-agoniste longue durée) bronchodilate via relaxation musculaire.
=> Le LAMA (anticholinergique longue durée) réduit le tonus vagal bronchique.
Leur association est synergique : améliore le VEMS, réduit les exacerbations de 25% par rapport à la monothérapie (étude FLAME).
Exemples disponibles en France : Ultibro® Breezhaler (indacatérol/glycopyrronium), Anoro® Ellipta (uméclidinium/vilantérol), Spiolto® Respimat (tiotropium/olodatérol). Important : toujours évaluer et corriger la technique inhalatoire à chaque consultation — plus de 50% des patients l'utilisent incorrectement.
Groupe E GOLD 2025 : ≥ 2 exacerbations modérées/an OU ≥ 1 hospitalisation → LABA + LAMA d'emblée
Toujours avoir ce réflexe (comme dans l'asthme!) =>
- Est-ce que le traitement est pris ? (Observance)
- Est-ce que le traitement est bien pris ? (Technique)
- Est ce qu'on a réduit les facteurs extrinsèques aggravant la pathologie ? (Tabac +++)
Réponse B : Faux. La monothérapie bronchodilatatrice est réservée au Groupe A de GOLD 2025 : patients avec 0 ou 1 exacerbation modérée dans l'année (sans hospitalisation) ET dyspnée légère (mMRC 0–1 ou CAT < 10).
Réponse C : Faux. La trithérapie LABA + LAMA + CSI (corticostéroïdes inhalés) n'est pas recommandée en première intention. Elle s'envisage en cas d'échec ou de récidive sous bithérapie (nouvelle exacerbation), ou d'emblée si les éosinophiles sanguins ≥ 300/µL. Les CSI inhalés réduisent les exacerbations en BPCO mais n'ont de bénéfice démontré que chez les patients avec éosinophiles élevés (marqueur d'inflammation de type 2) et ils augmentent le risque de pneumonie. Exemples de trithérapie : Trelegy® Ellipta (uméclidinium/vilantérol/fluticasone), Trimbow® (beclométhasone/formotérol/glycopyrronium). La prescription d'emblée de CSI sans indication expose inutilement le patient aux effets secondaires (pneumonie, diabète, fragilité osseuse).
Réponse D : Faux. Le relai de l'IEC est souhaitable mais insuffisant comme seule action. Les IEC (ex. Périndopril) provoquent une toux sèche chronique chez 10 à 20% des patients par accumulation de bradykinine dans les voies aériennes — cette toux disparaît à l'arrêt en 1 à 4 semaines. Mais ce mécanisme n'explique pas la totalité du tableau clinique ici (spirométrie anormale préexistante). En l'absence de contre-indication, on relaie par un ARA2 (même indication thérapeutique, pas de toux). Cependant, ne pas traiter la BPCO sous prétexte de la toux médicamenteuse est une erreur : cette pathologie nécessite un traitement bronchodilatateur de fond.
Fiche de synthèse disponible avec l'abonnement guideline.care :
Finalement, pour faire simple, comment raisonner pour classer le patient en A, B ou E en pratique clinique ?
Dans le cadre de la prise en charge globale de sa BPCO, vous décidez d’optimiser la prise en charge en...
- proposant une oxygénothérapie transitoire à visée eupnéisante.
- proposant une vaccination antipneumococcique (PREVENAR 20) en 1 seule injection.
- proposant un traitement par macrolide (ex : ARYTHROMYCINE) au vu de l’antécédent d’hospitalisation pour infection respiratoire basse.
- Aucune de ces propositions n’est indiquée chez ce patient
La bonne réponse est B.
La HAS a publié en décembre 2024 une recommandation simplifiée sur la vaccination antipneumococcique. Désormais, le vaccin conjugué 20-valent (VPC20, Prevenar 20®) est recommandé à toutes les personnes de 65 ans et plus en une dose unique sans rappel. Cette approche remplace la séquence précédente VPC13 → VPP23 qui était confuse et mal appliquée. La vaccination peut être réalisée simultanément avec le vaccin grippal saisonnier (concomitance autorisée par l'AMM). Le Prevenar 20® couvre 20 sérotypes de pneumocoque dont les plus virulents.
=> Chez M. M. (67 ans + BPCO), le bénéfice est maximal : le pneumocoque est la 1ère cause bactérienne d'exacerbation infectieuse de BPCO. Associer systématiquement : grippe annuelle, COVID-19 à jour, zona (Shingrix®) en 2 doses.
L'oxygénothérapie à long cours (OLT) chez le patient BPCO répond à des critères stricts et précis :
Indications OLT : PaO₂ ≤ 55 mmHg en état stable · ou ≤ 60 mmHg si cœur pulmonaire/polyglobulie/HTAP
Efficacité prouvée uniquement si ≥ 15h/j : améliore la survie (MRC trial 1981, NOTT trial 1980)
Initiation et renouvellement : pneumologue obligatoire après 3 mois · GSA indispensable avant prescription.
Les macrolides au long cours (azithromycine 250 mg/j ou 3×/semaine) ont un effet anti-inflammatoire bronchique indépendant de leur propriété antibiotique — ils réduisent les exacerbations de 37% (Albert RK, NEJM 2011).

Quand demander avis au pneumologue, quand prescrire une OLD, quand demander des gaz du sang, Dr Pauline, nous résume tout dans cette courte video :
Le patient revient vous voir 2 ans plus tard. Il n’a pas présenté d’infection respiratoire dans l’année mais sa fonction respiratoire s’est aggravée avec maintenant un VEMS à 0.98 L. Il n’a pas d’oxygénothérapie de longue durée. Il souhaite voyager au Mexique cet été, et vous demande des précisions concernant le vol en avion :
- Le vol en avion est contre-indiqué au vu du risque de pneumothorax important
- Vous le rassurez, il peut voyager sans oxygène le temps du vol s’il porte des bas de contention
- Vous l’adressez pour un test d’hypoxie
- Vous lui prescrivez une oxygénothérapie transitoire le temps du vol, au vu de la baisse attendue de PaO2.
La bonne réponse est C.
Réponse A : Faux. Un antécédent de pneumothorax ne contre-indique pas définitivement le vol en avion.
Les recommandations françaises de la SPLF (2023) préconisent d'attendre au moins 2 semaines après résolution complète d'un pneumothorax spontané primaire, confirmée par radio ou scanner. Après ce délai, le vol est autorisé.
Pour un pneumothorax secondaire (sur BPCO emphysémateuse), le délai est plus long et l'évaluation pneumologique est recommandée.
Concernant le risque de pneumothorax en vol : la pressurisation de la cabine est maintenue à une pression équivalente à une altitude de 1500–2440 m (FiO₂ ≈ 15%), ce qui réduit légèrement le volume gazeux. Le risque de pneumothorax in-flight existe mais est rare et non contre-indique pas le vol en l'absence d'antécédent récent. Ici, la vraie contre-indication potentielle est l'hypoxémie, pas le pneumothorax.

Réponse B : Faux. Les bas de contention sont indiqués pour tout voyage aérien long courrier pour prévenir la TVP, mais ils n'ont aucun effet sur la désaturation en oxygène.
Ce conseil, bien qu'utile, ne répond pas au vrai problème de ce patient. Avec un VEMS = 0,98 L (inférieur à 1 L), M. M. remplit le critère déclenchant un test en hypoxie obligatoire avant tout vol commercial.
Ce test (dit HAST — Hypoxia Altitude Simulation Test) expose le patient à une FiO₂ de 15% pendant 20 minutes pour simuler les conditions de cabine => Sans ce test, on ne peut pas affirmer que le patient peut voler sans oxygène. Si le test est négatif (SaO₂ ≥ 85% et PaO₂ ≥ 50 mmHg), il peut voler librement. Si positif, il aura besoin d'O₂ pendant le vol. Les bas de contention restent néanmoins indiqués dans tous les cas.
Réponse C : Vrai. Le test en hypoxie (HAST) simule les conditions de cabine d'avion : le patient respire un mélange gazeux à FiO₂ 15% pendant 20 minutes. Si la SaO₂ descend sous 85% ou la PaO₂ sous 50 mmHg, le test est positif : une oxygénothérapie de vol est nécessaire (débits de 2 ou 4 L/min selon résultat). On réalise alors le test sous O₂ : si la PaO₂ remonte au-dessus de 55 mmHg, le vol est autorisé avec O₂. Si elle reste inférieure à 55 mmHg malgré l'O₂, le vol est déconseillé. Le VEMS < 1 L de Mr M. est le déclencheur principal de ce test. Une fois le test réalisé avec résultat favorable, commander l'oxygène pour le vol auprès de la compagnie (prévoir 48–72h d'avance selon les compagnies). Les bas de contention restent indiqués en parallèle.
Pourquoi on vous parle de cela ? Car la BPCO est svt vue et revue par ailleurs et que ce sont des questions pratico pratiques qui peuvent vous "tomber dessus" ... c'est du quotidien quoi 😉
En cadeau, la "check list" BPCO et avion :
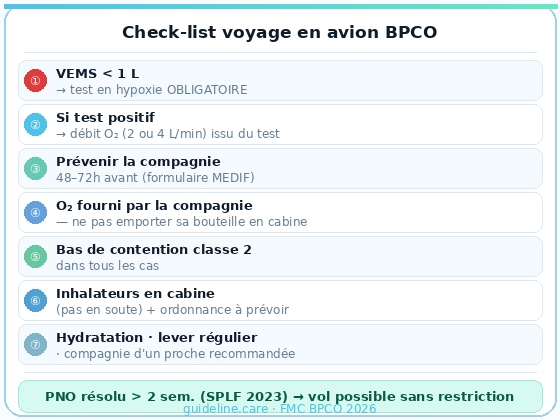
Et voilà c'est la fin de ce cas clinique concernant la BPCO en MG ! A la semaine prochaine pour un nouveau cas clinique !

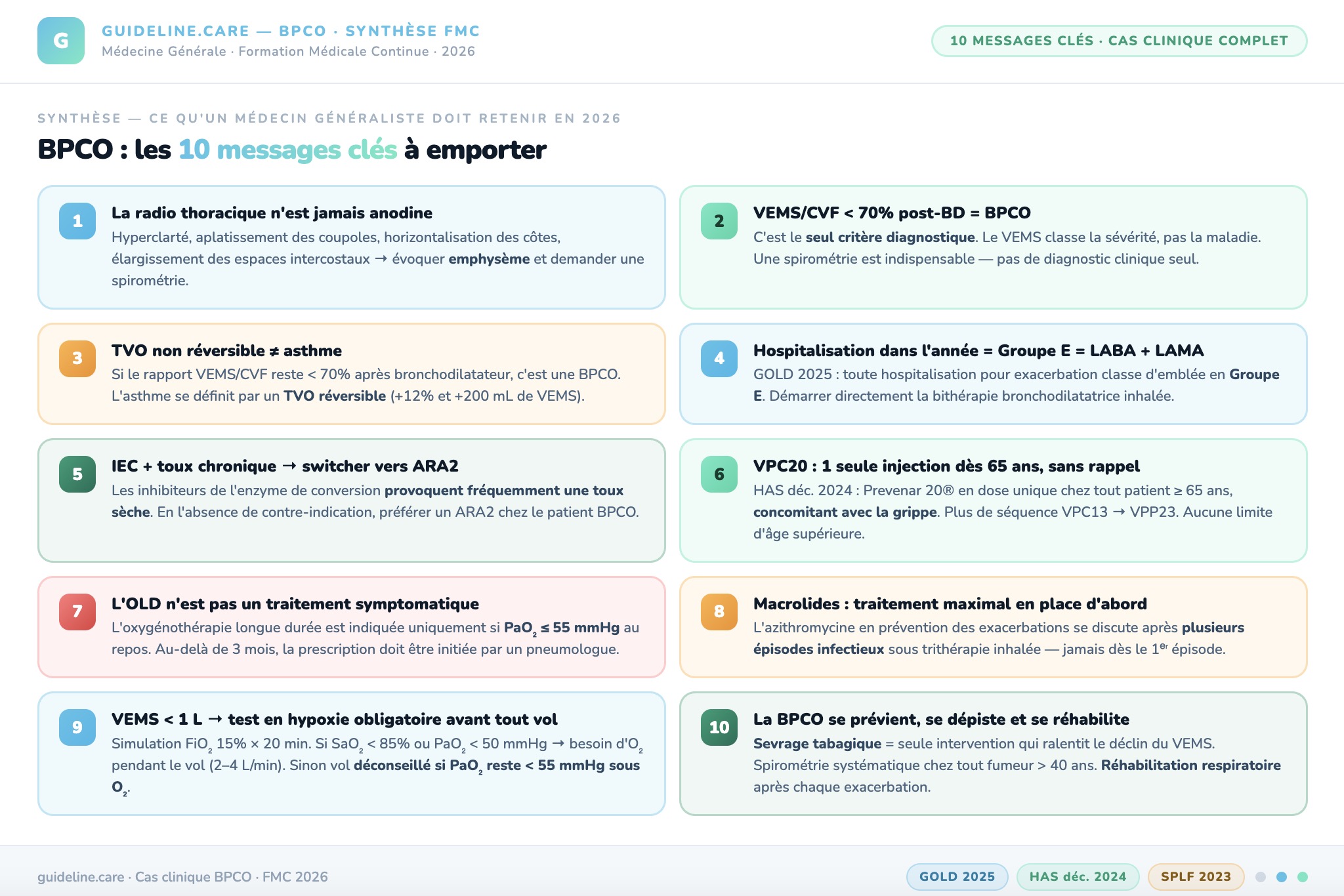
Messages clés à retenir
Les 10 messages clefs à retenir dans la BPCO en 2026 :
La fiche de synthèse GUIDELINE sur la prise en charge de la BPCO :
Cliquez-ici pour ouvrir la fiche