Si vous êtes déjà inscrit, tapez juste votre adresse email puis votre mot de passe
Cas clinique de la semaine 10 - Asthme en MG en médecine générale
Introduction
Dans ce cas clinique vous verrez :
Comment évaluer la sévérité d'une exacerbation d'asthme et poser l'indication d'un transfert aux urgences ?
Comment optimiser le traitement de fond après une hospitalisation en réanimation selon GINA 2025 ?
Quels examens complémentaires prescrire pour phénotyper un asthme et orienter vers une biothérapie ?
Comment identifier les facteurs de mauvais contrôle avant toute escalade thérapeutique ?
Comment utiliser le score ACT en pratique pour structurer la consultation de suivi ?
Au terme de ce cas clinique vous recevrez :
Une fiche synthétique sur l'escalade thérapeutique GINA 2025
Un algorithme décisionnel "3 feux" à appliquer dès la prochaine consultation
Les critères d'orientation vers le pneumologue et les indications des biothérapies
Cas clinique de la semaine 10 - Asthme en MG
Vous recevez en consultation Mme T. 37 ans, en surpoids, tabac 20 PA, que vous suivez pour une hypertension artérielle et un asthme évoluant depuis l’enfance traité par SYMBICORT 400/12 µg 2 bouffées matin et soir. Elle vous dit qu’elle présente depuis 2 jours des difficultés à respirer suite à la garde d’enfants en bas âge, et ne cédant pas à la prise itérative de SYMBICORT (plus de 10 bouffées par jour). Ce jour, elle est tachypnéique 30/min, et a du mal à finir ses phrases.
Au vu du tableau clinique, que faites-vous ?
- Vous majorez son traitement de fond à 4 bouffées matin et soir et à la demande
- Vous faites une spirométrie de réévalution de son asthme
- Vous adressez la patiente aux urgences
- Vous lui prescrivez des aérosols et une corticothérapie à domicile
La bonne réponse est C.
Cette situation clinique est un cas d'école de l'Asthme Aigu Grave (AAG) ou, du moins, d'une exacerbation sévère menaçant le pronostic vital immédiat.
En tant que médecin généraliste, votre rôle est ici le tri et l'orientation en urgence.
Comment analyser cette situation : les "Red Flags" => les critères de gravité à identifier tout de suite face à un patient présentant un asthme non stabilisé.
Avant de commenter les réponses, identifions pourquoi cette patiente est en danger :
- Signes de lutte et d'épuisement : fréquence respiratoire à 30/min (tachypnée sévère) et difficulté à finir ses phrases (signe de gravité extrême indiquant une capacité vitale effondrée).
- Échec du traitement de secours : plus de 10 bouffées de SYMBICORT (formotérol/budésonide) sans amélioration.
- Terrain à risque : tabagisme actif, surpoids et traitement de fond déjà en palier élevé (asthme difficile à contrôler).
Réponse A : Faux. Pourquoi c'est une erreur de stratégie : le SYMBICORT® est efficace pour les exacerbations légères à modérées. Ici, la patiente a déjà largement dépassé les doses maximales recommandées !
Le piège : augmenter encore les doses inhalées sur un arbre bronchique obstrué et inflammatoire est inefficace.
Le risque : perdre un temps précieux alors que la patiente nécessite une corticothérapie systémique et une bronchodilatation par nébulisation (plus puissante que l'inhalateur).
Quel est le rationnel donné par le GINA : Global Initiative For Asthma en novembre 2025 ? 👉
📘 GINA 2025 : Box 9-4 => Une fréquence respiratoire > 30/min, une SpO2 < 90 %, l'utilisation des muscles accessoires et l'incapacité à finir ses phrases définissent une exacerbation SÉVÈRE. Le traitement en ville est insuffisant. Les critères GINA d'hospitalisation en urgence sont clairement réunis ici.
Réponse B : Faux, la réalisation d'une spirométrie est même une contre-indication ! La spirométrie (EFR) est un examen de repos. Elle demande un effort expiratoire intense et prolongé que la patiente est physiquement incapable de fournir (elle ne peut même plus parler).
De plus, elle ne vous apporterait rien de nouveau : le diagnostic d'exacerbation est clinique, mesurer précisément le VEMS n'apporte rien à la prise en charge d'urgence.
Note sur le DEP : si vous vouliez un chiffre, seul le Débit Expiratoire de Pointe (DEP) au peak-flow pourrait être tenté, mais devant des signes de gravité évidents (difficulté à parler), il est même recommandé de ne pas perdre de temps avec cette mesure et de traiter immédiatement.
Réponse C : Vrai ! En effet, la patiente présente des critères d'hospitalisation immédiate selon les recommandations SPLF/GINA.
Signes cliniques de gravité :
- Fréquence respiratoire ≥ 30/min, mise en jeu des muscles respiratoires accessoires (impliquée par la difficulté à parler).
- Échec de la prise en charge initiale : absence de réponse aux bêta-2 mimétiques d'action rapide inhalés.
Risque vital : le transport doit se faire en SAMU (SMUR) et non par ses propres moyens ici.
Réponse D : Faux, la prescription d'aérosols et de corticothérapie à domicile est une erreur de sécurité. Bien que la corticothérapie orale (0,5 à 1 mg/kg) et les aérosols soient le traitement de l'exacerbation, l'état de cette patiente impose une surveillance continue. En effet, l'instabilité d'une patiente à 30 de FR peut la faire décompenser brutalement (pneumothorax, épuisement diaphragmatique, trouble du rythme sur hypoxie).
Dr Pauline Fra, pneumologue à Saint-Étienne, nous explique dans cette courte vidéo comment faire pour REPERER une situation d'urgence chez le patient asthmatique :
Traitement de la crise pour le patient : fin du tout SABA ! (Salbutamol) +++ 👉

Traitement de la crise à avoir au cabinet de MG 👉
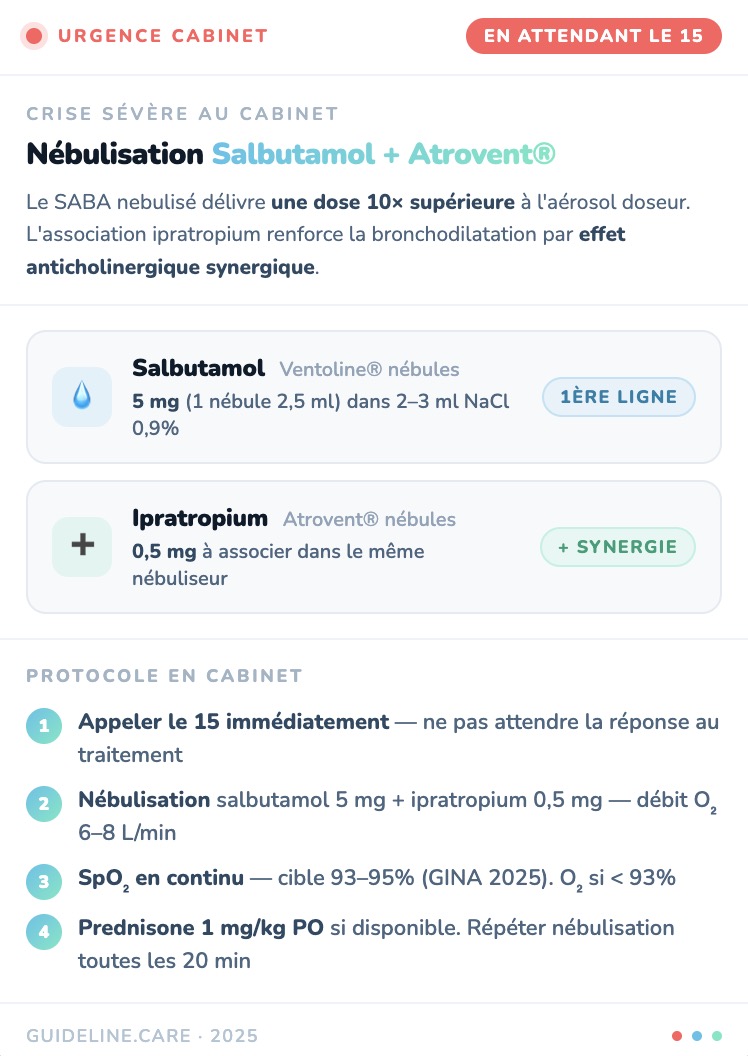
Vous avez adressé la patiente aux urgences et vous avez bien fait, car elle a été hospitalisée en réanimation pendant 7 jours. Elle est rentrée à domicile depuis un mois et revient vous voir suite aux conseils des médecins réanimateurs.
Vous décidez d’optimiser son traitement de fond :
- Vous relayez son traitement de fond par SYMBICORT par du TRIMBOW 87/5/9
- Vous majorez son traitement de fond par SYMBICORT par 4 bouffées matin et soir
- Vous relayez son traitement de fond par une aérosolthérapie (BRICANYL ET ATROVENT)
- Vous relayez son traitement de fond par une corticothérapie orale
La bonne réponse est A.
Réponse A : Vrai, la patiente a présenté une hospitalisation grave : son traitement de fond doit être majoré. Il faut qu’elle bénéficie d’une trithérapie inhalée (CSI + LABA + LAMA).
Réponse B : Faux, ici, majorer le traitement par SYMBICORT (CSI + LABA) n’est pas suffisant, car augmenter les doses de CSI-LABA ne fait pas monter de palier. On dépasse les doses maximales de sécurité sans bénéfice démontré sur la prévention des exacerbations !
Réponse C : Faux, les aérosols ne font pas partie du traitement de fond de l’asthme. Les aérosols (BRICANYL/terbutaline + ATROVENT/ipratropium) sont des traitements de la CRISE et non du traitement de fond de l'asthme. Les prescrire comme traitement de fond est une erreur thérapeutique fondamentale.
Le rationnel du GINA 2025 :
📘 Le traitement de fond (controller treatment) repose exclusivement sur les CSI ± LABA ± LAMA ± biothérapies selon les paliers. Les SABA (BRICANYL) sont des reliever medications (traitement de secours). L'ATROVENT (ipratropium) est utilisé en aigu, mais n'a pas d'indication comme traitement de fond de l'asthme en ambulatoire.
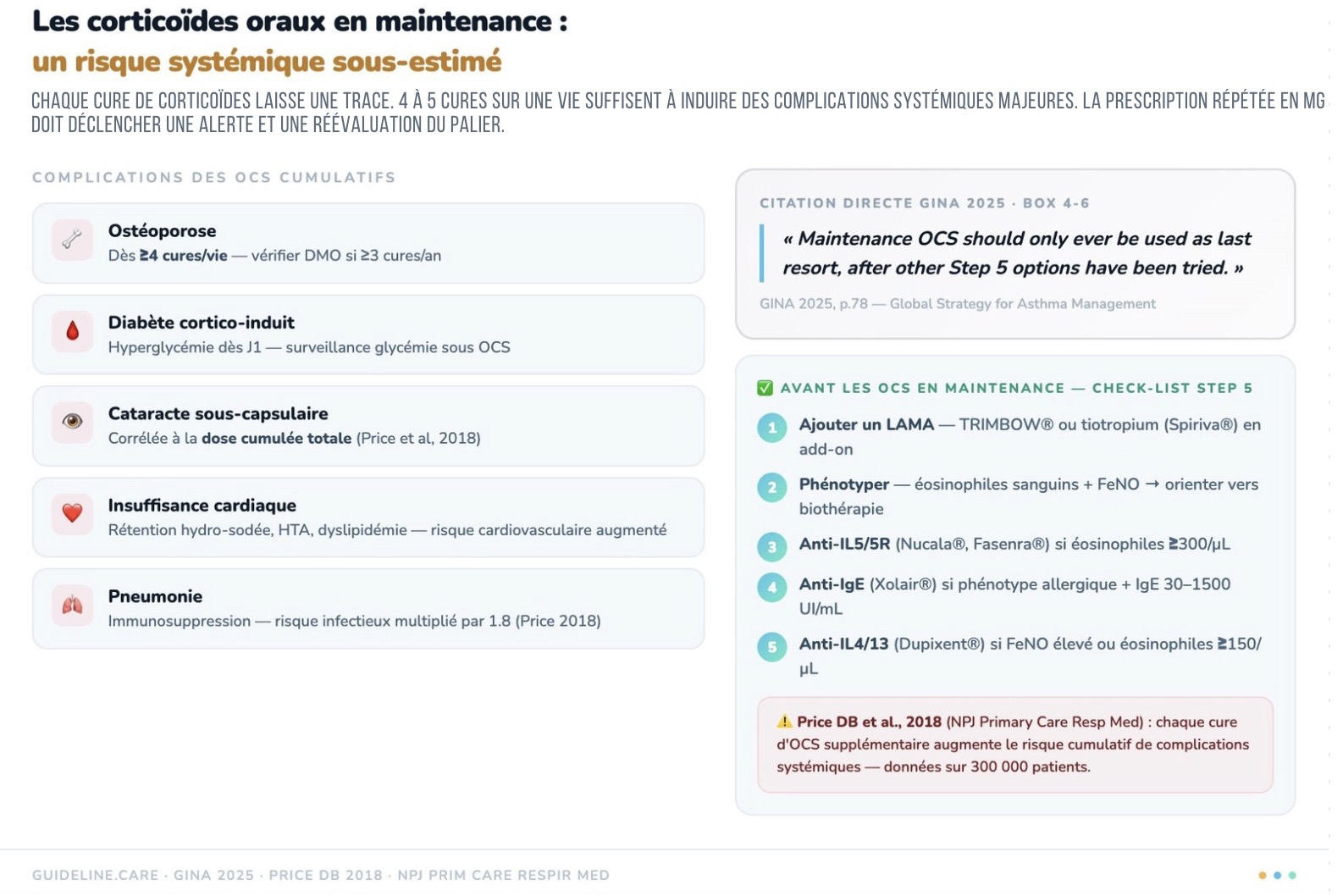
Réponse D : Faux, la corticothérapie orale est un traitement de la crise d’asthme. On insiste sur l'effet iatrogène de la corticothérapie per os, notamment sur le cumul de doses au cours de l'année... Le rôle du MG est de bien faire attention à cela de façon transversale, également à travers l'ensemble des prescriptions dans toutes les pathologies éventuelles pour un même patient.
Avant toute escalade thérapeutique, il faut TOUJOURS vérifier 3 POINTS chez TOUS LES PATIENTS :
1) Est-ce que le patient prend le traitement => OBSERVANCE ?
2) Est-ce que le patient prend correctement le traitement => TECHNIQUE D'INHALATION ?
3) Est-ce qu'il y a des facteurs extrinsèques de mauvais contrôle => ENVIRONNEMENT ?
Dr Pauline Fra, pneumologue, nous résume cela dans cette courte vidéo :
Si vous avez vérifié ces 3 points (observance, technique et facteurs de mauvais contrôle) et qu'ils sont au vert, vous pouvez alors appliquer le schéma du GINA pour vous guider dans l'escalade thérapeutique :

Vous décidez ensuite de lui proposer une prise en charge globale de sa maladie respiratoire.
Vous lui prescrivez donc :
- Une recherche d’IgE spécifiques type Phadiatop pour dépister une allergie respiratoire
- Une recherche d’IgE spécifiques type Phadiatop pour diagnostiquer une allergie respiratoire
- Une prise de sang avec notamment dosage des éosinophiles
- Un dosage du FeNO (Fraction exhalée du NO)
La bonne réponse est A.
Réponse A : Vrai, le Phadiatop permet de rechercher la présence d’IgE spécifiques dans un mélange d’allergènes. En revanche, il ne permet pas de détecter précisément l’allergène en cause.
Mon tip d'allergologue 💎 :
Retenons que le Phadiatop permet d'ÉLIMINER une allergie. Quand il revient négatif, il permet d'éliminer l'hypothèse d'une atopie et de ne pas adresser le patient chez un allergologue. Par contre, quand il est positif, comme il est très sensible, il faudra adresser le patient pour des prick-tests afin de savoir s'il est allergique ou non !
Réponse B : Faux. Ce sont les prick-tests qui permettent de diagnostiquer une allergie. Ici, cette patiente ne vous a pas évoqué de symptômes allergiques, vous pouvez seulement proposer un dépistage en 1re intention.
Rationnel du GINA 2025 📘 :
Le diagnostic précis de l'allergie respiratoire repose sur les tests cutanés (prick-tests) et/ou le dosage des IgE spécifiques par allergène. L'adressage à l'allergologue est recommandé pour compléter le bilan si le Phadiatop est positif, notamment avant d'envisager une immunothérapie spécifique (GINA Box 4-6 : « allergen immunotherapy, e.g. HDM SLIT »).
Réponse C : Faux, bien que permettant de connaître le phénotype du patient, la recherche d’éosinophiles n’est plus systématique en 1re intention. En revanche, en cas d’asthme sévère mal contrôlé, son dosage sera utile au spécialiste avant prescription d’une biothérapie.
Réponse D : Faux, le dosage du FeNO est surtout utile pour vérifier l’observance et la bonne réponse au traitement de l’asthme.
La place des examens complémentaires dans l'asthme au travers des réponses à ce QCM résumée dans une slide :

Votre patiente est maintenant sous trithérapie inhalée associée à un traitement de secours par SYMBICORT. Elle revient vous voir car elle vous dit que, malgré la bonne observance du traitement, elle a recours au traitement de secours 2 à 3 fois par semaine.
Vous décidez de rechercher les facteurs de mauvais contrôle de l’asthme :
- Le tabagisme
- L'obésité
- Le reflux gastro oesophagien
- Le syndrome anxio-dépressif
Toutes les réponses sont justes !
Il faut même essayer d'initier un sevrage tabagique chez votre patiente, en prescrivant NICOPATCH en 1ère intention (1 mg ≈ 1 cigarette), par exemple.
Ici, la patiente est en surpoids et la perte de poids améliore le contrôle de l’asthme. De plus, la perte de poids limite la survenue d’un SAHOS, lui aussi facteur de mauvais contrôle de l’asthme.
Le RGO est aussi un facteur environnemental de dégradation potentielle d'un asthme, probablement via des phénomènes de micro-inhalation de liquide gastrique.
Vous pouvez proposer le questionnaire HAD, Beck ou Hamilton pour rechercher un élément pathologique anxio-dépressif chez la patiente.
Pour synthétiser les choses, voici une conduite à tenir à chaque consultation chez un patient asthmatique en MG lors de son suivi :

La patiente est malgré tout inquiète concernant son traitement de fond par corticostéroïdes inhalés.
Quelle est la bonne réponse parmi ces propositions ?
- Vous la rassurez concernant le risque de candidose buccale : un rinçage de la bouche après la prise inhalée permet le plus souvent de prévenir son apparition.
- Les doses de corticostéroïdes oraux ne sont pas suffisantes pour significativement augmenter le risque de maladies cardiovasculaires.
- Si elle envisage un projet de grossesse, il faudra prévoir une modification du traitement par CSI inhalé car la grossesse risque de déséquilibrer son asthme.
- Vous la rassurez, la dose de corticostéroïdes inhalés pourra rapidement être diminuée.
La bonne réponse est A.
Réponse A : Vrai, il faut bien le préciser au patient.
Réponse B : Faux, des études ont montré que la dose cumulative par année de 500 mg correspondrait au seuil toxique. Ce seuil est rapidement atteint : 2 exacerbations d’asthme par an, traitées chacune par 5 jours de corticoïdes, permettent déjà d’atteindre ce seuil.
Réponse C : Faux, la grossesse est un facteur de risque de mauvais contrôle de l’asthme, mais les corticostéroïdes ne se sont pas contre-indiqués pendant la grossesse.
Réponse D : Faux, elle semble malgré tout mal contrôlée avec une trithérapie bien conduite. Vous n’envisagez donc pas de diminuer la dose de CSI. Il faut d’abord corriger les facteurs de mauvais contrôle, et l’adresser à un pneumologue pour la suite de la prise en charge.
Pour conclure ce cas clinique, voici une petite video de synthèse sur la conduite à tenir face à un patient asthmatique en consultation de routine en MG :
BRAVO et À LA SEMAINE PROCHAINE !

Messages clés à retenir
Les 10 points clefs à retenir en MG :
1)La Ventoline® seule n'est plus le traitement de secours de 1ère ligne. Dès le palier 1, GINA 2025 recommande le CSI-formotérol à la demande (stratégie AIR) — chaque bouffée de crise traite aussi l'inflammation. L'utilisation de ≥ 3 flacons de SABA par an est un signal d'alarme de sous-traitement.
2) Deux signes suffisent pour envoyer un patient aux urgences sans attendre : l'incapacité à finir ses phrases et l'utilisation du SABA > 10 fois/jour sans amélioration. Ces deux critères sont aussi fiables que la SpO₂ ou la fréquence respiratoire pour décider du transfert.
3) Après une hospitalisation en réanimation, le traitement de fond doit être escaladé au palier 5. Une admission en réanimation est un facteur de risque majeur de récidive — rester au même palier est une erreur. Le premier geste est d'ajouter un LAMA (trithérapie TRIMBOW®), avant toute biothérapie.
4) Chaque escalade thérapeutique = une molécule ajoutée, pas une dose augmentée. Doubler les doses de CSI-LABA n'a pas démontré de bénéfice supérieur à l'ajout d'une troisième molécule. La logique GINA est structurelle, pas quantitative.
5) Avant d'escalader, vérifier systématiquement les 3 feux : observance réelle, technique inhalatoire (erronée chez > 50 % des patients), et facteur externe de mauvais contrôle (tabac, RGO, rhinite, SAHOS, médicaments aggravants). Une escalade sur mauvaise observance est une erreur thérapeutique.
6) Le score ACT est l'outil central de chaque consultation de suivi. Un ACT ≤ 19 impose d'analyser les 3 feux avant tout ajustement. Un ACT = 25 pendant 3 mois consécutifs autorise le step-down. Un ACT = 25 avec SABA > 3 flacons/an reste une fausse sécurité.
7) Les corticoïdes oraux en maintenance sont un dernier recours absolu. GINA 2025 est explicite : 4 à 5 cures d'OCS sur une vie suffisent à induire ostéoporose, diabète cortico-induit, cataracte et insuffisance cardiaque. Avant d'y recourir, LAMA puis biothérapie doivent avoir été essayés et discutés en pneumologie.
8) Le Phadiatop® est un test de dépistage, pas de diagnostic. Un résultat positif oriente vers l'allergologue pour prick-tests, il ne permet pas d'identifier l'allergène responsable. Un résultat négatif ne ferme pas la porte au phénotype T2 non IgE-médié.
9) Les biomarqueurs T2 (éosinophiles sanguins, FeNO) doivent être mesurés hors poussée et hors OCS. Les corticoïdes les abaissent artificiellement. Les seuils décisionnels : éosinophiles ≥ 300/µL pour anti-IL5, FeNO > 25 ppb sous CSI pour Dupilumab. Ces mesures appartiennent au bilan pré-biothérapie, pas au bilan de 1ère intention.
10) Les CSI sont sûrs pendant la grossesse, l'asthme non traité ne l'est pas. Un asthme instable expose la mère et le fœtus à une hypoxie dangereuse. Le tabagisme, l'obésité et l'anxiété-dépression sont trois facteurs de mauvais contrôle systématiquement sous-évalués en consultation, qui méritent une prise en charge active au même titre que le traitement inhalé.


