Si vous êtes déjà inscrit, tapez juste votre adresse email puis votre mot de passe
Cas clinique de la semaine 09 - Fièvre chez l'enfant en médecine générale
Introduction
Au cours de ce cas clinique, vous verrez :
L'âge comme premier réflexe : Pourquoi une même fièvre ne commande pas la même décision selon qu'on a affaire à un nourrisson de 1 mois ou à un enfant de 5 ans — et où se situe le seuil de l'hospitalisation systématique.
Le piège du chiffre thermométrique : Comment utiliser le score de McCarthy et les critères NICE "Traffic light" pour objectiver le risque d'infection bactérienne sévère, et cesser de décider sur la base d'une température isolée.
Quand demander un bilan complémentaire et dans quelles situations cliniques on passe directement le relai à l'hôpital sans différer.
Quelle est la prise en charge antipyrétique adaptée en 2026 ?
Au terme de ce cas clinique vous recevrez :
Une fiche de synthèse des 10 points clés,
Un arbre décisionnel fièvre aiguë de l'enfant prêt à l'emploi,
Le tout 100% Evidence Based Medicine et 100% Médecine Générale.
Cas clinique de la semaine 09 - Fièvre chez l'enfant
Vous voyez en consultation un jeune garçon âgé de 5 ans à jour dans ses vaccinations et sans antécédent personnel particulier en dehors de crises convulsives hyperthermiques simples (2 épisodes entre l’âge de 3 et 4 ans) qui présente une fièvre à 39° depuis 72h.
Le développement psychomoteur est normal. Il existe essentiellement des pics fébriles le matin et le soir. Il est un peu fatigué mais continue de bien s’alimenter.
L’examen clinique est normal en dehors de la fièvre. La maman vous l’emmène en urgence à votre cabinet ce matin car il est encore fébrile à 40° et elle a l’air très inquiète.
Quelle est votre conduite à tenir ?
- L’intensité de fièvre actuelle est selon vous un critère de gravité motivant le transfert de l’enfant aux urgences pédiatriques
- L’antécédent de CCH avec une fièvre à 40° justifie une surveillance en milieu hospitalier
- Je prescris un bilan biologique en externe et je revois l’enfant le lendemain
- Je donne des conseils aux parents, je prescris du paracétamol et je réévalue cliniquement l’enfant à 48h
La bonne réponse est D.
Réponse A : Faux, la fièvre en elle-même, prise isolément, ne peut être considérée comme un facteur de gravité ou d’hospitalisation : c’est tout d’abord l’existence de signes cliniques d’alerte qui doit être évaluée en premier, en association avec l’intensité et la durée de la fièvre.
Réponse B : Faux, un antécédent de CCH simple ne justifie pas une surveillance « préventive » en milieu hospitalier, ce qui peut être le cas d’une CCH complexe, par contre !
CCH simple versus CCH : comment les différencier en pratique courante de MG ?

Règle d'or 💎 : Une convulsion fébrile avant l'âge de 6 mois est toujours suspecte. On ne parle pas de "CCH simple" chez un tout-petit de 3 ou 4 mois. C'est direction l'hôpital pour exclure une méningite, car les signes cliniques de méningite sont très frustres à cet âge !
Réponse C : Faux, selon les recommandations, lorsqu’une fièvre est bien tolérée cliniquement chez un enfant de plus de 2 ans, le bilan complémentaire (bilan sanguin, ECBU +/- RP) doit être réalisé à J5 (J3 si moins de 2 ans, ou avant si signes cliniques de gravité).
Réponse D : Vrai, il s’agit en effet de la bonne attitude dans cette situation clinique, mais on doit bien sûr expliquer aux parents les signes de gravité devant faire consulter aux urgences pédiatriques en cas de dégradation clinique et rappeler la conduite à tenir en cas de convulsion fébrile.
Deux scores peuvent être utiles en pratique clinique pour évaluer la gravité d'une fièvre :
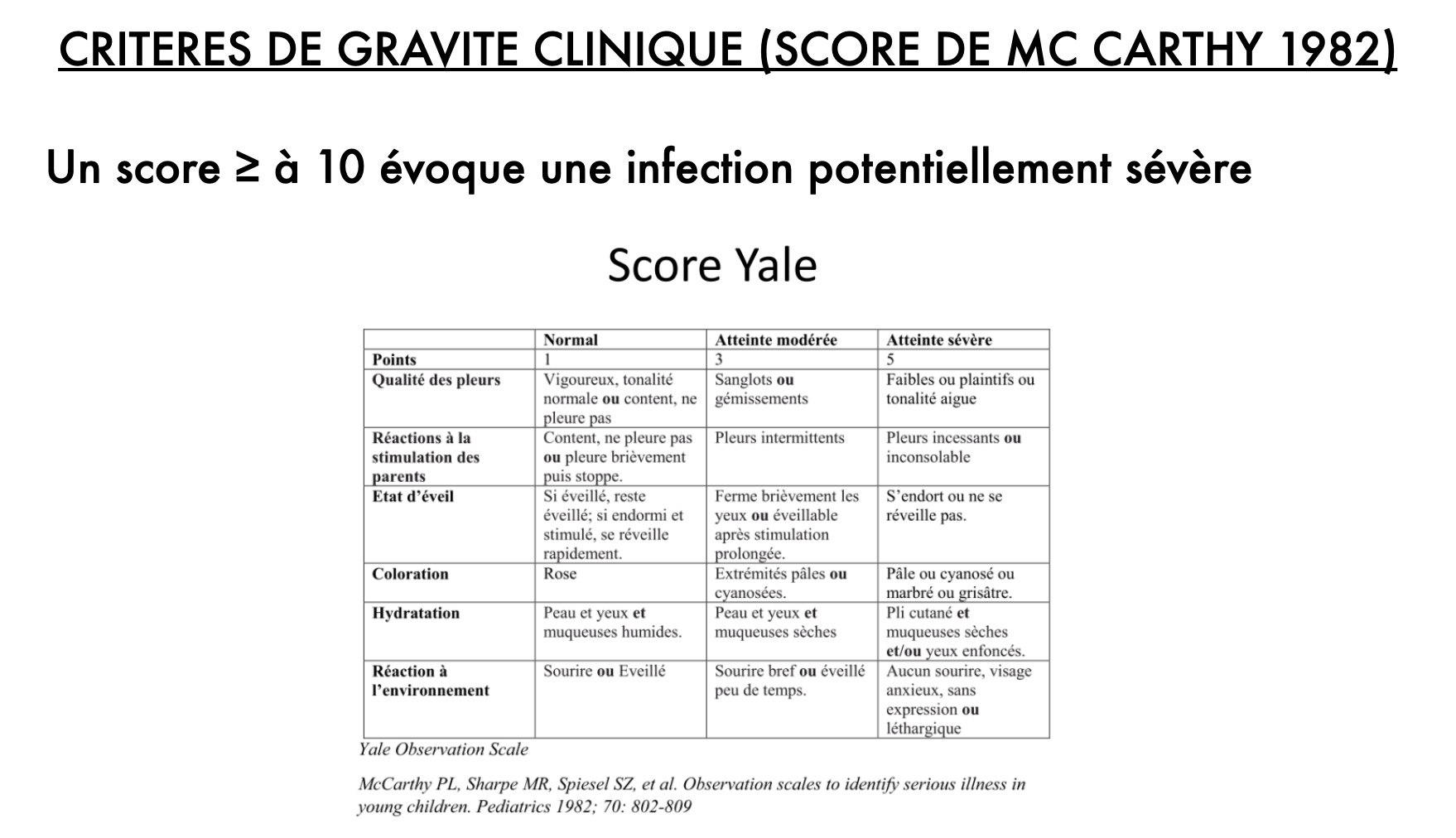

Dr Jérôme Kieffer, pédiatre au CH de Saint-Dié, nous explique comment il fait en pratique pour évaluer la sévérité d'une fièvre durant sa consultation :
Bonus 🎁 : voici une fiche à remettre aux parents chez un enfant fébrile. Cette fiche a une valeur informative et donc médico-légale :
Un mois plus tard, en période hivernale, la maman vous consulte pour le petit frère âgé de 3 ans en raison d’une fièvre persistante depuis 5 jours, oscillant entre 39 et 40 °C, associée à une toux avec éruption cutanée prédominante au niveau du tronc, angine érythémateuse et rhino-conjonctivite.
Il n’existe pas d’aspect œdémateux au niveau du visage. L’état général s’est dégradé depuis le début des symptômes et l’enfant n’a rien mangé depuis 48 heures, en dehors de 2 biberons de 100 ml de lait de croissance chocolaté.
Il est cerné et ne veut pas quitter les bras de sa mère.
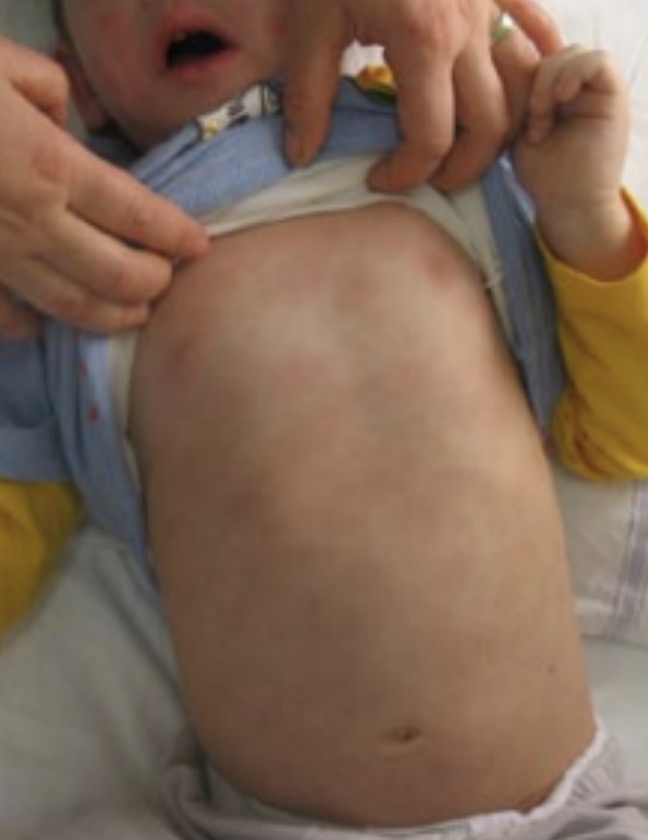
Quelle(s) est(sont) votre(vos) hypothèse(s) diagnostique(s) à ce stade ?
- Grippe
- Une infection virale type roséole ou mégalérythème épidémique à Parvovirus B19
- Scarlatine
- Maladie de Kawasaki
Les bonnes réponses sont A, C et D.
Réponse A : Vrai, ce tableau peut tout à fait être compatible avec une grippe fébrile ; les éruptions cutanées apparaissent dans de nombreuses viroses, le plus souvent sans critère de gravité ; la fièvre élevée est également un argument en faveur.
Réponse B : Faux,
la roséole est incompatible, je vous explique pourquoi dans cette courte vidéo :
Le mégalérythème épidémique donne plutôt une éruption localisée au niveau du décolleté et des membres supérieurs avec un aspect souffleté des joues, avec peu de retentissement sur l’état général de l’enfant en raison d’une fièvre plus modérée.
Le Mégalérythème épidémique en une phrase :
"Un enfant d'âge scolaire présentant des joues rouges écarlates et soufflées ("aspect de gifle") contrastant avec une pâleur péri-buccale, suivi d'une éruption maculo-papuleuse réticulée en "dentelle" sur les membres, le tout dans un contexte fébrile très modéré".
👉 Virose infantile bénigne (éviction scolaire inutile) par excellence dont le seul véritable enjeu est le risque fœtal chez la femme enceinte non immunisée.
L'aspect typique des joues est celui-ci :
Réponse C : Vrai, une scarlatine est tout à fait possible devant ce tableau. En effet, la triade :
- fièvre élevée,
- angine érythémateuse et
- éruption cutanée prédominante sur le tronc est un tableau classique de scarlatine chez l'enfant.
Mon astuce pour reconnaître une scarlatine 👇
Réponse D : Vrai, une maladie de KAWASAKI doit être évoquée également à la phase débutante.
Elle doit impérativement être évoquée face à une fièvre persistante depuis 5 jours associée à des signes cutanéo-muqueux (éruption, conjonctivite, angine).
👉 C'est un diagnostic différentiel majeur car il nécessite une prise en charge spécialisée rapide pour prévenir les complications cardiaques.
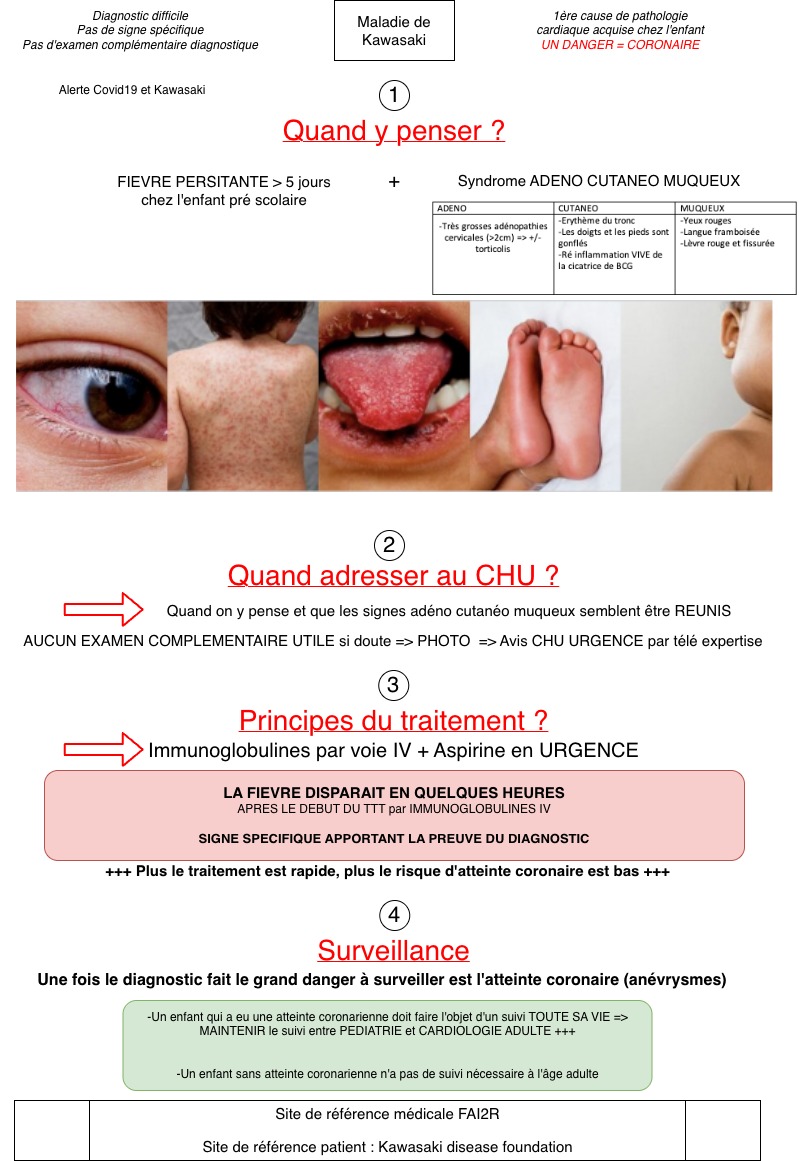
Pourquoi l'état de l'enfant est-il préoccupant ?
Au-delà du diagnostic précis, la prise en charge doit changer par rapport au premier enfant cas clinique à cause de :
La durée de la fièvre : 5 jours.
L'altération de l'état général : l'enfant est cerné, ne veut plus quitter les bras de sa mère et ses prises alimentaires sont devenues insuffisantes (moins de 50 % des apports habituels).
Que faites-vous face à ce tableau clinique en pratique ?
- Vous prescrivez un traitement symptomatique et une réévaluation 48h plus tard
- Devant la persistance de la fièvre, vous faites réaliser en externe un bilan complémentaire (biologie sanguine, ECBU, RP et prélèvement nasal)
- Vous effectuez un TDR et un TROD grippe comme éléments d’orientation
- Vous l’adressez en hospitalisation en pédiatrie
Les bonnes réponses sont C et D.
Réponse A : Faux, la persistance de la fièvre depuis 5 jours, mais surtout l’état général avec des prises alimentaires de moins de 50 %, contre-indiquent cette attitude.
Réponse B : Faux, un bilan complémentaire doit être prescrit chez cet enfant, mais le risque d’évolution défavorable à ce stade doit conduire à passer le relais à l’hôpital directement.
Réponse C : Vrai, ces deux examens, de réalisation simple au cabinet, permettront en effet d’orienter facilement le diagnostic, ce qui pourra faciliter la prise en charge ultérieure.
Réponse D : Vrai, selon le plateau technique dont vous disposez, en appelant le pédiatre de garde au préalable et en expliquant la situation, c’est encore mieux ! (Cela permet de gagner du temps lors du passage aux urgences).
Dr Jérôme Kieffer, pédiatre, nous résume dans cette courte vidéo quel bilan complémentaire demander quand il est indiqué :
Deux ans plus tard, le frère aîné, âgé de 16 ans, vous consulte pour une fièvre persistante entre 38 et 39 °C depuis 5 jours, accompagnée d'une toux sèche et d'une asthénie de plus en plus marquée.
L’examen clinique met en évidence une angine érythémateuse avec dépôts blanchâtres ainsi que de nombreuses adénopathies jugulo-carotidiennes.
Vous notez également quelques aphtes buccaux. L’abdomen est sensible dans son ensemble, surtout au niveau de l’hypochondre droit. Il reste alité toute la journée et se plaint également de douleurs dorsales.
Que faites-vous ?
- Vous réalisez un TDR pour orienter le diagnostic
- Vous suspectez une angine bactérienne et prescrivez de l’AMOXICILLINE pendant 6 jours en association avec un antipyrétique
- Au vu de l’âge vous rassurez le patient, proposez un traitement symptomatique avec réévaluation à 48h
- Vous demandez un bilan biologique complémentaire pour préciser votre prise en charge
Les bonnes réponses sont A et D.
Réponse A : Vrai. Il s’agit d’une angine érythémateuse avec dépôts blanchâtres sans précision, un TDR doit donc être réalisé pour confirmer ou éliminer une angine à Strepto A.
Réponse B : Faux. Prescrire une antibiothérapie sans TDR au préalable et sans diagnostic de certitude est une erreur thérapeutique, qui peut même exposer le patient à des complications dans cette situation.
Réponse C : Faux. Même si le patient est un adolescent et que le risque de dégradation clinique est plus faible que pour un nourrisson, une attitude attentiste n’est pas recommandée dans cette situation au vu de la durée de la fièvre.
Réponse D : Vrai. C’est la meilleure attitude en effet, qui permettra d’orienter soit vers une cause bactérienne, soit une MNI, mais également d’éliminer une rare étiologie néoplasique débutante comme une leucémie... très rare mais très grave.
5 ans plus tard, en plein été, la maman est « fière » de vous présenter Noé, âgé de 1 mois, fruit de son union avec son nouveau partenaire. Il est né à terme, sans problème particulier au cours de la grossesse.
Il n’existait pas de contexte infectieux à la naissance et le score d’Apgar était de 9/10.
Ce dernier présente depuis 24 heures une fièvre à 39 °C mesurée par voie rectale, bien tolérée, avec un état général conservé.
Il boit environ 90 ml de lait premier âge toutes les 4 heures, au lieu des 120 ml habituels. L’examen clinique est normal. Il n’est plus fébrile à votre cabinet.
Que conseillez-vous à la maman ?
- Vous la rassurez simplement, en expliquant que la fièvre est probablement liée à la température extérieure et proposez de revoir Noé le lendemain devant la bonne tolérance clinique tout en prescrivant du paracétamol
- Vous prescrivez un bilan sanguin et une bandelette urinaire en externe et vous revoyez Noé le lendemain
- Vous interrogez la maman afin de savoir si Noé a été en contact avec d’autres personnes malades
- Vous l’adressez à l’hôpital pour surveillance et réalisation d’un bilan complémentaire
Les bonnes réponses sont C et D.
Réponse A : Faux, il est possible de penser que cette fièvre est en rapport avec, par exemple, une canicule et un enfant un peu trop couvert, mais le risque d’infection bactérienne potentiellement mortelle à cet âge interdit cette attitude.
Réponse B : Faux, chez un nouveau-né fébrile, un bilan complémentaire doit être réalisé en urgence uniquement en milieu hospitalier, devant la rapidité d’évolution des étiologies bactériennes, beaucoup plus fréquentes à cet âge.
Réponse C : Vrai, il s’agit en effet d’une question pertinente à poser, notamment pour rechercher une cause virale, mais qui ne devra pas modifier la suite de la prise en charge.
Réponse D : Vrai, tout nouveau-né fébrile doit être hospitalisé pour surveillance, bilan complémentaire +/- antibiothérapie intraveineuse ; les examens minimum comprennent un bilan sanguin avec hémocultures, NFS, CRP, PCT, ECBU. La ponction lombaire à titre systématique est toujours réalisée avant 6 semaines, et entre 6 semaines et 3 mois selon l’état neurologique de l’enfant.
Dr Jérôme Kieffer nous explique son raisonnement face à une fièvre chez le nourrisson :
Et voilà, c'est la fin du cas clinique ! Bravo à vous et à la semaine prochaine sur guideline.care !

Messages clés à retenir
Les 10 points clefs à retenir :
1) Une fièvre aiguë prise isolément, même élevée, n’est pas un critère de gravité
2) 90% des épisodes fébriles chez l’enfant sont d’étiologies virales
3) Ce n’est pas la fièvre le problème, mais la clinique AUTOUR associée au tableau fébrile (score de Mc CARTHY et tableau IBS)
4) Savoir différencier une fièvre aiguë, prolongée et récurrente
5) Le paracétamol est l’antipyrétique de première intention, les AINS en association sont à réserver aux cas particuliers
6) Bilan systématique si fièvre de plus de 72h avant 2 ans et de plus de 5 jours après 2 ans (avec état clinique conservé)
7) Bilan systématique quelque soit la clinique avant 3 mois / terrain à risque (pathologie chronique, ID, drépanocytaire)
8) Hospitalisation systématique pour bilan +/- antibiothérapie avant 6 semaines
9) Une fièvre prolongée est toujours à explorer et nécessite un avis spécialisé pédiatrique (fièvres récurrentes, maladies inflammatoires et systémiques, hémopathies, causes infectieuses rares)
10) En cas de doute sur la conduite à tenir ne pas hésiter à solliciter l’avis du pédiatre !



