Si vous êtes déjà inscrit, tapez juste votre adresse email puis votre mot de passe
Cas clinique de la semaine 08 - Erythème prurigineux en médecine générale
Introduction
Au cours de ce cas clinique, vous verrez :
L'œil du diagnostic différentiel : Comment distinguer au premier coup d'œil une Tinea corporis (herpès circiné) d'un eczéma nummulaire ou d'un psoriasis ou d'un granulome annulaire.
Le concept de "Tinea Incognito" : Comprendre pourquoi l'application d'un corticoïde local (type Diprosone) agit comme un "engrais" sur certaines lésions et comment redresser le diagnostic quand la sémiologie est masquée.
Maîtriser le bilan mycologique : Pourquoi la lampe de Wood ne sert pas à grand chose et comment réaliser un prélèvement efficace au cabinet (le "gold standard").
Sécurité thérapeutique : Maîtriser la balance bénéfice/risque des antifongiques oraux. Pourquoi le bilan hépatique est non négociable et quels sont les effets secondaires sensoriels surprenants à anticiper.
L'enquête étiologique : Les questions clés à poser pour identifier la source (animaux, sport, travail) et briser la chaîne de contamination.
Au terme de ce cas clinique vous recevrez :
Une fiche de synthèse,
Un modèle d'ordonnance type,
Le tout 100% Evidence Based Medicine et 100% Médecine Générale.
Cas clinique de la semaine 08 - Erythème prurigineux
Thomas, 28 ans, consulte à votre cabinet pour une lésion du bras droit qui évolue depuis 3 semaines.
Il est sans antécédent notable, ne prend aucun traitement habituel et travaille comme commercial. Il décrit une démangeaison modérée mais gênante.
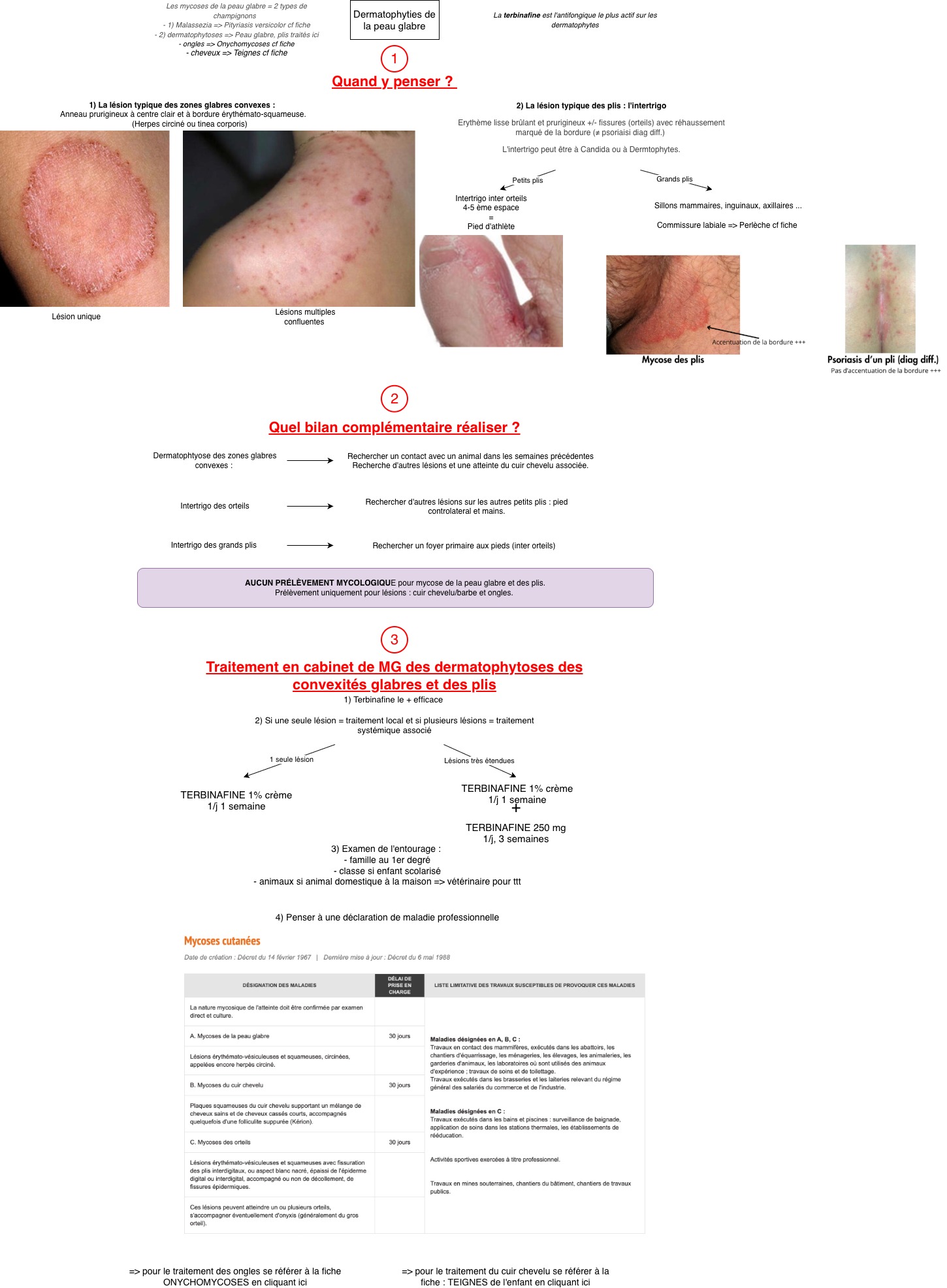
Il vous montre une lésion qu'il a prise en photo au tout début de l'évolution. Vous voyez une lésion unique érythémato-squameuse sur la face externe du bras droit arrondie d'environ 4 cm de diamètre. La bordure est nettement plus active, rouge et légèrement surélevée, tandis que le centre de la lésion semble plus pâle et en voie de guérison relative.
Thomas vous dit : "J'ai l'impression que ça forme un anneau qui s'agrandit petit à petit".
Quel est le diagnostic le plus probable face à cette présentation clinique ?
- Eczéma nummulaire
- Psoriasis en gouttes
- Tinea corporis
- Granulome annulaire
La bonne réponse est C.
À propos de ce qui est rouge, rond et qui gratte ! ...
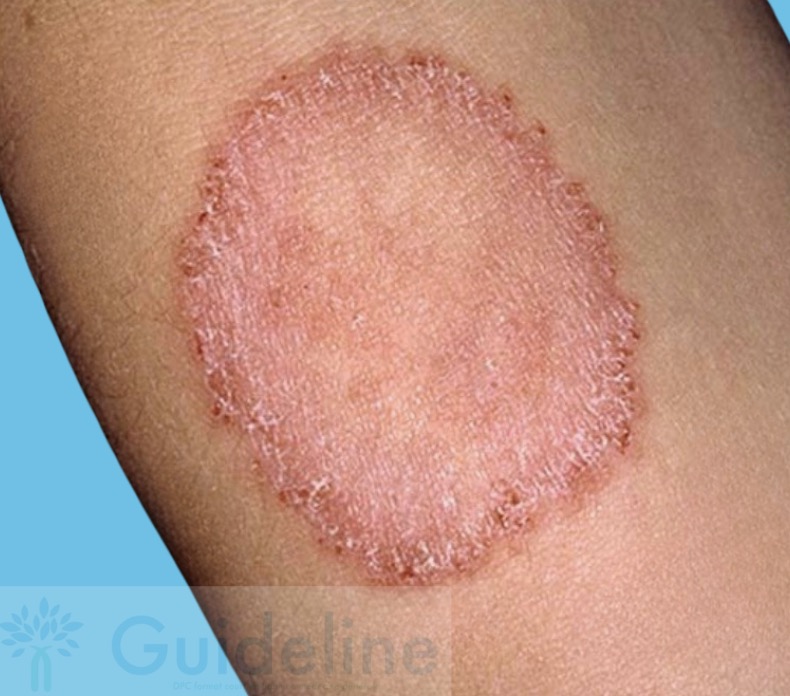
Réponse A : Faux. Le patient a bien une lésion arrondie, érythémateuse et prurigineuse et l'eczéma nummulaire engendre bel et bien une lésion érythémateuse arrondie avec prurit... Mais l'eczéma nummulaire se présente sous forme de plaques discoïdes (en forme de pièce de monnaie) et uniformément érythémateuses et squameuses, souvent vésiculeuses. Il n'y a pas de zone centrale plus claire ni de bordure active centrifuge.De plus, l'eczéma nummulaire ne donne quasiment jamais de lésion unique mais plutôt des lésions multiples !
Exemple d'eczéma nummulaire 👉 la lésion est uniformément érythémateuse, le centre n'est pas clair.
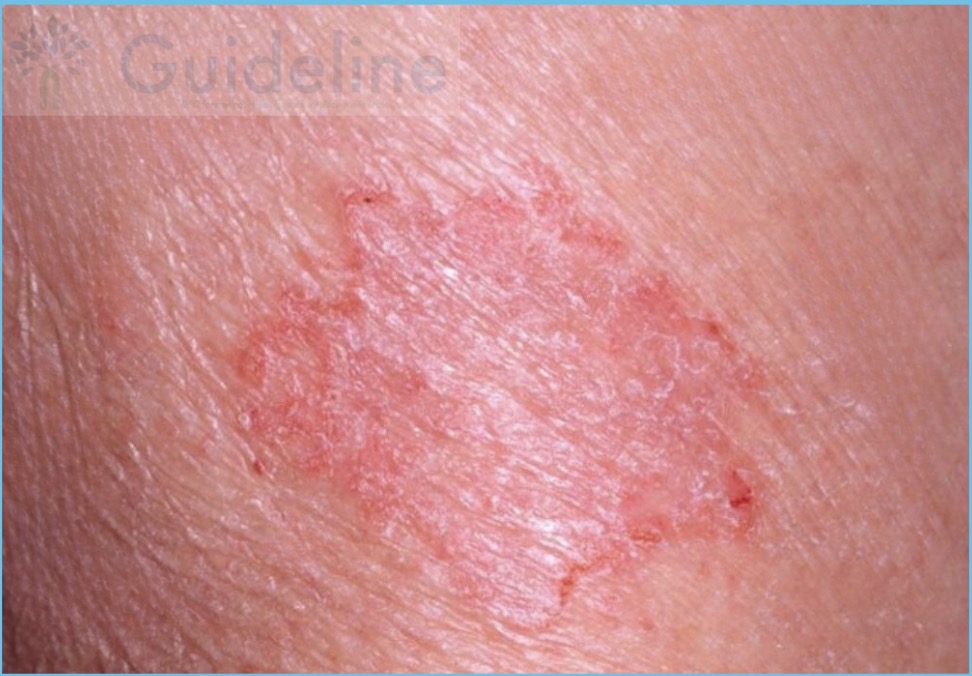
Réponse B : Faux. Le psoriasis peut se présenter sous forme de lésion érythémateuse arrondie avec prurit, ok. Mais le psoriasis en goutte est constitué de nombreuses petites plaques érythémato-squameuses très épaisses, avec des squames blanchâtres et sèches. Le signe de la "tache de bougie" (blanchiment au grattage) serait recherché.
Exemple de psoriasis en goutte 👉 les lésions sont multiples, petites et plus épaisses.
Réponse C : Vrai. C'est la présentation typique d'une Tinea corporis (Teigne de la peau glabre). La lésion est annulaire avec une bordure active (érythémateuse, parfois vésiculo-pustuleuse) avec une extension centrifuge et guérison centrale ("central clearing"). C'est un signe clinique majeur pour le diagnostic différentiel !
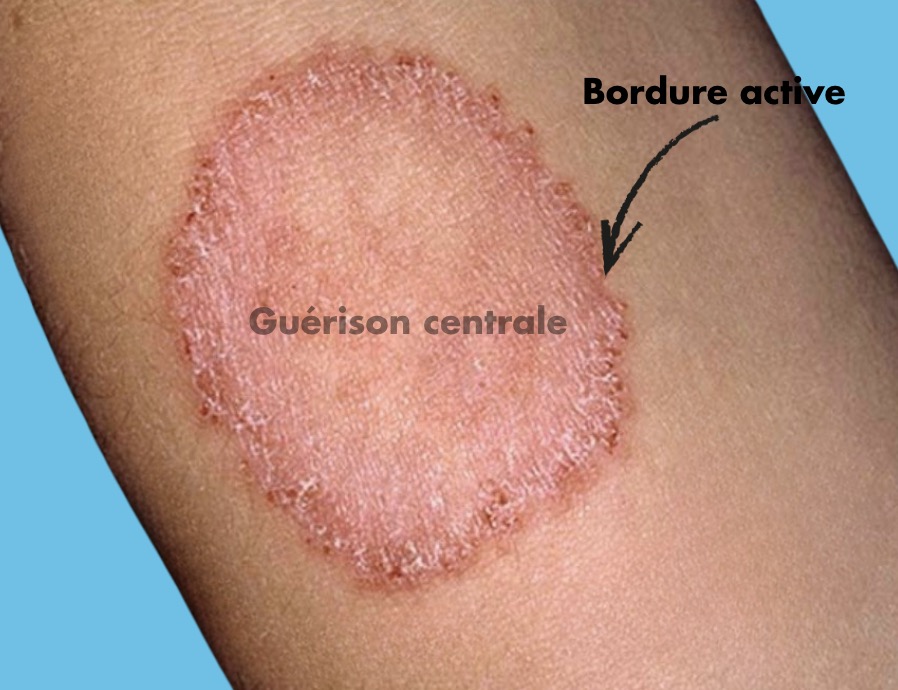
Tinea corporis (Teigne de la peau glabre= dermatophytie)
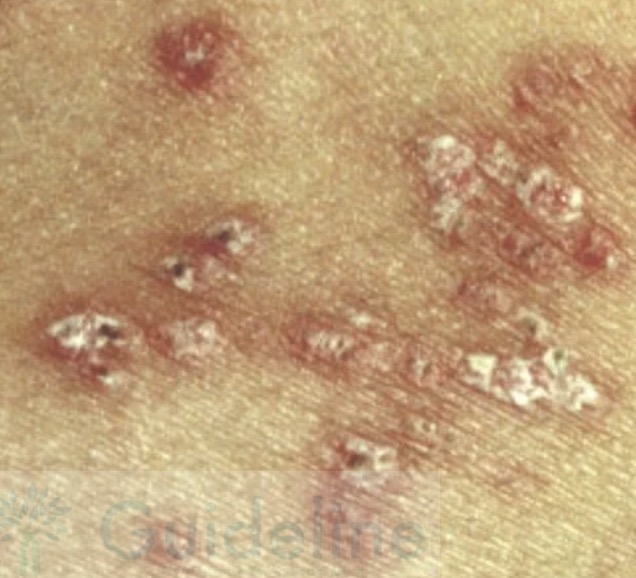
Réponse D : Faux. Le granulome annulaire présente bien une lésion circulaire en anneau qui ressemble beaucoup à une Tinea corporis. L'élément clef pour différencier tinea corporis et granulome annulaire ne figure pas sur cette photo 👇
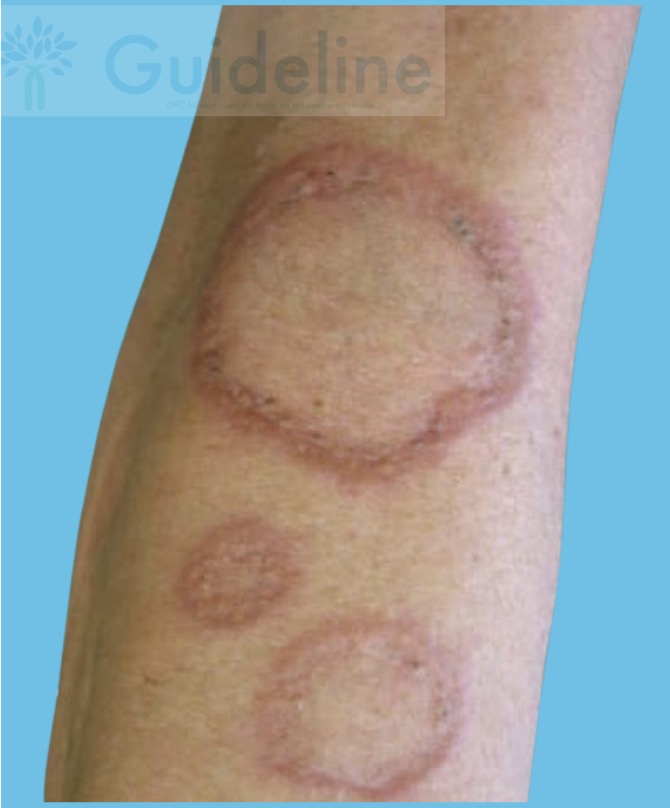
Pour faire la différence, demandez si cela démange !
Ça gratte + bordure squameuse = Mycose (Tinea corporis).
Ça ne gratte pas = Granulome annulaire.
Dr Cécile Voilliot-Trotot, dermatologue à Nancy nous explique les différences sémiologiques à connaître dans cette courte vidéo :
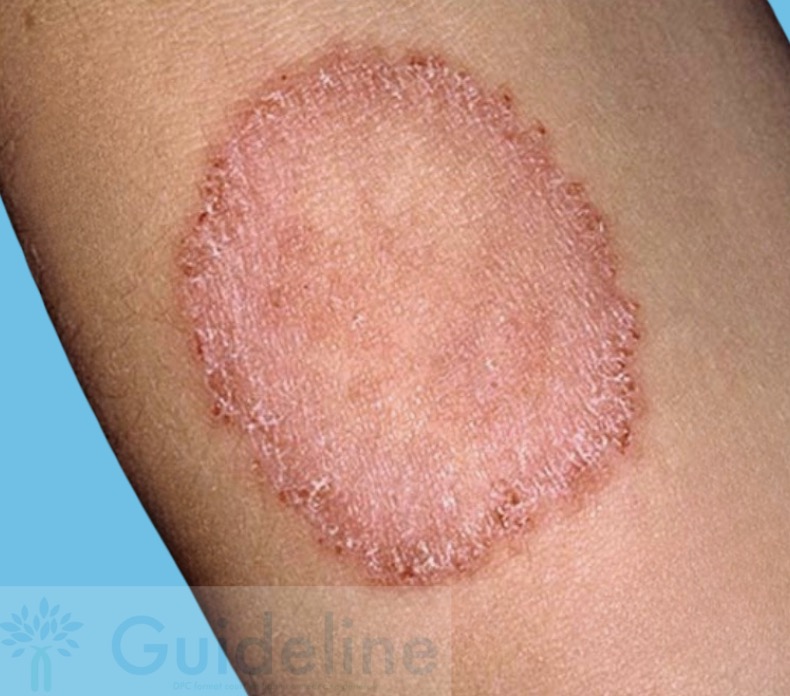
Lors de la consultation, la lésion est bien différente que celle sur la photo prise il y a 3 semaines !
Voici la lésion il y a 3 semaines :
Et voici la lésion que vous voyez maintenant :
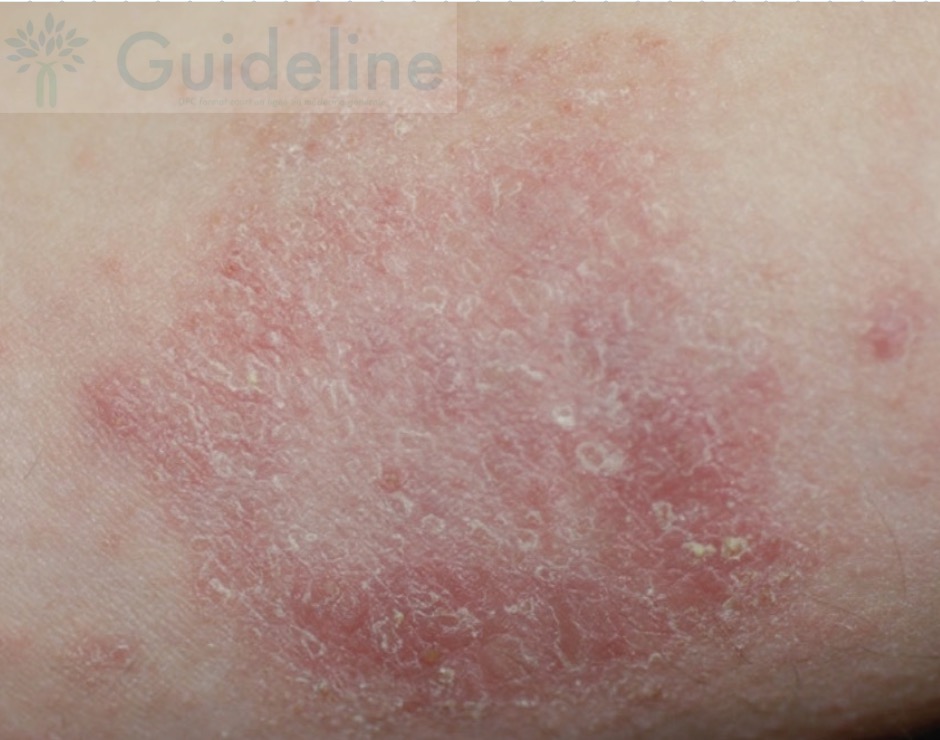
En voyant votre étonnement, Thomas vous dit soudain :
"En fait, docteur, j'ai piqué un tube de crème à ma copine il y a 10 jours quand ça a commencé. C'était de la Diprosone (bétaméthasone). Au début, ça a arrêté de gratter, mais depuis 3 jours, c'est devenu plus large, et ça me brûle un peu."
Comment qualifiez-vous cette évolution et quelle est votre conduite à tenir immédiate ?
- Eczéma de contact allergique à l'excipient : il faut changer de corticoïde
- Tinea Incognito : il faut arrêter les corticoïdes et envisager un prélèvement ou un traitement antifongique
- Impétiginisation : il faut mettre une antibiothérapie locale (acide fusidique)
- Aucune réponse excate
La bonne réponse est B.
La Tinea Incognito est un piège classique en dermatologie. C'est le résultat d'un "malentendu" thérapeutique : on traite une plaque rouge qui gratte avec un corticoïde (pensant à de l'eczéma), ce qui modifie radicalement l'aspect de l'infection fongique initiale.
1. Le mécanisme : L'effet "Engrais"
Les corticoïdes (comme la Diprosone) sont de puissants immunosuppresseurs locaux.
Phase 1 (Le soulagement) : Le corticoïde éteint l'inflammation. Les démangeaisons diminuent et la rougeur s'estompe. Le patient est ravi...
Phase 2 (La prolifération) : En diminuant les défenses immunitaires de la peau, le corticoïde laisse le champ libre au champignon (dermatophyte). Ce dernier prolifère en profondeur et en surface sans aucune résistance.
Phase 3 (L'explosion) : Dès que le traitement est arrêté (ou que le champignon devient trop envahissant), l'inflammation revient de plus belle, mais sous une forme moins nette et souvent plus agressive.
2. Les signes cliniques de "masquage"
La lésion perd ses caractéristiques diagnostiques habituelles (les signes de la Tinea corporis cités plus haut) :
Perte de l'aspect annulaire : La bordure nette et la guérison centrale disparaissent. La plaque devient diffuse et irrégulière.
Modification de la surface : Elle peut devenir très inflammatoire, squameuse, voire pustuleuse (les champignons envahissent les follicules pileux, créant une folliculite dermatophytique).
Vous avez tout de même un doute entre une lésion inflammatoire et une lésion fongique et souhaitez confirmer l'origine fongique avant de traiter.
Quel examen complémentaire réalisable au cabinet ou au laboratoire est le plus pertinent pour confirmer le diagnostic de dermatophytose ?
- Prélèvement mycologique (examen direct + culture)
- Biopsie cutanée pour histologie standard
- Examen sous Lumière de Wood
- Aucune réponse exacte
La bonne réponse est A.
C'est l'examen de référence ("Gold Standard") lorsqu'une lésion est atypique ou modifiée par un traitement antérieur, comme c'est le cas ici avec la Tinea Incognito.
Pourquoi la Lumière de Wood est-elle décevante au cabinet ?
Beaucoup de jeunes praticiens pensent que la lampe de Wood (UV) est l'outil magique pour les champignons, mais en pratique courante pour une Tinea corporis, elle est souvent inutile :
- Absence de fluorescence : La majorité des dermatophytes responsables des atteintes de la peau lisse (comme le genre Trichophyton, très fréquent) ne fluorescent pas.
- Faux positifs : Les résidus de savon, de crème (comme la Diprosone !) ou même les fibres de vêtements peuvent luire sous la lampe, induisant une erreur de diagnostic.
- Utilité limitée : Elle ne sert réellement que pour certaines teignes du cuir chevelu (microsporiques) ou l'érythrasma (infection bactérienne qui devient rouge corail).
Le Prélèvement Mycologique : Simple, Rapide, Précis
Contrairement à une biopsie (qui nécessite une anesthésie et des points de suture), le prélèvement mycologique est un geste non invasif que tout médecin peut prescrire ou réaliser.
1. La technique (Le "grattage") On utilise une curette ou le bord d'une lame de scalpel mousse pour gratter les squames en périphérie de la lésion. C’est là que les champignons sont les plus actifs.
2. L'Examen Direct (Résultat en 24h) C'est l'étape cruciale pour le clinicien pressé. Au laboratoire, le biologiste traite les squames avec de la potasse (KOH) pour dissoudre la kératine et observe au microscope.
👉 Si on voit des filaments (hyphes) : Le diagnostic de mycose est confirmé immédiatement. Vous pouvez commencer le traitement antifongique sans attendre. Cela permet de trancher instantanément entre une inflammation persistante (eczéma) et une infection active.
3. La Culture (Résultat en 2 à 4 semaines) Elle est plus lente car les champignons poussent doucement sur le milieu de Sabouraud. Elle sert à :
- Identifier l'espèce exacte (ex: Trichophyton rubrum).
- Déterminer l'origine (humaine, animale ou tellurique) pour donner des conseils de prévention.
Le prélèvement confirme la présence de filaments mycéliens. Vous posez le diagnostic de Tinea Corporis (post-corticothérapie). Thomas demande un traitement "radical et rapide".
Quel traitement instaurez-vous pour répondre à son attente ?
- Terbinafine (Lamisil) 250 mg per os pendant 6 semaines
- Antifongique topique (ex: Econazole) pendant 3 semaines, en débordant largement de la lésion
- Association Corticoïde + Antifongique topique
- Fluconazole 150 mg en dose unique.
La bonne réponse est B.
Réponse A : Faux. Le traitement systémique (per os) est réservé aux teignes des phanères (cheveux, ongles et barbes).
On peut aussi prescrire per os lorsque le patient a des lésions nombreuses car cela devient difficile de tout traiter avec une crème en pratique. Mais pour une lésion unique, le rapport bénéfice/risque n'est pas favorable.
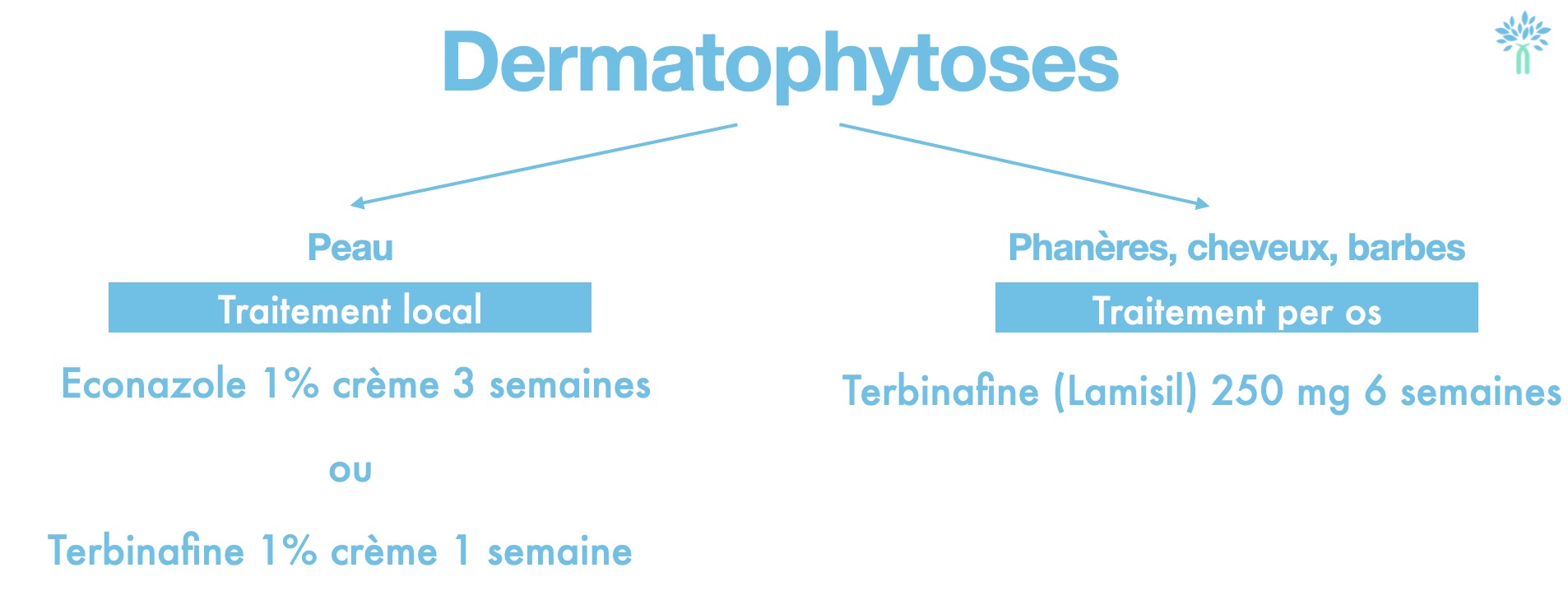
Pourquoi cette différence de durée entre Econazole et Terbinafine en topique ?
L'Éconazole (Azolé) : Il empêche la synthèse de la membrane du champignon mais ne le tue pas instantanément. Il faut donc traiter assez longtemps pour couvrir le cycle de renouvellement cutané et s'assurer de l'élimination totale.
La Terbinafine (Allylamine) : Elle a une action fongicide plus puissante et une grande affinité pour la kératine (elle y reste stockée). Cela permet des cures beaucoup plus courtes (7 jours suffisent souvent pour une lésion isolée).
Mon astuce de dermatologue :
Il est crucial de préciser au patient de poursuivre le traitement une semaine après la disparition visuelle de la lésion (surtout avec les azolés) pour éviter les récidives, car le champignon peut persister de manière microscopique alors que la peau semble guérie.
Attention : Dans le cas de Thomas (Tinea Incognito), la peau est fragilisée par les corticoïdes. On privilégie souvent une durée de 3 à 4 semaines avec un azolé pour être certain de l'éradication malgré l'immunosuppression locale induite par la Diprosone.
On rappelle que la prescription de terbinafine per os (Lamisil) est très efficace pour les formes étendues mais elle impose une vigilance particulière sur 3 points majeurs.
Voici les effets secondaires auxquels vous devez être attentif :
1. La Toxicité Hépatique (Le point critique)
C'est l'effet secondaire le plus redouté, bien que rare.
Risque : Hépatite cytolytique ou cholestatique.
👉 Il est impératif de réaliser un bilan hépatique (ASAT, ALAT, GGT, Bilirubine) avant de débuter le traitement.
2. Les Troubles du Goût (Agueusie/Dysgueusie)
C'est un effet secondaire très spécifique de la terbinafine.
Manifestation : Une perte du goût ou une modification (goût métallique) qui survient généralement après quelques semaines de traitement.
Évolution : C'est réversible à l'arrêt du traitement, mais cela peut mettre plusieurs semaines à revenir à la normale.
3. Les Réactions Cutanées Graves
Bien que très rares, elles doivent être connues :
Syndrome de Stevens-Johnson ou Lyell.
Psoriasisation : La terbinafine peut paradoxalement aggraver ou déclencher un psoriasis !
La lésion de Thomas a disparu après 3 semaines de traitement topique bien conduit. Lors de la visite de contrôle, il vous demande : "Comment j'ai attrapé ça ? Je suis pourtant propre !". Vous l'interrogez sur ses habitudes.
Parmi les éléments suivants, lequel est le facteur de risque le plus probable à rechercher dans son interrogatoire ?
- Consommation excessive de sucres rapides (diabète sous-jacent).
- Contact avec un nouvel animal de compagnie (chat, cobaye, lapin)
- Utilisation d'une lessive allergisante.
- Exposition solaire récente sans protection.
La bonne réponse est B.
Réponse A : Faux. Le diabète favorise les candidoses, mais pas spécifiquement les dermatophytoses à dermatophytes, sauf si très déséquilibré et étendu.
Réponse B : Vrai. Les dermatophytes zoophiles (transmis par les animaux) comme Microsporum canis (chat, chien) ou Trichophyton mentagrophytes (rongeurs, lapins) sont des causes fréquentes de Tinea corporis inflammatoire chez l'adulte jeune et l'enfant. Il faut examiner les animaux du foyer, même s'ils semblent asymptomatiques. Les dermatophytes anthropophiles (T. rubrum) se transmettent inter-humains (salles de sport, tapis de judo, serviettes).
Réponse C : Faux. Serait en faveur d'un eczéma de contact.
Réponse D : Faux. Non pertinent pour une mycose.
Mon astuce de dermatologue :
Demandez la profession d'un patient souffrant de dermatophytose ! En effet, cette pathologie peut être une maladie professionnelle si le patient travaille en contact avec les animaux : abattoirs, animalerie, toilettage, mais aussi dans une piscine, dans le sport ou sur les chantiers :
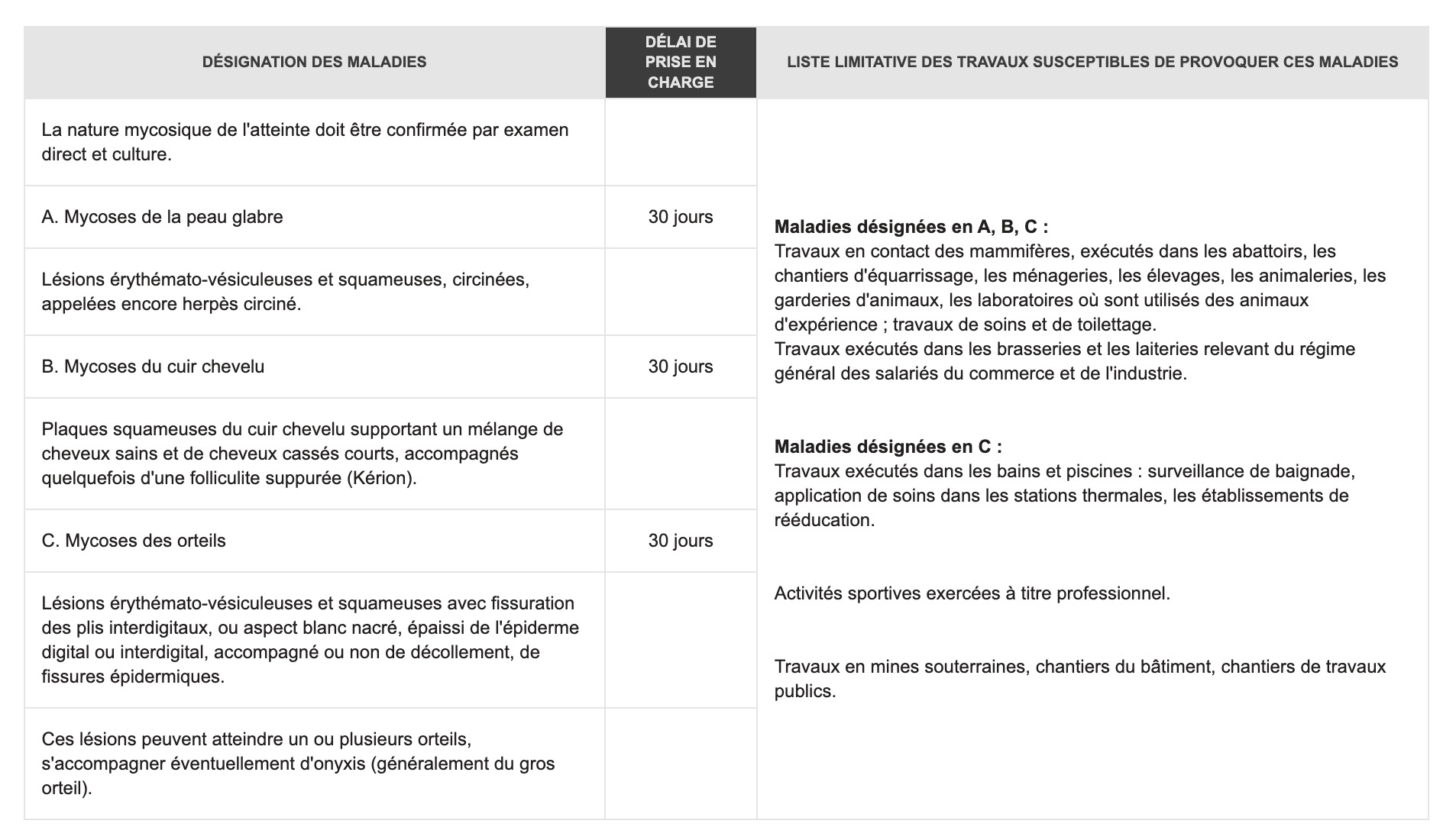
Cliquez-ici pour lire la fiche de maladie professionnelle
Et voilà c'est la fin de ce cas clinique ! Rdv la semaine prochaine pour un nouveau cas clinique.
N'oubliez pas de vous inscrire à notre super Masterclass sur l'HTA en MG le Mercredi 25 mars prochain en live en ligne de 20h à 22h où vous pourrez vous mettre à jour sur toute l'HTA en MG !
Cliquez ici pour vous inscrire
Messages clés à retenir
Les 5 points à retenir dans la dermatophytose :
1. Diagnostic Initial : Tinea Corporis
Le diagnostic repose sur la triade clinique classique :
- Morphologie : Lésion érythémato-squameuse annulaire.
- Dynamique : Extension centrifuge avec une bordure active (rouge, surélevée) et un centre plus pâle en voie de guérison.
- Symptôme : Prurit modéré.
Les diagnostics différentiels à écarter sont
- Eczéma nummulaire : Plaques uniformément érythémateuses (pas de centre clair), souvent multiples et vésiculeuses.
- Psoriasis : Squames blanches épaisses, sèches, signe de la "tache de bougie".
- Granulome annulaire : Ressemble à la mycose mais ne gratte pas et ne présente pas de bordure squameuse.
2. Complication : La Tinea Incognito
Si on applique de la Diprosone (corticoïde fort), cela modifie l'aspect clinique => Effet "Engrais" : Le corticoïde masque l'inflammation (soulagement initial) mais supprime les défenses locales, permettant au champignon de proliférer.
Aspect modifié :
- Perte du caractère annulaire, bordure floue,
- possible évolution vers une folliculite dermatophytique (brûlure, pustules).
3. Confirmation Paraclinique
Si le diagnostic est douteux (lésion modifiée), l'examen de référence est le prélèvement mycologique (grattage des squames en périphérie) :
Examen direct (24h) : Recherche de filaments mycéliens (confirme le diagnostic).
Culture (2-4 semaines) : Identifie l'espèce et l'origine (animale ou humaine).
Note : La lampe de Wood est peu utile ici car les dermatophytes de la peau glabre ne fluorescent souvent pas.
4. Prise en Charge Thérapeutique
Lésion unique/localisée Antifongique topique (crème) pendant 2 à 4 semaines.
Lésions multiples/étendues Terbinafine per os (après bilan hépatique).
Points de vigilance (Terbinafine per os) : Hépatotoxicité : Bilan hépatique (ASAT/ALAT) obligatoire avant début. Dysgueusie : Risque de perte ou modification du goût (réversible). Réactions cutanées : Risque rare de toxidermie grave ou d'aggravation d'un psoriasis.
5. Enquête Étiologique
Il faut toujours rechercher la source pour éviter la récidive : Origine animale (Zoophile) : Contact avec un animal domestique (chat, chien, lapin), même si l'animal semble sain. Origine humaine (Anthropophile) : Salles de sport, tatamis, partage de serviettes.
Maladie professionnelle : À évoquer selon le métier (animaleries, piscines, chantiers).
Fiche de synthèse de guideline.care :